Диспластический невус
Диспласти́ческий не́вус (лат. naevus dysplasticus, син. атипи́чный не́вус, меланоцита́рный не́вус Кла́рка, диспласти́ческий меланоцита́рный не́вус) — приобретённое меланоцитарное образование кожи. Он может возникать как на клинически неизменённой коже, так и в составе сложного меланоцитарного невуса. В отличие от обычных невоклеточных невусов, диспластические невусы способны появляться на протяжении всей жизни, длительно сохраняться без выраженной эволюции и не демонстрируют тенденции к возрастному фиброзированию и депигментации. Клинически диспластические невусы характеризуются неправильной формой, нечёткими границами и неоднородной пигментацией, обычно с более тёмным центральным участком либо сочетанием плоского и слегка приподнятого компонентов. Эти особенности обуславливают их сходство с пограничными невусами и ранними формами меланомы, что часто требует проведения морфологической верификации. Диспластические невусы относятся к доброкачественным меланоцитарным образованиям, однако их наличие рассматривается как маркер повышенного риска развития меланомы, что определяет необходимость дифференцированного подхода к наблюдению и ведению пациентов[1][2][3].
История
Термин «диспластический невус» был введён в 1978 году дерматовенерологом Уоллесом Кларком и его коллегами, которые выделили данное образование в самостоятельную категорию меланоцитарных новообразований. При обследовании пациентов с наследственной предрасположенностью к меланоме и членов их семей были описаны особые пигментные образования, ассоциированные с повышенным риском малигнизации. Это наблюдение послужило отправной точкой для систематического изучения природы диспластических невусов и их роли в меланомогенезе. Кларк и соавторы показали, что данные образования характеризуются совокупностью морфологических признаков, включающих атипическую меланоцитарную гиперплазию, лимфоидную инфильтрацию, фиброплазию и неоангиогенез. Указанные изменения могли выявляться как в составе смешанного невуса, так и de novo. Авторы рассматривали меланоцитарную гиперплазию как синоним меланоцитарной дисплазии, подчёркивая, что отдельные меланоциты или их небольшие группы демонстрируют структурные черты, сходные с таковыми у злокачественных меланоцитов, при неопределённой направленности дальнейшего развития процесса[1][3].
Классификация
Классификация диспластических невусов основана на их гистологических особенностях и отражает разнообразие морфологических вариантов, что имеет значение для диагностики и дифференциальной оценки. Выделяют следующие гистологические варианты диспластического невуса[4]:
- классический диспластический невус;
- диспластический невус с признаками врождённого меланоцитарного невуса;
- диспластический невус типа Спитц;
- диспластический комбинированный невус с компонентом голубого невуса;
- диспластический гало-невус;
- диспластический нейротизированный невус (нейроневус).
Наличие у диспластического невуса дермального компонента, представленного другими типами меланоцитарных невусов, существенно осложняет морфологическую диагностику[4].
Этиология
Этиология диспластических меланоцитарных невусов окончательно не установлена и рассматривается как многофакторная. Формирование данных образований связано с сочетанием генетической предрасположенности и факторов внешней среды. К наследственным признакам, ассоциированным с развитием диспластических невусов, относятся светлый фототип кожи, светлый или рыжий цвет волос, светлый цвет глаз и склонность к образованию веснушек. Совокупность этих фенотипических особенностей повышает вероятность формирования атипичных меланоцитарных образований[5].
Существенное значение в формировании диспластического фенотипа имеет ультрафиолетовое излучение. Инсоляция способствует увеличению количества диспластических невусов и усилению их клинической выраженности[5]. В то же время часть образований возникает на участках кожи, не подвергающихся регулярному воздействию солнечного света, что указывает на ведущую роль эндогенных механизмов[6]. Диспластические невусы могут развиваться спорадически либо наблюдаться в рамках наследственных синдромов, включая синдром семейных атипичных множественных невусов (синдром FAMMM — Familial Atypical Multiple Mole Melanoma)[7].
Патогенез
Патогенез диспластических невусов характеризуется сложным взаимодействием молекулярных, клеточных и эпигенетических механизмов. Первоначально была предложена модель последовательной прогрессии, согласно которой диспластический невус рассматривался как промежуточное звено между обычным меланоцитарным невусом и меланомой. Однако данная концепция не получила однозначного подтверждения, поскольку большинство меланом развивается de novo, а вероятность трансформации отдельного диспластического невуса низкая[5][8].
На молекулярном уровне диспластические невусы представляют собой клональные образования, сходные с обычными невусами, но отличающиеся более высокой пролиферативной активностью. Это отражается в повышенной экспрессии маркеров клеточного цикла, включая Ki-67 и циклин D1. В ряде случаев выявляются изменения экспрессии генов BRAF, p16 и TP53[5].
К числу молекулярных нарушений, ассоциированных с диспластическими невусами, относят аллельные потери в хромосомных регионах 1p, 9p и 17p, утрату функции опухолевых супрессоров, микросателлитную нестабильность, а также изменения в системах репарации ДНК. Отмечается активация онкогенов NRAS, MYC и TERT, а также нарушения экспрессии белков внеклеточного матрикса и факторов роста, влияющих на адгезию, миграцию и микроокружение меланоцитов[7][8].
Ультрафиолетовое излучение рассматривается как фактор, способствующий как инициации, так и поддержанию патологических процессов, однако диспластические невусы характеризуются меньшей мутационной нагрузкой и иными ультрафиолет-индуцированными паттернами мутаций по сравнению с меланомой. Совокупность генетических, эпигенетических и внешних воздействий формирует условия, при которых меланоциты приобретают способность к длительной пролиферации с частичным обходом механизмов клеточного старения, что и лежит в основе формирования диспластического невуса[7][8].
Эпидемиология
Диспластические невусы относятся к распространённым пигментным образованиям и выявляются примерно у 2—18 % населения. Клинически распознаваемые формы встречаются реже и составляют в среднем 7—18 %, тогда как гистологические признаки меланоцитарной дисплазии могут обнаруживаться у существенно большей доли лиц и, по данным отдельных исследований, достигают 30—50 % и более. Большинство диспластических невусов являются приобретёнными и появляются после рождения, преимущественно в подростковом и взрослом возрасте до 30—40 лет[8]. С возрастом общее количество таких образований имеет тенденцию к уменьшению, при этом отдельные невусы могут изменяться или регрессировать. Распространённость диспластических невусов значительно выше среди лиц европеоидной расы, особенно с североевропейским происхождением, светлой кожей, светлыми или рыжими волосами и наличием веснушек. В популяциях азиатского, африканского и ближневосточного происхождения данные образования встречаются редко. Существенных различий по полу не выявлено. У детей диспластические невусы выявляются редко, за исключением семейных форм, при которых элементы могут начинать формироваться уже в детском возрасте и приобретать клинически типичные признаки к завершению периода полового созревания[5][7].
Диагностика
В клинической практике для оценки диспластических меланоцитарных невусов используются критерии Международного агентства по исследованиям рака, согласно которым по меньшей мере один участок образования должен иметь структуру пятна и сочетаться не менее чем с тремя из следующих признаков: нечёткие границы, диаметр 5 мм и более, изменение окраски, неровные очертания и эритема[9].
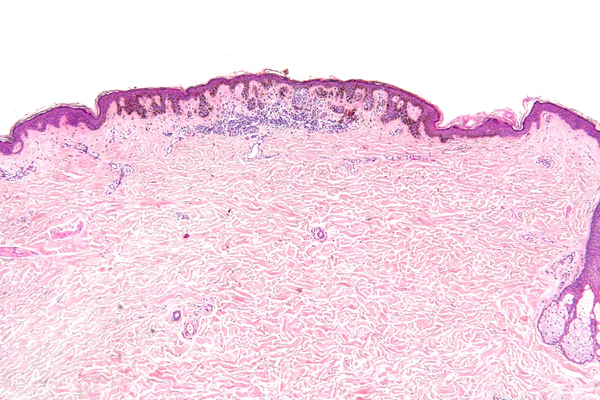
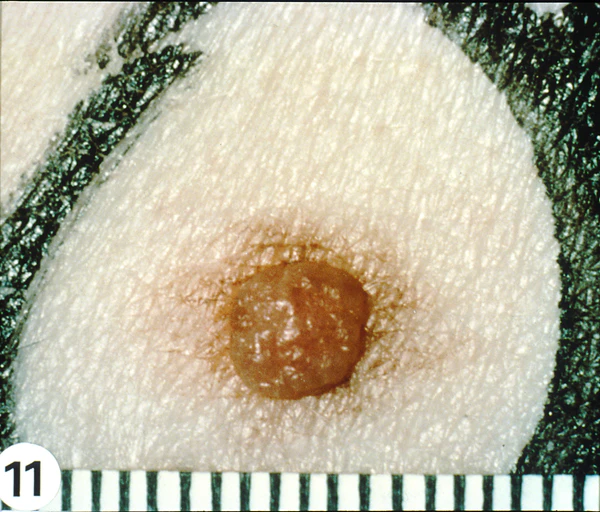
Диспластические невусы обычно превышают 5 мм в диаметре, характеризуются неправильной формой и неоднородной пигментацией, варьирующей от светло-коричневых до тёмно-коричневых оттенков, иногда с розоватым фоном. Границы образований часто неравномерные, плохо очерченные и асимметричные. В пределах одного невуса часто сочетаются плоский и слегка приподнятый участки, что формирует характерную двухкомпонентную структуру. В отдельных случаях в центральной зоне определяется более плотный или пигментированный элемент, создающий клиническую картину «мишени» или феномен «яичницы-глазуньи»[5][7].
Локализация диспластических невусов вариабельна. Наиболее часто они выявляются на коже туловища, преимущественно в области спины и грудной клетки, однако могут располагаться и в зонах, не подвергающихся регулярной инсоляции, включая ягодицы и молочные железы. Количество образований варьирует от единичных до множественных. При семейных формах возможно наличие десятков и сотен атипичных невусов[7].
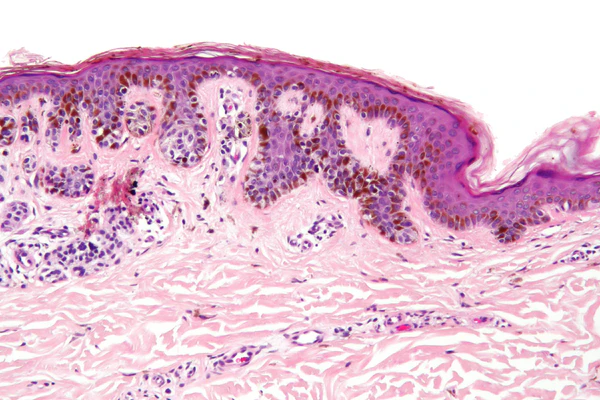
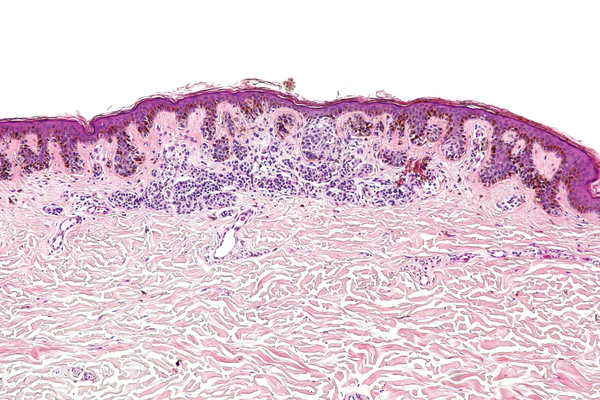
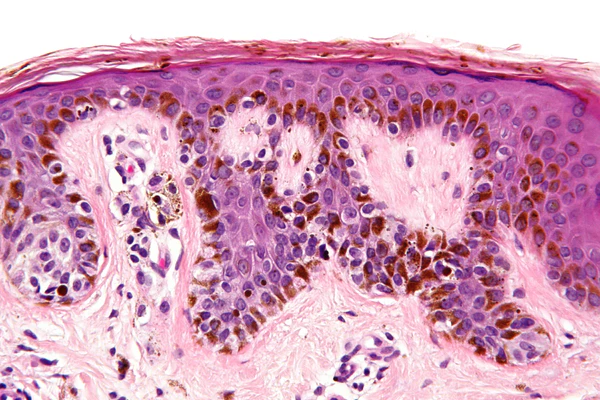
Ключевым методом лабораторной диагностики диспластических меланоцитарных невусов является гистологическое исследование биопсийного материала кожи. Диагноз устанавливается на основании выявления сочетания архитектурной и цитологической атипии меланоцитов. Архитектурная атипия отражает нарушение типичного строения меланоцитарного невуса и включает асимметрию образования, латеральное распространение пограничного компонента за пределы дермальных гнёзд меланоцитов, слияние соседних эпидермальных гребней, нарушение их регулярности и формы, а также наличие субэпидермальной фиброплазии. Фиброплазия может иметь концентрический характер с формированием гиалинизированного коллагена вокруг эпидермальных гребней либо пластинчатый характер с горизонтальным расположением коллагеновых волокон у их оснований[3]. Часто выявляется очаговый или полосовидный лимфоцитарный инфильтрат в поверхностных отделах дермы[7][9].
Цитологическая атипия характеризуется увеличением размеров ядер меланоцитов, вариабельностью их формы и окраски, гиперхромией и наличием ядрышек различной степени выраженности. Атипия обычно имеет очаговый и нерегулярный характер. Митотическая активность во внутриэпидермальном меланоцитарном компоненте для диспластических невусов нехарактерна[3]. Обнаружение митозов рассматривается как значимый диагностический признак и требует проведения дифференциальной диагностики с меланомой in situ[8][9].
В случаях диагностических затруднений применяется иммуногистохимическое исследование. Наиболее часто используются маркеры HMB-45, MART-1 и Ki-67. Оцениваются особенности экспрессии HMB-45 в дермальном компоненте, степень созревания меланоцитов и пролиферативная активность. Для диспластических невусов характерен низкий индекс Ki-67, как правило не превышающий 1—5 %, с преимущественной локализацией позитивных клеток в поверхностных отделах дермы. В отдельных случаях могут дополнительно использоваться маркеры SOX10, MiTF и PRAME[8].
При дерматоскопическом исследовании диспластические невусы не имеют строго специфических признаков. Их дерматоскопическая картина во многом сходна с таковой при доброкачественных меланоцитарных невусах, однако часто отличается меньшей структурной упорядоченностью и неоднородностью пигментации[9]. Отмечается наличие двух зон окраски, соответствующих центральному слегка приподнятому компоненту и периферической плоской зоне, что формирует характерную клиническую картину «яичницы-глазуньи»[10].
Дифференциальная диагностика
Дифференциальную диагностику диспластического невуса следует проводить со следующими заболеваниями[5][11]:
- голубой невус;
- базальноклеточный рак кожи;
- меланома кожи;
- дерматофиброма;
- злокачественное лентиго;
- врождённые меланоцитарные невусы;
- невус Шпица;
- себорейный кератоз;
- рецидивирующий невус;
- невус Сеттона[8];
- кератома[1];
- гемангиома[1].
Осложнения
Осложнением диспластических меланоцитарных невусов является развитие злокачественной меланомы. Риск малигнизации возрастает при наличии множественных диспластических невусов, высокой степени архитектурной и цитологической атипии, а также при семейных формах заболевания. Тяжёлая дисплазия морфологически неотличима от ранней меланомы, что обуславливает диагностические трудности и требует повышенной онкологической настороженности. У пациентов с синдромом FAMMM риск развития меланомы существенно выше, при этом возможны множественные первичные опухоли кожи. Кроме того, в рамках данного синдрома описана ассоциация с увеальной меланомой и наследственным раком поджелудочной железы, что расширяет спектр потенциальных осложнений и определяет необходимость междисциплинарного наблюдения[5][7].
Лечение
Тактика лечения диспластических невусов определяется степенью клинической и морфологической атипии, индивидуальными факторами риска и возможностью последующего наблюдения. Профилактическое удаление всех атипичных невусов не предотвращает развитие меланомы и в рутинной практике не рекомендуется, поскольку большинство диспластических невусов не претерпевают злокачественную трансформацию. Удаление диспластического невуса показано при наличии факторов повышенного риска. К ним относятся отягощённый личный или семейный анамнез по меланоме, невозможность обеспечить регулярное наблюдение, наличие дерматоскопических признаков, указывающих на повышенный риск малигнизации, а также локализация образования в анатомически труднодоступных для самоконтроля зонах. Прогрессирующие диспластические невусы подлежат иссечению как с профилактической целью, так и для своевременной диагностики меланомы кожи[2][7].
При высокой степени атипии или в случаях, когда диспластический невус морфологически неотличим от меланомы, рекомендуется полное хирургическое иссечение с адекватными отступами. В таких ситуациях предпочтение отдают эксцизионной биопсии с захватом подкожной жировой клетчатки под местной анестезией. Рекомендуемое расстояние от видимых границ образования при иссечении диспластического невуса составляет 0,4—1,0 см. Удалённый материал подлежит обязательному гистологическому исследованию, которое должно выполняться патоморфологом, имеющим опыт оценки меланоцитарных образований[1]. При выявлении меланомы дальнейшая хирургическая тактика определяется толщиной опухоли[7].
В отношении диспластических невусов низкой степени атипии повторное иссечение после первичной биопсии, как правило, не требуется. При неполном удалении невуса возможен рост остаточных элементов в области рубца, что может приводить к формированию клинической и гистологической картине, имитирующей меланому[5][7].
При отказе пациента от хирургического лечения или при отсутствии признаков прогрессирования диспластического невуса рекомендовано повторное клиническое обследование через 6 месяцев. При выявлении динамических изменений показано хирургическое удаление, при стабильной картине — дальнейшее наблюдение[1].
Прогноз
Прогноз для пациентов с диспластическими меланоцитарными невусами в целом благоприятный. Наличие изолированного атипичного невуса не сопровождается значительным увеличением риска развития меланомы, и такие пациенты не относятся к группе повышенной меланомной настороженности. В то же время у лиц с множественными диспластическими невусами, особенно при наличии выраженной архитектурной и цитологической атипии, вероятность развития меланомы кожи значительно возрастает. Наиболее неблагоприятный прогноз характерен для пациентов с синдромом FAMMM, у которых кумулятивный риск развития меланомы может приближаться к 100 %. Раннее выявление и своевременное удаление меланом, развивающихся у пациентов с диспластическими невусами, как правило, обеспечивает благоприятный исход, поскольку опухоли диагностируются на ранних стадиях и характеризуются небольшой толщиной[7].
Диспансерное наблюдение
Пациентам с диспластическими меланоцитарными невусами рекомендуется регулярное динамическое наблюдение. Полный дерматологический осмотр кожных покровов должен проводиться не реже одного раза в год. При наличии дополнительных факторов риска, включая множественные диспластические невусы, отягощённый семейный анамнез по меланоме или синдроме семейных атипичных невусов и меланомы, интервалы между осмотрами могут быть сокращены. Немедленного клинического и морфологического обследования требуют очаги, демонстрирующие внезапное увеличение размеров, появление неровных или зазубренных границ, воспалительные изменения, усиление или неоднородность пигментации, кровоточивость, изъязвление, а также субъективные симптомы боли или зуда[7].
При подтверждённом синдроме FAMMM рекомендуется обследование всех родственников первой степени родства. В отдельных случаях показано проведение офтальмологического осмотра, а также обсуждение целесообразности скрининга рака поджелудочной железы в семьях с соответствующим наследственным анамнезом[7].
Профилактика
Специфических методов профилактики развития диспластических меланоцитарных невусов и предотвращения их трансформации в меланому в настоящее время не существует. Учитывая влияние ультрафиолетового излучения на количество, клинический вид и динамику диспластических невусов, пациентам рекомендуется строгое ограничение солнечной инсоляции. Следует избегать пребывания на солнце в часы максимальной ультрафиолетовой активности, регулярно использовать солнцезащитные средства широкого спектра действия с фактором защиты не менее 30 и полностью исключить применение искусственных источников ультрафиолетового излучения, включая солярии. Повышение информированности пациентов, регулярное медицинское наблюдение и соблюдение фотопротективных мер рассматриваются как основные элементы профилактики меланомы у лиц с диспластическими меланоцитарными невусами[2][5].