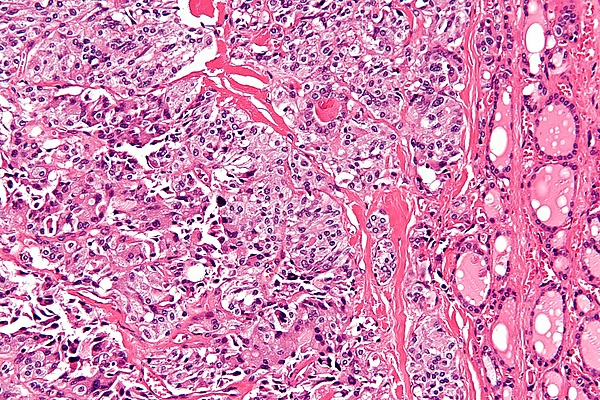
Медуллярный рак щитовидной железы
Медулля́рный рак щитови́дной железы́ (лат. carcinoma medullare glandulae thyroideae) — редкое злокачественное новообразование нейроэндокринной природы, характеризующееся агрессивным течением. Развивается из парафолликулярных С-клеток щитовидной железы, продуцирующих кальцитонин, гормон, участвующий в регуляции обмена кальция в организме. Болезнь может носить как спорадический, так и наследственный характер, связанный с генетической предрасположенностью к синдрому множественной эндокринной неоплазии.
Что важно знать
История
Впервые рак щитовидной железы описан в 1951 году Хорном Р. С. , как солидная опухоль с амилоидозом стромы[1]. Термин «медуллярный рак щитовидной железы» был предложен в 1959 г. Дж. Хазард и соавторами, которые детально описали особенности его гистологического строения[1][2].
Уильямс Е. (1965) установил, что медуллярный рак возникает из С-клеток щитовидной железы[1], которые мигрируют из неврального гребня[3]. В отечественной литературе медуллярный рак щитовидной железы, как самостоятельно существующая опухоль, впервые описан в 1968 году[1].
О семейных вариантах опухоли, наследуемых аутосомно-доминантным путём сообщения, информация появилась в 1961 году, в этом же году Дж. Сиппл и соавторы установили ассоциацию медуллярного рака с феохромоцитомой[2]. Форма множественной эндокринной неоплазии 2Б впервые описана Вагенманном в 1922 году, Фробёссом ― в 1923 году, затем в 1966 году ― Уильямсом и Поллоком[3].
В 1968 г. генетически денерминированные (семейные) формы (синдром Сиппла, синдром Горлина) объединили общим названием — синдром множественной эндокринной неоплазии, куда вошли: синдром множественных эндокринных неоплазий 2А типа, в том числе семейный раки синдром множественных эндокринных неоплазий 2Б типа[2].
В 1985 году был открыт ген RET и определён, как протоонкоген, способный активироваться после генетических нарушений[4]. В 1993 и 1994 годах выявлено, что МЭН-2А и МЭН-2Б вызваны мутацией гена RET[3].
Классификация
Этиологическая классификация[5][6]:
- Спорадическая форма.
- Генетически детерминированные (семейные) формы: синдром множественных эндокринных неоплазий 2А типа (синдром Сиппла), в том числе семейный рак; синдром множественных эндокринных неоплазий 2Б типа (синдром Горлина).
Международная гистологическая классификация опухолей щитовидной железы (ВОЗ, 2022)[6]:
- 8345/3 Медуллярный рак.
- 8346/3 Смешанный медуллярно-фолликулярный рак.
- 8347/3 Смешанный медуллярно-папиллярный рак.
Категория Т включает градации:
- Т — первичная опухоль.
- Тх — недостаточно данных для оценки первичной опухоли.
- Т0 — первичная опухоль не определяется.
- Т1 — опухоль < 2 см или равна в наибольшем измерении, ограниченная тканью щитовидной железы.
- Т1а — опухоль < 1 см или равна, ограниченная тканью щитовидной железы.
- Т1b — опухоль >1 см, но < 2 см или равна в диаметре, ограниченная тканью щитовидной железы.
- Т2 — опухоль размером>2 см, но < 4 см в наибольшем измерении, ограниченная тканью щитовидной железы.
- Т3 — опухоль >4 см или любая опухоль с экстратиреоидным распространением.
- Т3а — опухоль размером >4 см, ограниченная тканью щитовидной железы.
- Т3b — любого размера опухоль с макроскопическим распространением за пределы капсулы щитовидной железы с инвазией только в подподъязычные мышцы (грудино-подъязычную, грудино-щитовидную, щитоподъязычную или лопаточно-подъязычную).
- Т4 — обширная экстратиреоидная инвазия.
- Т4а — экстратиреоидная инвазия в окружающие ткани: подкожно-жировую клетчатку, гортань, трахею, пищевод, возвратный гортанный нерв.
- Т4b — экстратиреоидная инвазия в предпозвоночную фасцию, крупные сосуды, вокруг сонной артерии сосудов средостения.
Категория N указывает на наличие или отсутствие метастазов в регионарных лимфатических узлах:
- Nx — недостаточно данных для оценки регионарных лимфатических узлов.
- N0 — нет признаков метастатического поражения регионарных лимфатических узлов.
- N0a — один или несколько лимфатических узлов с цитологическим или гистологическим подтверждением отсутствия опухоли.
- N0b — отсутствие радиологических или клинических признаков метастатического поражения регионарных лимфатических узлов.
- N1 — имеются метастазы в регионарные лимфатические узлы.
- N1а — метастазы в лимфатические узлы VI или VII уровней (претрахеальные, паратрахеальные, преларингеальные/Дельфиана или верхнего средостения), (одностороннее и двустороннее поражение.
- N1b — метастазы в шейные лимфатические узлы (уровень I, II, III, IV или V) или ретрофарингеальные лимфатические узлы; на стороне поражения, с двух сторон, контралатерально.
Категория М — наличие или отсутствие отдалённых метастазов:
- М0 — нет признаков отдалённых метастазов.
- М1 — имеются отдалённые метастазы.
Этиология
МЭН 2-го типа — это синдром с аутосомно-доминантным характером наследования, обусловленный герминальной мутацией гена RET, который расположен на хромосоме 10q11.2 и включает 20 экзонов[6]. Продуктом гена RET является тирозинкиназа рецепторного типа, отвечающая за рост, дифференцировку и выживание клетки[6][7].
Мутации возникают в разных участках гена RET 10 хромосомы и вызывают повышенную активность рецепторов, что проявляется бесконтрольным размножением пролиферирующих парафолликулярных С-клеток щитовидной железы, которые секретируют кальцитонин[7]. Бесконтрольная пролиферация С- клеток лежит в основе развития медуллярного рака щитовидной железы[6][7]. Мутации RET могут быть как герминальными, то есть унаследованными от родителей и присутствующими в каждой клетке тела (синдром Горлина и синдром Сиппла с семейной формой рака)[5][6], так и соматическими (спорадический медуллярный рак) и присутствующими только в клетках опухоли[6]. При спорадическом медуллярном раке щитовидной железы в 25-40 % случаев причиной являются соматические мутации гена RЕТ. Мутации генов Н-КАS и К-RAS являются причиной в возникновении спорадического медуллярного рака щитовидной железы. Они не всегда являются инициаторами болезни, но ответственны за её прогрессирование[6].
Факторы риска медуллярного рака щитовидной железы: наличие в анамнезе семейного или личного анамнеза рака щитовидной железы, феохромоцитомы, дисфагии, дисфонии, увеличение шейных лимфоузлов[6].
Патогенез
Клинические проявления, скорость развития болезни зависят от локализации мутаций в протоонкогене[6]. Мутация гена RET в эмбриональных клетках приводит к экспрессии патологически изменённого сверхактивного RET-протеина в нейроэндокринных тканях, что влечёт за собой бесконтрольную клеточную пролиферацию[4][5].
Экспрессия гена RET у человека выявлена в производных нервного гребня, включая симпатические ганглии, мозговой слой надпочечников, С-клетки щитовидной железы и почки. Активация RET происходит в результате его взаимодействия с корецептором семейства белков GFRa[8].
Наследственный медуллярный рак щитовидной железы ассоциирован с патогенными вариантами гена RET в экзонах 5, 7-11, 13-16, которые представлены миссенс-мутациями (замена одного нуклеотида), реже делецией (потеря участка хромосомы) или инсерцией (вставка нуклеотидов в последовательность ДНК)[6].
Развитие синдрома МЭН-2А происходит в результате точковых миссенс-мутаций, приводящих к замене цистеина на другую аминокислоту во внеклеточном домене, соответствующем 10-му и 11-му экзонам гена RET. Мутации в кодонах 609, 611, 618, 620 (10-й экзон) и 634 (11-й экзон) обнаруживают в 98 % случаев МЭН-2А и 80 % случаев семейного рака. В возникновении семейного медуллярного рака щитовидной железы в 10-20 % случаев дополнительно выявляются аминокислотные замены во внутриклеточных тирозинкиназных доменах, кодируемых 13-м (кодоны 768, 790 и 791), 14-м (кодоны 804, 844) и 15-м (кодон 891) экзонами[8].
Синдром МЭН-2Б в 95 % случаев сопровождается точковой мутацией M918T в 16-м экзоне гена RET, приводящей к замене метионина на треонин. В редких случаях (менее 4 %) мутации обнаруживают в 14-м и 15-м экзонах[8].
У всех носителей наследственных мутаций гена RET пенетрантность достигает 90-100 %[4][6]. Маркером опухоли является гормон кальцитонин — продукт секреции С-клеток щитовидной железы[4][5].
Герминальные мутации в онкогене RET ассоциированы с развитием не только вариантов МЭН: 2А (синдром Сиппла) и 2Б (синдром Горлина), но и с семейной формой медуллярного рака щитовидной железы[4].
Наиболее распространённой является спорадическая форма рака. Она характеризуется возникновением соматических мутаций гена RЕТ (40-60 % случаев)[6][8]. В основном это мутация M918T, которая согласно результатам некоторых исследований коррелирует с более агрессивным течением болезни и является фактором неблагоприятного прогноза[8][9].
Ген RET играет ключевую роль в эмбриогенезе человека, влияя на развитие центральной и периферической нервной систем, эндокринной системы, почек, сперматогенез и морфогенез[8][8]. Повреждение на молекулярном уровне гена RET являются обоснованной терапевтической мишенью для специфических RET-ингибиторов при терапии медуллярного рака щитовидной железы[6][8].
При микроскопическом изучении материалов в медуллярном раке щитовидной железы следует различать мономорфноклеточный, веретеноклеточный и полиморфноклеточный варианты в зависимости от вида клеток[5].
Выделяют типичный и нетипичный вариант медуллярного рака[5]:
- Типичный вариант медуллярного рака представлен солидными полями, гнёздами и тяжами опухолевых клеток среди фиброзной стромы.
- Нетипичный вариант состоит из участков криброзного и фолликулярного строения, а также одиноких опухолевых клеток среди соединительной ткани.
- Возможно сочетание типичных структур с криброзными и фолликулярными структурами.
При микроскопическом исследовании выявляется наличие амилоида в тканях щитовидной железы. В сочетании с гиперплазией парафолликулярных С-клеток этот признак рассматривается как ведущий морфологический критерий медуллярного рака щитовидной железы[5].
Эпидемиология
Медуллярный рак щитовидной железы составляет около 4-6 % всех случаев рака щитовидной железы. Однако есть данные, что в некоторых странах эта доля составляет 1-3 %[6][7].
На наследственные формы приходится 20-25 % случаев[5][6], опухоль выявляют в рамках синдрома МЭН 2А и 2Б типа и семейную форму медуллярного рака щитовидной железы[4][6]. Из них 60-85 % пациентов с синдромом МЭН-2А, 5-10 % с синдромом МЭН-2Б и 10-35 % с семейной формой медуллярного рака, клинически проявляющейся только как медуллярный рак щитовидной железы[4].
При герминальной (наследственной) мутации М918Т (МЭН-2Б) и С634 (МЭН-2А) медуллярный рак может развиваться в раннем детстве и даже на первом году жизни ребёнка. При других наследственных мутациях первичное проявление опухоли регистрируется в возрасте от 5 до 25 лет[6].
На долю спорадической формы болезни приходится 75-80 % от всех случаев медуллярного рака[4]. Манифестирует в более старшем возрасте, чаще между 40 и 60 годами[6]. Десятилетняя выживаемость при стадии I, И, III и IV соответственно 100 %, 93 %, 71 % и 21 %, зависит от возраста и стадии на момент постановки диагноза.
Диагностика
Медуллярный рак щитовидной железы имеет нейроэндокринную природу и отличные от остальных опухолей щитовидной железы свойства С-клеточной опухоли, что определяет принципиально иные подходы к его диагностике и лечению[6].
Критерии установления диагноза[6]:
- На дооперационном этапе — высокая концентрация кальцитонина в крови и в смыве из пункционной иглы, цитологическая картина рака щитовидной железы.
- На послеоперационном этапе — подтверждение при гистологическом и иммуно-гистохимическом исследовании.
Клинические проявления наследственного медуллярного рака щитовидной железы зависят от локализации мутации в гене RЕТ. Клиническая картина неспецифична из-за других проявлений МЭН — синдрома[5][6].
При локализованных формах проявляется узловым образованием[5][6].
Местно-распространённые формы проявляются симптомами дисфагии, нарушения фонации, синдромом сдавления верхней полой вены[5][6].
По мере прогрессирования медуллярного рака щитовидной железы и увеличения объёма опухолевой массы, пациенты испытывают симптомы, связанные с механическим воздействием новообразования на окружающие органы и ткани[5]. При этом у 70 % пациентов с пальпируемым узлом щитовидной железы имеются регионарные метастазы, у 10 % — отдалённые метастазы[6].
При распространённых формах развивается диарея и синдром Кушинга, связанные с гиперсекрецией гормонально-активных пептидов[5][6]. Инвазия в гортань проявляется охриплостью голоса, обусловленной поражением или сдавлением возвратного гортанного нерва. Компрессия трахеи вызывает одышку и затруднение дыхания[5]. При возникновении опухолей, имеющих наследственную природу, клиническая картина проявляется компонентом синдрома МЭН 2А и 2Б типов (сочетание медуллярного рака с другими компонентами)[5][6].
1. Синдром МЭН типа 2А (синдром Сиппла), характеризуется сочетанным поражением эндокринных органов[5][10]:
- Медуллярный рак щитовидной железы: возраст манифестации — от 5 до 25 лет в зависимости от мутации[4][5].
- Феохромоцитома (всегда надпочечниковой локализации)[4] характеризуется избыточной продукцией катехоламинов, что приводит к развитию артериальной гипертензии, головных болей и других симптомов[5]. Возникает в 50 % случаев, диагностируется в среднем в 37,4 года[4].
- Первичный гиперпаратиреоз обусловлен повышенной секрецией паратиреоидного гормона, что приводит к повышению уровня кальция в крови и развитию поражения костной ткани[5]. Возникает в 20-30 % случаев, диагностируется до 39 лет[4].
- Болезнь Гиршпрунга (аганглиоз толстой кишки)[4][6].
- Кожный лихеноидный амилоидоз[4][6].
Изолированная семейная форма — наследственная разновидность медуллярного рака щитовидной железы, при которой опухолевый процесс не сопряжён с поражением других эндокринных органов[5]. Отличается изолированным поражением железы в нескольких поколениях без других проявлений[6]. Является разновидностью синдрома МЭН-2А типа[4][6].
2. Синдром МЭН типа 2Б (синдром Горлина), характеризуется одновременным развитием патологии в разных органах[4][5]:
- Медуллярная карцинома щитовидной железы — агрессивная форма с ранней манифестацией[4][5].
- Феохромоцитомы (всегда надпочечниковой локализации)[4][5]. Возникает в 50 % случаев, ранняя манифестация с 12 лет[4][6].
- Множественные ганглионевромы слизистых оболочек — доброкачественные опухолевые образования из нервных клеток, локализующиеся на слизистых оболочках рта, языка и желудочно-кишечного тракта[5]. Возможно выявление неврином в младенческом и детском возрасте[4].
- Гиперпаратиреоз (наблюдается крайне редко)[5].
Спорадическая форма: является наиболее распространённой формой, составляя около 70 % диагностируемых случаев, характеризуется односторонним поражением щитовидной железы и отсутствием связи с другими патологиями эндокринной системы[5][6].
В некоторых случаях течение болезни бессимптомное и выявляется случайно при обследовании[5][6].
- Общий анализ крови[6].
- Биохимический анализ крови[6].
- Определение концентрации сывороточного кальцитонина, который является высоко чувствительным и специфичным маркером. При концентрации >100 пг/мл вероятность медуллярного рака щитовидной железы приближается к 100 %. У мужчин концентрация кальцитонина выше, чем у женщин. У детей до 3-х лет концентрация кальцитонина выше, чем у детей старшего возраста и взрослых.
- Определение концентрации раково-эмбрионального антигена в крови[6].
- При подозрении или выявлении наследственных форм: исследование концентрации метанефринов в крови или суточной моче, ионизированного кальция в крови, паратиреоидного гормона в крови для выявления первичного гиперпаратиреоза[6].
- Гистологическое исследование биоптата с применением иммуногистохимических методов для подтверждения экспрессии в опухоли кальцитонина и раково-эмбрионального антигена и отсутствия экспрессии тиреоглобулина[6].
- Цитологическое исследование биоптата узла щитовидной железы. Чувствительность метода примерно 54 %[6].
- Молекулярно-генетическое исследование мутаций в гене RЕТ в крови пациентам с диагнозом медуллярный рак щитовидной железы[6]. Анализ на наличие герминальной мутации RЕТ дифференцирует спорадические случаи и наследственные формы[6].
- Ультразвуковое исследование щитовидной железы и паращитовидных желёз для выявления узла[6].
- Ультразвуковое исследование регионарных лимфоузлов для оценке состояния шейного лимфоколлектора[6].
- Спиральная компьютерная томография шеи[6].
- Компьютерная томография органов грудной полости[6].
- Компьютерная томография органов брюшной полости с внутривенным болюсным контрастированием или магнитно-резонансная томография органов брюшной полости с внутривенным введением гепатотропного контрастного препарата[6].
- Компьютерная томография или магнитно-резонансная томография надпочечников, для выявления феохромоцитомы[5][6].
- По показаниям: позитронно-эмиссионная томография совмещённая с компьютерной томографией с туморотропными РФП (фтор-18 дезоксиглюкозой (18Р)) и визуализация рецепторов к соматостатину[6].
Дифференциальная диагностика
Другие доброкачественные и злокачественные поражения щитовидной железы[5].
Осложнения
Метастатическое распространение медуллярного рака щитовидной железы характеризуется последовательным поражением лимфатических узлов: на ранних стадиях поражаются центральные и боковые группы лимфатических узлов шейной области с последующим вовлечением отдалённых органов, таких как лёгкие, кости и печень[4][5]. При метастазах в кости возможны боли в костях, патологические переломы[6].
Лечение
При отсутствии жизнеугрожающих ситуаций всем пациентам при резектабельном локо-регионарном опухолевом процессе вне зависимости от наличия или отсутствия отдалённых метастазов проводится тиреоидэктомии и лимфаденэктомии VI уровня с целью повышения выживаемости пациентов. После оперативного вмешательства больным рекомендована заместительная терапия для поддержания тиреотропного гормона в нормальных пределах[6].
При невозможности проведения радикального лечения (инвазия в пищевод, трахею, гортань) вопрос об объёме хирургического лечения первичной опухоли и регионарных метастазов решается индивидуально с учётом риска возможных осложнений и прогноза заболевания. Больным с нерезектабельным, метастатическим медуллярным раком щитовидной железы проводится системная терапия. Для выбора препарата первой линии системной терапии проводится молекулярно-генетическое исследование мутаций в гене RЕT[6].
С целью повышения качества жизни пациентов[6]:
- При единичных или симптомных метастазах — проведение локальных методов лечения: радиочастотная абляция, эмболизация, лучевая терапия;
- при метастатическом поражении костей скелета, выраженном болевом синдроме или угрозе переломов — проведение вертебропластики, резекции кости, радиочастотной абляции, дистанционной лучевой терапии, в том числе стереотаксической.
Прогноз
Прогноз менее благоприятный, чем при дифференцированных формах рака щитовидной железы, но более благоприятный, чем при анапластической форме. Средняя пятилетняя выживаемость пациентов достигает 80-90 %, десятилетняя — 60-75 %[3].
Долгосрочная выживаемость варьирует в зависимости от стадии заболевания на момент выявления опухоли. При локальной форме болезни выживаемость в течение десяти лет ― 90 %. Когда опухоль распространяется на близлежащие лимфоузлы либо соседние структуры шеи, этот показатель падает до 75 %. В случаях метастазирования в отдалённые органы (например, лёгкие, печень или костную ткань) выживаемость снижается до 40 %[3].
Диспансерное наблюдение
Ключевым методом контроля за состоянием пациента после лечения при проведении диспансеризации является исследование концентрации кальцитонина и раково-эмбрионального антигена в крови, через 2-3 месяца после операции, затем один раз в 6-12 месяцев[6]. Из инструментальных исследований назначают ультразвуковое исследование мягких тканей и лимфатических узлов шеи ― 1 раз в 6 месяцев. Компьютерная томография органов грудной клетки, остеосцинтиграфия ― 1 раз в год, если концентрация базального кальцитонина менее 10 нг/мл[3].
Основным критерием биохимической ремиссии является базальная концентрация кальцитонина меньше 10 нг/мл, риск рецидива расценивается как минимальный[6].
При достижении биохимической ремиссии проводится пожизненное наблюдение пациентов с ежегодной оценкой концентрации кальцитонина без выполнения каких-либо других исследований[6].
Назначение дополнительных исследований и их периодичность зависит от состояния пациента, вида опухоли, объёма проведённого хирургического вмешательства[6].
Профилактика
При выявлении герминальной мутации RЕТ у больного медуллярным раком щитовидной железы необходимо обследовать всех родственников первой линии на наличие у них данной мутации. Активный скрининг родственников выявляет заболевание у носителей патогенного варианта на более ранней стадии, что позволит провести профилактическую тиреоидэктомию[6]. Основная цель профилактической тиреоидэктомии — предотвращение метастазирования[4].
Выявление у носителя наиболее агрессивной герминальной мутации высокого риска М918Т требует проведения тиреоидэктомии как можно раньше, в течение первого года жизни[4][6]. При выявлении мутаций высокого риска (С634Х или А883Р) рекомендована тиреоидэктомия в 5-летнем возрасте или ранее при повышении кальцитонина[6].
Носителям герминальной мутации RЕТ умеренного риска необходимо ежегодное обследование, начиная с 5-летнего возраста, хирургическое лечение проводится при повышении концентрации кальцитонина или выявлении опухоли[6].