Папиллярный рак щитовидной железы
Папиллярный рак щитовидной железы — наиболее распространённый и благоприятно протекающий (медленный рост и низкая склонность к метастазированию) тип злокачественного поражения щитовидной железы, имеющий признаки фолликулярно-клеточной дифференцировки, содержащий в типичных случаях как папиллярные, так и фолликулярные структуры с чёткими ядрами. Папиллярный рак получил название вследствие характерной способности к новообразованию сосочковых структур, соединительнотканные стержни которых пронизаны мелкими кровеносными и лимфатическими сосудами.
Общие сведения
История
Первое сообщение в литературе о выявленном небольшом болезненном увеличении щитовидной железы «каменистой плотности» сделал А. Бернс (Глазго, Шотландия) в 1811 году[1].
В 1887 г. Х. Батлин (Лондон, Англия) сообщил уже о 50 операциях по поводу рака щитовидной железы, но результаты были неутешительными, только один пациент прожил 4 года, а 60 % больных умерли вскоре после операций[1].
В 1901 г. Д. Берри установил, что опухоль чаще возникает у людей в возрасте старше 40 лет и описал особенности проявлений этого заболевание у детей, женщин и мужчин[1].
Т. Э. Кохер (Берн, Швейцария), считавшийся специалистом высокого класса в онкохирургии, выполнил операцию по удалению распространённого рака щитовидной железы. К 1901 году оперировать щитовидную железу стали чаще с лучшими результатами, послеоперационная летальность уменьшилась до 34 %, но выживаемость была незначительной. В литературе появились сообщения о менее злокачественной форме — папиллярном раке щитовидной железы. Так, Д. Берри сообщил о пациентке, прожившей с опухолью до операции 8 лет и после операции ещё 10 лет[1].
В начале 20 века появились попытки классифицировать виды рака, сначала было предложено 23 варианта[1]. В 1903 г. вышла монография профессора В. И. Разумовского «Повреждения и заболевания щитовидной железы» в которой предложена морфологическая классификация и описание рака щитовидной железы. Медуллярный рак классифицирован как «мозговик», который, по его мнению, происходил не из эпителия фолликулов, а из остатков эмбриональной ткани, аденокарцинома формировалась из эпителия щитовидной железы, и её клетки продуцировали коллоидное вещество, к адемокарциномам он относил «злокачественную аденому», «cistadenoma papilliferum malignum» и «скирр» (небольшая и очень плотная опухоль)[2].
В 1925 г. А. Грэм упростил классификацию и выделил только три типа тиреоидных опухолей: высокозлокачественные солидные опухоли, наблюдавшиеся в 85 % случаев, папиллярные аденокарциномы в 12 % (менее злокачественные и метастазировавшие, в основном лимфогенно), скиррозная карцинома в 3 % (распространявшаяся лимфогенно). К середине 20 века в литературе были описаны основные клинические и морфологические особенности папиллярного, фолликулярного, медуллярного рака щитовидной железы, способы лечения и результаты лечения[1].
Первые описания морфологии папиллярного рака щитовидной железы относятся к 60-м годам 20 века. Концепция морфологической диагностики была сформулирована К. Т. Чен и Дж. Розаи в 1977 году[3].
Первые применения радиоактивного йода в терапии дифференцированного рака щитовидной железы относятся к 1942 году. В 1946 г. С. Герц основал научно-исследовательский институт радиологии с клиниками и лабораториями в Бостоне и Нью-Йорке по лечению злокачественных новообразований, в том числе и щитовидной железы радиоактивным йодом[4].
В 1957 г. американский врач У. Г. Байервальтес создал алгоритм лечения пациентов с папиллярным раком щитовидной железы. Он поддержал гипотезу С. Герца о сочетании хирургического вмешательства и радиотерапии[4]. Терапию радиоактивным йодом при папиллярном раке щитовидной железы в России стали активно применять с 1982 г. на базе Института медицинской радиологии АМН СССР.
Классификация
Международная гистологическая классификация папиллярного рака щитовидной железы (классификация Всемирной организации здравоохранения, 2022 г.)[5][6][7]:
- неоплазии низкого риска;
- злокачественные новообразования;
- злокачественные новообразования агрессивного течения.
Место папиллярного рака в группах основных диагностических категорий[5][7]:
1 категория «Новообразования низкого риска»[7]:
- неинвазивное фолликулярное новообразование щитовидной железы с папилляроподобными ядерными особенностями (NIFTP)[5][6];
- отсутствует мутация BRAF V600E, мутации RAS до 60 %, перестройки THADA и PAX8-PPARG до 30 %[7].
2 категория «Злокачественные новообразования»[7]:
- инвазивный инкапсулированный фолликулярный вариант папиллярной карциномы[5][6] — мутации RAS[7];
- папиллярная карцинома щитовидной железы[5][6] — мутация BRAF V600E (наиболее распространённые мутации), мутации промотора TERT (как вторичное явление, встречаются в 10 % случаев и обуславливает агрессивное течение), перестройки гена RET (CCDC6-RET и NCOA4-RET), перестройки NTRK и ALK[7].
Данный вариант делится на подтипы[5][6]:
- классический;
- инфильтративный фолликулярный;
- высококлеточный;
- столбчато-клеточный;
- онкоцитарный;
- hobnail («по типу сапожных гвоздей»);
- солидный подтип папиллярного;
- уортино-подобный;
- диффузно-склерозирующий.
3 категория «Злокачественные новообразования агрессивного течения»[7]:
- дифференцированная карцинома щитовидной железы высокой степени злокачественности[5][6] — мутации BRAF V600E[7].
Классификация по стадиям папиллярного рака щитовидной железы (Американский объединённый комитет по раку (AJCC), 8-е издание, 2017 г.)[5][6].
Категория Т включает следующие градации:
- T — первичная опухоль;
- Tx — недостаточно данных для оценки первичной опухоли;
- T0 — первичная опухоль не определяется;
- T1 — опухоль размером до 2 см в наибольшем измерении, ограниченная тканью ЩЖ;
- T1a — опухоль размером <1 см, ограниченная тканью ЩЖ;
- T1b — опухоль размером более 1, но менее 2 см в диаметре, ограниченная тканью ЩЖ;
- Т2 — опухоль размером более 2, но не более 4 см в наибольшем измерении, ограниченная тканью ЩЖ;
- Т3 — опухоль размером >4 см в наибольшем измерении, ограниченная тканью ЩЖ, или любая опухоль с минимальным распространением за пределы капсулы (в m. sternothyroid или мягкие ткани около ЩЖ);
- Т3а — опухоль размером >4 см, ограниченная тканью ЩЖ;
- Т3b — любого размера опухоль с макроскопическим распространением за пределы капсулы ЩЖ с инвазией только в подподъязычные мышцы (грудиноподъязычную, грудинощитовидную, щитоподъязычную или лопаточно-подъязычную);
- Т4 — массивное распространение опухоли за пределы капсулы ЩЖ;
- Т4а — опухоль прорастает в капсулу ЩЖ и распространяется на любую из следующих структур: подкожные мягкие ткани, гортань, трахею, пищевод, возвратный нерв;
- Т4b — опухоль распространяется на предпозвоночную фасцию, сосуды средостения или оболочку сонной артерии.
Категория N указывает на наличие или отсутствие метастазов в регионарных лимфатических узлах:
- Nx — недостаточно данных для оценки регионарных лимфатических узлов;
- N0 — нет признаков метастатического поражения регионарных лимфатических узлов;
- N0a — один или несколько лимфатических узлов с цитологическим или гистологическим подтверждением отсутствия опухоли;
- N0b — отсутствие радиологических или клинических признаков метастатического поражения регионарных лимфатических узлов;
- N1 — имеется поражение регионарных лимфатических узлов метастазами;
- N1a — метастазы в лимфатических узлах VI или VII уровней (пре- и паратрахеальные, преларингеальные или верхние средостенные). Как одностороннее, так и двустороннее поражение;
- N1b — метастазы в шейных лимфатических узлах на одной стороне или с обеих сторон, или на противоположной стороне (I, II, III, IV или V), или в заглоточных лимфатических узлах.
Категория М характеризует наличие или отсутствие метастазов:
- М0 — нет признаков отдалённых метастазов;
- М1 — имеются отдалённые метастазы.
Для папиллярного (дифференцированного) рака щитовидной железы характерна группировка по стадиям в зависимости от возраста пациента[5][6]:
Возраст до 55 лет:
- для первой стадии характерно: Т и N — любая из градаций, М0- нет признаков отдалённых метастазов;
- для второй стадии характерно: Т и N — любая из градаций, М1- есть отдалённые метастазы.
Возраст от 55 и старше:
- для первой стадии характерно: Т1 N0/Nх М0 — нет признаков отдалённых метастазов или Т2 N0 М0 — нет признаков отдалённых метастазов;
- для второй стадии характерно: Т1 N1 М0 — нет признаков отдалённых метастазов или Т2 N1 М0 — нет признаков отдалённых метастазов, или Т3а/ b N — любая из градаций, М0 — нет признаков отдалённых метастазов;
- для третьей стадии характерно: Т4а N — любая из градаций, М0 — нет признаков отдалённых метастазов;
- для четыре А стадии характерно: Т4b N — любая из градаций, М0 — нет признаков отдалённых метастазов;
- для четыре В стадии характерно: Т4b N — любая из градаций, М1 — есть отдалённые метастазы.
Для классификации результата цитологического исследования пунктата щитовидной железы используется современная международная цитологическая классификация (Bethesda Thyroid Classification, 2009, 2017) по 6 категориям[6]:
- I категория — неинформативная пункция;
- II категория — доброкачественное образование (коллоидные и аденоматозные узлы, хронический аутоиммунный тиреоидит, подострый тиреоидит);
- III категория — атипия неопределённого значения (сложная для интерпретации пункция с подозрением на опухолевое поражение);
- IV категория — фолликулярная неоплазия или подозрение на фолликулярную неоплазию;
- V категория — подозрение на злокачественную опухоль (подозрение на папиллярный рак, медуллярный рак, метастатическую карциному, лимфому);
- VI категория — злокачественная опухоль (папиллярный, низкодифференцированный, медуллярный, анапластический рак).
Этиология
Причина развития папиллярного рака щитовидной железы до конца не изучена[8]. По мнению большинства исследователей, это сочетание генетических изменений в клетках щитовидной железы и факторов риска окружающей среды[6][9].
Выделяют ряд основных генетических факторов развития папиллярного рака щитовидной железы: мутации гена BRAF (наиболее распространённая — V600E), перестройки генов RET (CCDC6-RET и NCOA4-RET), NTRK и ALK[6][9]. Молекулярно-генетические исследования с использованием метода секвенирования позволили выявить связь семейной формы папиллярного рака щитовидной железы с дефектом гена DICER1. В настоящее время описаны две гетерозиготные герминальные мутации в 8 и 25 экзонах гена DICER1, ассоциированные папиллярным раком семейного типа[10].
Выделяют несколько факторов риска, связанных с развитием узловых образований в щитовидной железе: дефицит йода, предшествующее облучение (особенно опасны малые дозы облучения), наличие в анамнезе заболеваний щитовидной железы у родственников, наличие у пациентов генетического синдрома, рабочие контакты с радиационным излучением, проживание в районах с неблагоприятной экологической обстановкой (Чернобыльская АЭС, Семипалатинский полигон)[6]. Одной из групп высокого риска являются пациенты, ранее получавшие лучевую терапию на область шеи по поводу злокачественной опухоли (лимфомы Ходжкина, опухоли центральной нервной системы, лейкоза, нейробластомы, опухолей мягких тканей лица и шеи)[9].
Патогенез
На клеточном уровне рак развивается, когда мутации в определённых генах нарушают рост и деление фолликулярных клеток в результате негативного влияния окружающей среды у лиц с наследственной предрасположенностью и клинически проявляются под действием дополнительных активирующих факторов[8]. Эти изменения позволяют клеткам расти быстрее и менее контролируемо, чем обычно, что в конечном итоге приводит к образованию злокачественной опухоли[5][6][7]. Однако до настоящего времени неизвестно, почему клетки опухоли, которые на протяжении многих десятилетий находятся в ткани щитовидной железы, не проявляя биологической активности, неожиданно начинают активно делиться, и переходит в клиническую форму рака[7][11].
Схему патогенеза можно представить как следствие дисгормонального превращения: мутация онкогена (сбой в работе гена), активация онкогена (увеличение секреции тиреотропного гормона), нарушение системы передачи сигналов, усиленная пролиферация клеток[11].
Основные виды генных мутаций. Мутация BRAF V600E приводит к образованию аномального белка, который остаётся постоянно активным, что приводит к неконтролируемому росту клеток[8][12]. Части гена RET могут сливаться с другими генами (перестройки RET/PTC), что приводит к образованию аномального белка, передающего непрерывные сигналы роста[11][13]. Гены RAS (KRAS, NRAS, HRAS) кодируют белки, регулирующие деление и рост клеток. При мутации белки RAS могут стать постоянно активными и стимулировать развитие опухоли[13].
В 5 % случаев папиллярная микрокарцинома — семейная болезнь, характеризующаяся более высоким риском мультицентрического роста, инвазии в сосуды и развития отдалённых метастазов, чем спорадическая[8].
Метастазирование осуществляется преимущественно лимфогенным путём. Клетки неоплазии могут распространяться по лимфатическим сосудам как внутри щитовидной железы, так и за её пределами, поражая регионарные лимфоузлы[14]. В редких случаях папиллярный рак распространяется гематогенно — в лёгкие, кости, головной мозг[8]. Риск регионарного и отдалённого метастазирования возрастает с увеличением размера опухоли. Отдалённые метастазы при папиллярном раке щитовидной железы выявляются редко[6][8].
Папиллярный рак щитовидной железы — это злокачественная эпителиальная опухоль, обычно одиночного строения, проявляющая признаки фолликулярно-клеточной дифференцировки и характерные изменения ядер опухолевых клеток[3].
Макроскопически папиллярный рак представляет собой частично инкапсулированный или не имеющий капсулы узел с кистозными полостями, ворсинчатой внутренней поверхностью, участками фиброза и кальцинатами, которые выявляются у 50 % больных[14][15]. Полость узла нередко заполнена жидким содержимым бурого цвета[14].
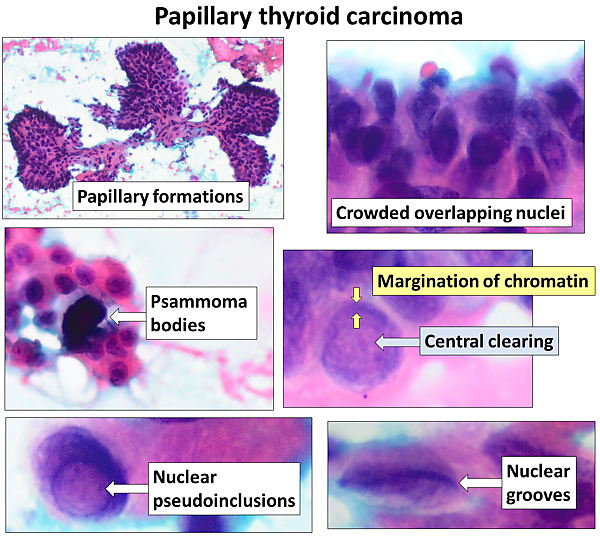
Среди особенностей гистоархитектоники папиллярного рака щитовидной железы можно указать наличие псаммомных телец[15] и выраженных фиброзно-склеротических изменений со стороны стром, а также частое сочетание классических папиллярных формирований с зонами фолликулярного и солидного строения, причём нередко встречаются карциномы, где сосочки полностью отсутствуют[3].
Для всех вариантов строения характерные клеточные и ядерные изменения. Микроскопическая картина представлена одним, а иногда несколькими слоями укрупнённых и удлинённых клеток цилиндрического эпителия, цитоплазма не визуализируется, а ядра просветляются за счёт распыления хроматина. Ядрышко (чаще одно, но может быть и несколько) в виде солитарного базофильного зёрнышка смещено к ядерной оболочке[15]. Характерно образование хорошо различимых на большом увеличении оптически прозрачных внутриядерных цитоплазматических псевдовключений и бороздок[3][15]. Основные морфологические критерии папиллярного рака щитовидной железы: характерные папиллярные структуры, глубокие складки в ядерной мембране, резкие контуры ядерной мембраны с распылением хроматина, псаммомные тельца в строме, ядра в виде «осколков толчёного стекла»[15].
Выраженность признаков из этого классического набора значительно варьирует в зависимости, гистологических особенностей, от размера опухоли, инвазии и особенностей биологического поведения[3].
Эпидемиология
Рак щитовидной железы является наиболее распространённым в мире злокачественным новообразованием эндокринной системы в 2022 году и составляет 4,1 % от всех случаев рака, имеет благоприятный прогноз, с пятилетней выживаемостью около 98,5 %[16].
По информации ВОЗ, в мире в 2022 году (данные из базы GLOBOCAN для 185 стран, 2022) было зарегистрировано около 821 214 новых случаев рака щитовидной железы и 47 507 умерших[16].
Возрастно-стандартизированные показатели заболеваемости у женщин 13,6 на 100 тыс., у мужчин 0,53 на 100 тыс. Возрастно-стандартизированные показатели смертности у женщин 4,6 на 100 тыс., у мужчин 0,35 на 100 тыс. Показатель заболеваемости в 10 раз выше в странах с высоким индексом человеческого развития для обоих полов, показатель смертности для стран примерно одинаков[16].
Во всем мире примерно 64,63 % случаев рака щитовидной железы приходится на возрастную группу до 55 лет, а почти 82,99 % — на возрастную группу 55 лет и старше[16]. Максимальные уровни заболеваемости рака щитовидной железы фиксируют в активном трудоспособном возрасте: у женщин в возрасте 15—49 лет и у мужчин в возрасте 50—69 лет[11][16]. За последние три десятилетия отмечается увеличение случаев карциномы щитовидной железы на 20 %[7]. Прогнозируется (по данным ВОЗ, 2022), что к 2050 году будет зарегистрировано примерно 1 100 тыс. новых случаев рака щитовидной железы и 91 тыс. смертей, связанных с этой болезнью, рост на 34,15 % и 89,58 % соответственно[16].
По данным отечественной государственной медицинской статистики формы № 7 «Сведения о злокачественных новообразованиях за 2024 год» распространённость рака щитовидной железы ежегодно растёт с 96,9 на 100 тыс. населения в 2014 году до 146,0 на 100 тыс. населения в 2024 году[17]. Стандартизированный показатель заболеваемости в 2021 г. составил 6,14 случаев на 100 тыс. населения (среди мужчин − 2,42; среди женщин − 9,39)[6].
В структуре онкозаболеваемости рак щитовидной железы составляет 2,2 % случаев, средний возраст заболевших − 54 года[6].
На долю папиллярного рака приходится 70—99 % всех видов рака щитовидной железы у детей и подростков[9], до 90 % случаев у взрослых[18][19]. В среднем на все возрастные категории населения — 80 % от всех случаев рака щитовидной железы[11].
Одногодичная и общая летальность в 2024 году одна из самых низких среди всех новообразований: 1,9 и 0,4 на 100 умерших с установленным диагнозом рака щитовидной железы соответственно[17]. Стандартизированный показатель смертности в 2021 г. от рака щитовидной железы составил 0,32 случая на 100 тыс. населения (0,28 — среди мужчин; 0,34 — среди женщин)[6]. Максимальные уровни смертности регистрируют в возрасте 70 лет и старше[11].
Доля больных, состоявших на учёте 5 лет и более с момента установления диагноза рак щитовидной железы, от числа состоявших на учёте на конец отчётного года с 2014 г. по 2024 г увеличилась с 68,2 % до 72,1 %[17].
Десятилетняя выживаемость при данной опухоли — 87,0 %, самый высокий показатель среди злокачественных новообразований в 2024 году[17].
Диагностика
Увеличение лимфоузлов, припухлость шеи, одышка, удушье, дисфагия, дисфония, дискомфорт и чувство распирания в шее[5][6].
- Общий анализ крови с определением лейкоцитарной формулы[20];
- гистологическое исследование;
- биохимический анализ крови с определением показателей функции печени, почек, уровня общего белка и альбумина;
- исследование уровня кальцитонина в крови с целью исключения или подтверждения медуллярного рака щитовидной железы при наличии узлового образования[5][6];
- исследование уровня тиреотропного гормона в крови с целью оценки гормонального статуса;
- исследование на уровень кальцитонина и тиреотропного гормона смыва из иглы при проведении тонкоигольной аспирационной биопсии;
- цитологическое исследование пунктата из узловых образований железы;
- молекулярно-генетическое исследование (определение точечных мутаций, хромосомных перестановок, различных типов микроРНК) для уточнения агрессивности опухоли и выбора таргетной терапии[6]. Для уточнения диагноза папиллярного рака щитовидной железы в рамках цитологического заключения для III, IV и V групп рекомендовано молекулярно-генетическое исследование мутаций в гене BRAF и иных мутаций (RAS, RET/PTC, PAX8/PPAR-γ, TERT и т. д.)[5][6].
- Ультразвуковое исследование щитовидной железы и лимфатических узлов шеи[5][6][9];
- компьютерная томография шеи и грудной клетки с контрастированием с целью уточнения распространённости опухоли;
- магнитно-резонансная томография и позитронно-эмиссионная томография (применяют для диагностики метастазов по индивидуальным показаниям);
- видеоларингоскопия с целью объективной оценки подвижности голосовых связок[5][6].
Дифференциальная диагностика
- Узловой зоб;
- диффузный токсический зоб;
- аутоиммунный тиреоидит;
- аденома щитовидной железы и аналогичные опухоли[6];
- фолликулярный, медуллярный и недифференцированный (анапластический) рак щитовидной железы[6][9].
Для папиллярного рака из столбчатых клеток:
- метастатические аденокарциномы толстой кишки и лёгкого[18].
Осложнения
Осложнения при папиллярном раке щитовидной железы могут быть как в результате проведённого лечения (операция, химиотерапия, радийиодтерапия), так в результате рецидива, прогрессирования, метастазирования и биологической склонности опухоли к инвазии в окружающие ткани[5][6].
Наиболее часто осложнения возникают после применения радиойодтерапии. К острым побочным эффектам относятся аллергические реакции на йод, постлучевые паротит и сиаладенит, гастрит, цистит, пульмонит (при метастазах в лёгкие), костномозговая депрессия, транзиторные аменорея и гипоспермия. Эти осложнения имеют приходящий характер и длятся от нескольких дней до нескольких месяцев. Отдалённые последствия применения радиойода — рак других локализаций, риск которого возрастает при дозах препарата > 600—700 мКи[15].
Лечение
Методы лечения рака щитовидной железы зависят от стадии и агрессивности злокачественного новообразования[6]. Для определения метода лечения используют стратификацию риска рецидива (разделение на группы):
- Дооперационная стратификация риска для определения показаний и оптимального объёма операции.
- Послеоперационная стратификация риска для определения адекватности объёма операции, показаний к терапии радиоактивным йодом и супрессивной терапии.
- Динамическая стратификация риска для оценки ответа на проведённое лечение и определения оптимальной тактики ведения пациента[6].
Профилактическая центральная лимфаденэктомия рекомендована при распространённой форме первичной опухоли (T3—4) или дооперационно верифицированных метастазах[6]. Гемитиреоидэктомия проводится пациентам с папиллярным раком щитовидной железы группы низкого риска (без семейного анамнеза рака щитовидной железы и облучения головы и шеи) с целью снижения хирургической травмы и повышения качества жизни[5][6].
При IV, V и VI категории цитологического заключения по современной международной цитологической классификации рекомендовано хирургическое лечение с целью повышения выживаемости пациентов[5][6]. При опухоли V и VI категории размером > 4 см или с экстратиреоидной инвазией, региональными и отдалёнными метастазами показана тиреоидэктомия с максимальной хирургической аблацией опухолевой ткани с последующей радиойодтерапией[5][6][20].
При III категории (атипия неясного значения) необходима повторная пункция для уточнения степени риска злокачественности узла и определения показания к оперативному лечению[5][6].
Лечение радиоактивным йодом назначается пациентам с верифицированным папиллярным раком щитовидной железы согласно стратификации риска рецидива и персистенции заболевания[5][6].
При опухоли V и VI категории размером >4 см или с экстратиреоидной инвазией, региональными и отдалёнными метастазами показана тиреоидэктомия с максимальной хирургической аблацией опухолевой ткани с последующей радиойодтерапией[5][6][20].
В рекомендациях Американской тиреоидологической ассоциации пациенты с показаниями для проведения радиойодтерапия разделены на 3 группы[5][6]:
- группа низкого риска — радиойодтерапия обычно не показана, но возможно проведение радиойодаблации;
- группа промежуточного риска — радиойодтерапия назначается индивидуально;
- группа высокого риска — абсолютные показания к радиойодтерапии.
При развитии радиойодрефрактерности (неэффективности) и доказанном прогрессировании опухоли в течение последних 12 месяцев рекомендована системная таргетная терапия. Рекомендуется индивидуальный подбор препарата для системной таргетной терапии, учитывая анамнез, прогноз эффективности и безопасности конкретного препарата с целью увеличения общей выживаемости пациента[6][20].
Пациентам с солитарными опухолевыми метастазами, не накапливающими радиоактивный йод и хирургически нерезектабельными, а также в качестве паллиативного лечения при болевом или компрессионном синдроме рекомендуется дистанционная лучевая терапия[6].
Принадлежность пациента к определённой группе риска не является постоянной, а является индивидуальной и зависит от ответа на проведённое лечение. По результатам проведённого лечения пациентов делят на 4 основные группы[5][6]:
- биохимическая ремиссия (вероятность рецидива составляет 1—4 %);
- промежуточная группа (группа с неопределённым опухолевым статусом)[6];
- биохимический рецидив (структурный рецидив у 20 %, смертность менее 1 %)[5][6];
- неопределённый опухолевый статус (структурный рецидив у 15—20 %, смертность менее 1 %);
- структурный рецидив (50—60 % пациентов сохраняют персистенцию, несмотря на дополнительное лечение. Смертность, связанная с опухолью, при шейных метастазах составляет 11 %, при отдалённых — 50 %[6].
Выбор лечебной тактики зависит от размера, локализации, объёма поражения, скорости роста, гистологического варианта опухоли[5].
Прогноз
Прогноз при папиллярном раке щитовидной железы при своевременном выявлении благоприятный[16][19]. По данным ВОЗ (2022) в мире пятилетняя выживаемость больных около 98,5 %[16]. Показатели 10-, 15- и 20-летней выживаемости составляют 97 %, 95 % и 90 % соответственно[19].
Несмотря на благоприятные послеоперационные результаты и высокую выживаемость, метастазы опухоли в паратрахеальные лимфатические узлы встречаются более чем в 5 %. Кроме метастазирования в лимфатические узлы, на показатели общей и без рецидивной выживаемости пациентов влияет гистологический вариант опухоли.
Прогностически неблагоприятными вариантами папиллярного рака считаются опухоли: из высоких клеток (встречается в 19 % случаев), из столбчатых клеток, из клеток типа «сапожных гвоздей», диффузно-склерозирующий вариант. К неблагоприятным факторам рецидива опухоли относятся экстратиреоидное распространение и сосудистая инвазия[21].
Диспансерное наблюдение
Все взрослые пациенты со злокачественными новообразованиями подлежат пожизненному диспансерному наблюдению по месту постоянного жительства. Пациент с подтверждённым диагнозом папиллярного рака щитовидной железы вносится в региональный (федеральный) раковый регистр и находится на диспансерном учёте у врача-эндокринолога и врача-онколога[6][22]. Цель наблюдения — раннее выявление и лечение персистирования, регионального рецидива или прогрессирования заболевания. Большинство локальных рецидивов развивается и выявляется в первые три года после постановки диагноза, хотя отдалённый рецидив заболевания может развиться и в более поздние сроки наблюдения[6].
После окончания первичного лечения, через 3 месяца пациенту назначается первая явка на диспансерный осмотр к врачу-онкологу по месту жительства. Кроме физикального обследования обязательно назначается:
- определение тиреотропного гормона и антител к гормону в крови — специфического высокочувствительного маркера тиреоцитов и клеток папиллярного рака методом иммунорадиометрического анализа, интервал контроля не менее 3 месяцев и не более 6—12 месяцев в зависимости от группы риска;
- ультразвуковое исследование шеи рекомендуется через 6—12 мес. с целью выявления структурного рецидива;
- сцинтиграфия костей всего тела рекомендуется через 6—12 мес. у пациентов групп высокого и промежуточного риска;
- пациентам группы высокого риска с повышенной концентрацией тиреотропного гормона по показаниям назначают: компьютерную томографию мягких тканей шеи и органов грудной клетки, магнитно-резонансную томографию головного мозга, скелета, брюшной полости, позитронно-эмиссионную томографию всего тела[6].
Профилактика
Полностью исключить риск возникновения папиллярного рака щитовидной железы невозможно, изучение влияния причинно-следственных факторов риска на организм человека позволяет разработать ряд мер возможной профилактики[11].
Причины развития злокачественной опухоли могут быть связаны как с внешними, так и внутренними факторами[11]. Максимально возможное исключение влияния данных факторов на организм позволит избежать, если не появления, то развития агрессивных форм болезни[6][11].
К доказанным мерам профилактики относятся: йодная профилактика, контроль радиационного воздействия, регулярный скрининг для групп риска (ультразвуковое исследование щитовидной железы), коррекция образа жизни (отказ от курения, контроль пищевого рациона), ежегодная диспансеризация и профилактические осмотры[11].