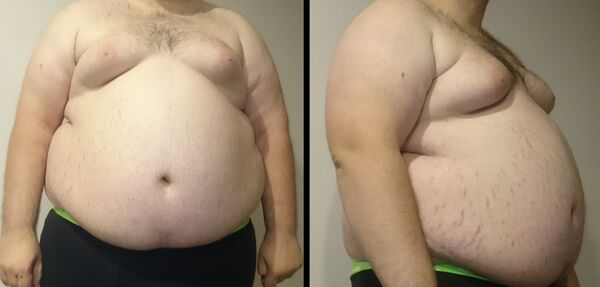
Ожирение
Ожире́ние (лат. adipositas — ожирение, obesitas — полнота, тучность, откормленность) — хроническая болезнь, характеризующаяся избыточным накоплением жировой ткани в организме. Критерий ожирения для взрослых — индекс массы тела (ИМТ) 30 кг/м2 или выше (≥ 27,5 кг/м2 для лиц монголоидной расы)[1], для детей — коэффициент стандартного отклонения ИМТ от возрастной нормы 2 или более (98-й процентиль ИМТ + 2,05 стандартных отклонения или более)[2]. Причины ожирения: высококалорийная диета, гиподинамия, генетические и хромосомные нарушения, побочное действие лекарственных препаратов, опухоли головного мозга, черепно-мозговые травмы, инсульт, психические болезни, эндокринные болезни[3]. Лечение заключается в снижении массы тела с помощью диеты, физических нагрузок, медикаментозных и хирургических методов[4].
Общие сведения
Классификация
По этиологии:
- первичное (экзогенно-конституциональное, алиментарное);
- вторичное (симптоматическое):
- ожирение с установленным генетическим дефектом;
- церебральное ожирение (адипозогенное ожирение, синдром Пехкранца — Бабинского — Фрелиха);
- ожирение вследствие эндокринопатий;
- ятрогенное ожирение[1].
По ИМТ:
- избыточная масса тела — 25—29,9 кг/м2;
- I степень — 30—34,9 кг/м2 (≥ 27,5 кг/м2 для лиц монголоидной расы);
- II степень — 35—39,9 кг/м2 (≥ 32,5 кг/м2 для лиц монголоидной расы);
- III степень — ≥ 40 кг/м2 (≥ 37,5 кг/м2 для лиц монголоидной расы)[1].
По стадиям:
- избыточная масса тела — ИМТ ≥ 25—29,9 кг/м2; нет осложнений;
- ожирение 0 стадии — ИМТ ≥ 30 кг/м2; нет осложнений;
- ожирение 1 стадии — ИМТ ≥ 25 кг/м2; одно или несколько осложнений средней тяжести;
- ожирение 2 стадии — ИМТ ≥ 25 кг/м2; одно или несколько тяжёлых осложнений[1].
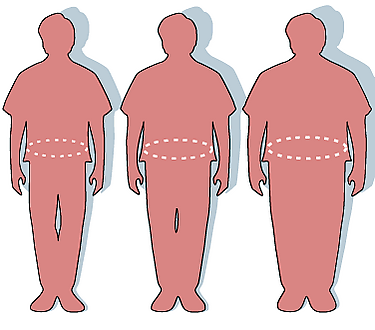
Классификация центрального ожирения по отношению окружности талии к росту:
- 0,4—0,49 — здоровое центральное ожирение;
- 0,5—0,59 — повышенное центральное ожирение (повышенный риск для здоровья);
- 0,6 или более — высокое центральное ожирение (дальнейшее повышение риска для здоровья)[5].
По этиологии:
- простое (конституционально-экзогенное, идиопатическое);
- гипоталамическое;
- ожирение при нейроэндокринных болезнях;
- ятрогенное;
- моногенное;
- синдромальное[2].
По степени (коэффициент стандартного отклонения ИМТ от возрастной нормы):
- I степень — 2—2,5;
- II степень — 2,6—3;
- III степень — 3,1—3,9;
- морбидное — ≥ 4[2].
Классификация National Institute for Health and Care Excellence:
- избыточный вес — 91-й процентиль ИМТ + 1,34 стандартных отклонения;
- клиническое ожирение — 98-й процентиль ИМТ + 2,05 стандартных отклонения;
- тяжёлое ожирение — 99,6-й процентиль ИМТ + 2,68 стандартных отклонения[5].
Этиология
Причины:
- энергетический дисбаланс (высококалорийная диета и малоподвижный образ жизни);
- мутации в генах лептина, рецептора лептина, рецепторов меланокортинов 3-го и 4-го типа, проопиомеланокортина, проконвертазы 1-го типа, рецептора нейротрофического фактора — тропомиозин-связанной киназы B);
- хромосомные нарушения, геномный импринтинг, синдромы Прадера — Вилли, хрупкой X-хромосомы, Альстрёма, Кохена, Дауна, псевдогипопаратиреоз и др.;
- побочное действие лекарственных препаратов (например, глюкокортикоиды, антидепрессанты);
- опухоли гипоталамуса, ствола мозга, гемобластозы;
- черепно-мозговые травмы;
- инсульт;
- диссеминация инфекционных болезней;
- психические болезни (например, расстройства пищевого поведения[3]);
- эндокринные болезни[1][2].
Факторы риска:
- употребление сладких или алкогольных напитков;
- малая доля фруктов и овощей в рационе;
- переедание после физической активности;
- планирование и участие в социальных мероприятиях, связанных с едой;
- использование сладких угощений в качестве награды или утешения;
- нарушение планов по физической активности и здоровому питанию в выходные и праздничные дни или после болезни[5];
- отказ от курения;
- беременность и грудное вскармливание;
- менопауза;
- гестационный диабет[6];
- хронический стресс;
- изменения состава кишечной микробиоты[1].
Патогенез
Патогенез ожирения многофакторный. Он заключается в сложных взаимодействиях между генетическими, эпигенетическими, поведенческими, социальными и экологическими факторами. Причины ожирения приводят к гипертрофии и гиперплазии адипоцитов, хроническому воспалению жировой ткани и секреции адипокинов[1][3].
Эпидемиология
В 2022 году избыточную массу тела в мире имели 43 % взрослых, ожирение — 16 %. В 2024 году избыточную массу тела имели 35 млн детей в возрасте до 5 лет. В странах с низким и средним доходом дети больше подвержены ожирению, так как питаются продуктами с высокой энергетической плотностью и низким содержанием микронутриентов[7]. Организация World Population Review опубликовала статистический отчёт «Страны с самым высоким уровнем ожирения», в котором первые места по распространённость ожирения в 2022 году занимают Американское Самоа (75,6 %), Тонга (70,5 %) и Науру (70,2 %). Россия (28 %) в этом списке соседствует с Гренландией (28,2 %) и Гайаной (28 %)[8].
По результатам российского эпидемиологического исследования, проведённого в 2012—2014 годах, распространённость ожирения среди взрослых в возрасте 25—64 лет составила 29,7 % (30,8 % среди женщин и 26,6 % среди мужчин). В 2016 году доля лиц с избыточной массой тела составила 62 %, с ожирением — 26,2 %. По данным Роспотребнадзора за период 2011—2018 годы распространённость ожирения среди детей возросла на 27,4 %, среди подростков — на 66,5 %[1]. Распространённость ожирения и избыточной массы тела среди детей составила 25,3 %[2].
 Карта средней калорийности пищи в ккал на человека в день в 1961 году[9].
|
 Карта средней калорийности пищи в ккал на человека в день в 2001—2003 годах[10].
|
Диагностика
Ожирение проявляется утолщением подкожной жировой клетчатки, увеличением массы тела и симптомами ассоциированных с ожирением болезней: повышение артериального давления, головные боли, усиленное потоотделение, одышка, храп, нарушение менструального цикла, эректильная дисфункция и другие. Для диагностики и уточнения степени ожирения измеряют массу тела и рост, на основании которых рассчитывают ИМТ. Для диагностики центрального ожирения измеряют окружности талии: диагностический критерий для мужчин ≥ 94 см (для мужчин монголоидной расы ≥ 90 см), для женщин ≥ 80 см[1]. Соотношение талии и бёдер, соотношение талии и роста рекомендуют оценивать в дополнении к ИМТ[4].
Для оценки общего состояния пациентов и дифференциальной диагностики выполняют:
- биохимический анализ крови:
- концентрации глюкозы, альбуминов, глобулинов, мочевой кислоты, мочевины, креатинина, билирубина, холестерина в сыворотке крови;
- концентрации тиреотропина, пролактина; свободного тестостерона, лютеинизирующего гормона, фолликулостимулирующего гормона, глобулина, связывающего половые гормоны, паратгормона, 25-OH витамина D в сыворотке крови;
- активности гамма-глутамилтрансферазы, аспартатаминотрансферазы и аланинаминотрансферазы в сыворотке крови;
- биохимический анализ мочи — исследуют концентрацию кортизола[1].
Выполняют:
- ультразвуковое исследование органов брюшной полости — для диагностики жёлчнокаменной болезни и неалкогольная жировая болезнь печени;
- ультразвуковое исследование сердца и электрокардиографию — больным с сердечно-сосудистыми болезнями;
- кардиореспираторный мониторинг в ночные часы — показан больным с обструктивным апноэ во сне[1].
Дифференциальная диагностика
Состояния, от которых необходимо дифференцировать:
- асцит;
- ятрогенный синдром Кушинга;
- гигантизм;
- акромегалия[6].
Осложнения
Ожирение повышает риск развития:
- сахарного диабета 2 типа;
- метаболического синдрома;
- дислипидемии;
- артериальной гипертензии;
- ишемической болезни сердца;
- сердечной недостаточности;
- венозных тромбозов;
- инсульта;
- остеоартрита;
- подагры;
- депрессии;
- женского бесплодия;
- мертворождения;
- эректильной дисфункции;
- болезней жёлчного пузыря;
- неалкогольной жировой болезни печени;
- гастроэзофагеальной рефлюксной болезни;
- обструктивного апноэ во сне;
- бронхиальной астмы;
- злокачественных опухолей (лейкоз, множественная миелома, лимфома, рак эндометрия, шейки матки, яичника, молочной железы, предстательной железы, пищевода, тонкой кишки, толстой кишки, прямой кишки, печени, жёлчного пузыря, поджелудочной железы, почки)[3][6].
Осложнения и коморбидные состояния у детей:
- нарушения углеводного обмена;
- дислипидемия;
- неалкогольная жировая болезнь печени;
- жёлчнокаменная болезнь;
- артериальная гипертензия;
- гиперандрогения;
- задержка полового развития;
- ускоренное половое развитие;
- апноэ-гипопноэ;
- болезни опорно-двигательной системы (болезнь Блаунта, остеоартрит, спондилолистез и др.)[2].
Лечение
Рекомендуют снижать массу тела на 5—10 % за 3—6 месяцев и удерживать результат в течение года. Снижение массы тела на 15—20 % или более рекомендуют пациентам с ИМТ ≥ 35 кг/м2 и болезнями, связанными с ожирением[1][4].
Основа лечения — сбалансированная по макронутриентам (например, средиземноморская[4]) низкокалорийная диета (потребление по 800—1200 ккал в сутки или на 500—700 ккал меньше физиологической потребности) или очень низкокалорийная диета (потребление менее 800 ккал в сутки). Специализированные продукты лечебного и диетического профилактического питания облегчают контроль калорийности. Регулярные аэробные физические упражнения по 150 минут в неделю или более помогают достигать и поддерживать оптимальную массу тела. Применяют групповые и индивидуальные тренинги по здоровому образу жизни[1][5], когнитивную поведенческую терапию[4].
Медикаментозное лечение (орлистат, сибутрамин, лираглутид, семаглутид, сибутрамин + метформин) показано в осложнённых случаях и больным, не способным достигнуть оптимальной массы тела или удержать её с помощью немедикаментозного лечения. Также медикаментозное лечение рекомендуют при ИМТ ≥ 30 кг/м2 или ≥ 27 кг/м2 при наличии факторов риска и/или болезней, ассоциированных с ожирением; детям — только при наличии болезней, ассоциированных с ожирением[1][5].
Бариатрические вмешательства (гастрошунтирование, билиопанкреатическое шунтирование, гастропликация, бандажирование желудка и другие) показаны больным II—III степенью ожирения в возрасте 18—60 лет при неэффективности консервативного лечения:
Прогноз
Ожирение увеличивает смертность от сердечно-сосудистых заболеваний в 4 раза и смертность от рака в 2 раза. Ожирение III степени повышает смертность от всех причин в 6—12 раз. У мужчин с ИМТ ≥ 40 кг/м2 ожидаемая продолжительность жизни сокращается на 20 лет, у женщин — примерно на 5 лет. Относительный риск развития ишемической болезни сердца коррелирует с ИМТ: при ИМТ 25—28,9 кг/м2 относительный риск составляет 1,72; при 33 кг/м2 и более — 3,44. Оптимальный ИМТ с точки зрения ожидаемой продолжительности жизни — 23—25 кг/м2 для людей с белой кожей и 23—30 кг/м2 для людей с чёрной кожей[6].
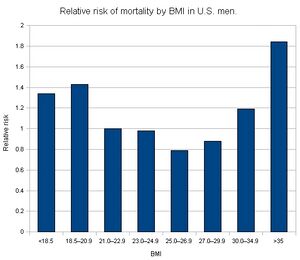 Зависимость относительного риска смерти от ИМТ для мужчин в США[11]. |
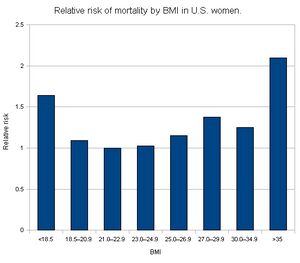 Зависимость относительного риска смерти от ИМТ для женщин в США[11]. |
Диспансерное наблюдение
Больных каждые 3—6 месяцев наблюдают эндокринологи и диетологи. Больным, перенёсшим бариатрическое хирургическое вмешательство, назначают поливитамины, микро- и макронутриенты, препараты железа; в сыворотке крови контролируют концентрации витамина D, фосфора, белков, паратгормона; через 2 года выполняют рентгеноденситометрия для исключения остеопороза[1].
Профилактика
Для профилактики ожирения рекомендуют придерживаться принципов здорового образа жизни — рациональное питание, борьба с гиподинамией, отказ от вредных привычек[3].
См. также
Примечания
Литература
- Barazzoni R., Buscemi S., Busetto L., et al. Italian clinical practice GRADE-based guidelines on the diagnosis and treatment of overweight and obesity, endorsed by the Italian National Institute of Health (англ.) // Eating and Weight Disorders - Studies on Anorexia, Bulimia and Obesity. — 2026-01-14. — Vol. 31, no. 1. — ISSN 1590-1262. — doi:10.1007/s40519-026-01813-z.
- National Institute for Health and Care Excellence. Overweight and obesity management : NICE guideline. — National Institute for Health and Care Excellence, 2026. — 177 с.
- Yumuk V., Tsigos C., Fried M., et al. European Guidelines for Obesity Management in Adults (англ.) // Obesity Facts. — 2015. — Vol. 8, no. 6. — P. 402–424. — ISSN 1662-4033 1662-4025, 1662-4033. — doi:10.1159/000442721.
Ссылки
- Российская ассоциация эндокринологов, Общество бариатрических хирургов. Ожирение : взрослые : клинические рекомендации. Рубрикатор клинических рекомендаций. Министерство здравоохранения Российской Федерации (25 декабря 2024). Дата обращения: 25 марта 2026.
- Российская ассоциация эндокринологов, Общество бариатрических хирургов. Ожирение у детей : клинические рекомендации. Рубрикатор клинических рекомендаций. Министерство здравоохранения Российской Федерации (23 июля 2024). Дата обращения: 26 марта 2026.