Синдром Альпорта
Синдром Альпорта — наследственное заболевание, характеризующееся прогрессирующим поражением почек, потерей слуха и поражением глаз. Болезнь обусловлена мутациями генов, кодирующих синтез коллагена IV типа, который является основным структурным компонентом базальных мембран почек, кохлеарного аппарата и хрусталика глаза. Заболевание чаще всего передаётся по X-сцепленному типу, но встречаются также аутосомно-доминантные и аутосомно-рецессивные формы.
Историческая справка
Синдром Альпорта был впервые описан британским врачом Артуром Альпортом в 1927 году. В своей работе он наблюдал случаи прогрессирующего нефрита, сопровождающегося глухотой в нескольких поколениях одной семьи. Это позволило ему сделать вывод о наследственной природе заболевания.
Эпидемиология
Считается, что распространенность синдрома Альпорта составляет 1:5000 – 1:10 000 человек. Мужчины чаще страдают от более тяжелых форм заболевания, особенно при Х-сцепленном типе наследования.
Этиология
Основная причина синдрома Альпорта — мутации в генах, отвечающих за синтез коллагена IV типа. Чаще всего заболевание связано с мутацией в гене COL4A5, который располагается на X-хромосоме и кодирует одну из альфа-цепей коллагена IV типа. Мутации в генах COL4A3 и COL4A4, расположенных на аутосомах, также могут приводить к развитию синдрома Альпорта, обусловливая аутосомные формы болезни.
Коллаген IV типа важен для нормального функционирования базальных мембран, обеспечивающих фильтрацию в почечных клубочках, структуру органов слуха и зрения. Нарушение структуры коллагена ведёт к нарушению целостности базальных мембран, что вызывает клинические проявления заболевания.[1]
Классификация
Синдром Альпорта классифицируют по типу наследования:
1. X-сцепленный синдром Альпорта: наиболее распространённая форма, связана с мутацией в гене COL4A5.
2. Аутосомно-рецессивный синдром Альпорта: возникает из-за мутаций в генах COL4A3 или COL4A4. Чаще всего проявляется тяжёлыми симптомами и прогрессирующим поражением почек.
3. Аутосомно-доминантный синдром Альпорта: также связан с мутациями в COL4A3 и COL4A4, но встречается реже и характеризуется более лёгким течением.
Патогенез
Патогенез синдрома Альпорта заключается в нарушении структуры и функции коллагена IV типа, который входит в состав базальной мембраны почечных клубочков, органов слуха и хрусталика глаза. Мутации в генах, кодирующих коллаген IV типа, приводят к образованию дефектных белковых цепей, что ослабляет базальные мембраны.
1. Повреждение почек: при нарушении структуры базальной мембраны клубочков ухудшается фильтрационная функция почек, что вызывает постепенное ухудшение клубочковой фильтрации, развитие хронической почечной недостаточности и, в конечном итоге, гломерулосклероза.
2. Нарушение слуха: базальная мембрана кохлеарного аппарата также содержит коллаген IV типа. Его дефицит приводит к дегенерации клеток кортиевого органа, что вызывает нейросенсорную тугоухость.
3. Офтальмологические изменения: в хрусталике и сетчатке глаза коллаген IV типа поддерживает структуру тканей. Его дефицит приводит к развитию изменений, таких как лентиконус, изменения макулы и патологию роговицы.
Клиническая картина
Синдром Альпорта имеет три основных клинических проявления:[2]
1. Поражение почек:
- Гематурия — кровь в моче, часто является первым симптомом заболевания, может проявляться ещё в детстве.
- Протеинурия — потеря белка с мочой, характерно для прогрессирующего поражения почек.
- Артериальная гипертензия — повышение артериального давления, развивается при ухудшении функции почек.
- Хроническая почечная недостаточность — возникает у пациентов с прогрессирующим заболеванием к 20-40 годам.
2. Нарушение слуха:
- Нейросенсорная тугоухость обычно начинается в подростковом возрасте и может прогрессировать вплоть до глухоты. Потеря слуха обусловлена нарушением функций кортиевого органа, который чувствителен к дефектам коллагена.
3. Поражение глаз:
Диагностика
Диагностика синдрома Альпорта включает клинические, лабораторные и генетические методы:[3]
1. Сбор анамнеза и физикальное обследование: важны данные о наличии семейных случаев заболевания.
2. Лабораторные исследования:
- Общий анализ мочи — выявляет гематурию и протеинурию.
- Биохимический анализ крови — определяет концентрацию креатинина и скорость клубочковой фильтрации.
3. Слуховой тест — для выявления нейросенсорной тугоухости, характерной для синдрома Альпорта.
4. Офтальмологическое обследование — для обнаружения лентиконуса и макулярных изменений.
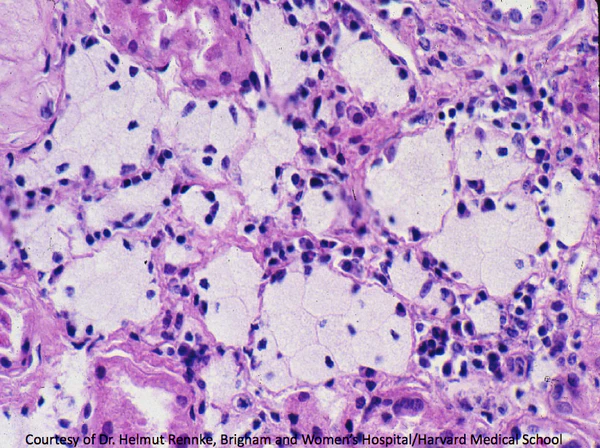
5. Биопсия почки — выявляет изменения базальной мембраны клубочков, характерные для синдрома Альпорта.
6. Генетическое тестирование — позволяет подтвердить мутацию в генах COL4A3, COL4A4 или COL4A5, что служит основой диагностики.
Дифференциальная диагностика
Синдром Альпорта необходимо отличать от других заболеваний, сопровождающихся нефритом и гематурией:
- Фокальный сегментарный гломерулосклероз.
- Наследственный нефрит без глухоты.
- Аутосомно-рецессивные и аутосомно-доминантные нефропатии с поражением слуха.
Синдром Барттера — редкое заболевание, также вызывающее почечные аномалии.
Лечение
На данный момент этиотропного лечения синдрома Альпорта не существует. Терапия направлена на замедление прогрессирования почечного поражения и поддержание качества жизни пациента:[4]
1. Контроль артериального давления:
- Используются ингибиторы ангиотензинпревращающего фермента (АПФ) и блокаторы рецепторов ангиотензина II, которые помогают снизить протеинурию и замедлить прогрессирование хронической почечной недостаточности.
2. Слуховые аппараты — используются при снижении слуха, а в некоторых случаях показана кохлеарная имплантация.
3. Диализ и трансплантация почки:
- Пациентам с терминальной стадией хронической почечной недостаточности показан диализ или трансплантация почки. Трансплантация почки может полностью устранить почечные симптомы, но не влияет на слух и зрение.
Профилактика и прогноз
Основной метод профилактики — генетическое консультирование при планировании беременности.Cвоевременная диагностика и адекватное лечение помогают замедлить прогрессирование почечного поражения и улучшить качество жизни пациентов. При выявлении носительства мутации возможны преимплантационная генетическая диагностика и пренатальное тестирование.
Прогноз зависит от формы синдрома. У мужчин с X-сцепленным типом чаще развивается терминальная стадия почечной недостаточности к 20–30 годам. У женщин с X-сцепленным типом течение болезни, как правило, легче. Аутосомно-рецессивные формы также часто приводят к тяжёлому поражению почек, тогда как аутосомно-доминантные формы имеют более благоприятный прогноз.
Примечания
- ↑ Сунгатуллина И. Л. Наследственный нефрит ( синдром Альпорта) // Казанский медицинский журнал. — 2002. — № 1.
- ↑ Нефрология - Тареева И.Е. - 2000 (англ.). djvu.online. Дата обращения: 14 ноября 2024.
- ↑ https://rusnephrology.org/professional/gudlines/
- ↑ Аксенова Марина Евгеньевна. Синдром альпорта: современные представления // Нефрология. — 2021. — № 3.
Литература
- Тареев Е. М., Мухин Н. А., Белявская В. А. “Нефрология”. — М.: Медицина, 2016
- Kashtan C. E., “Alport Syndrome: Genetics and Pathogenesis” // Journal of the American Society of Nephrology, 2018. — Vol. 29, № 1. — pp. 23–34.
- Российское общество нефрологов “Клинические рекомендации по диагностике и лечению наследственных нефропатий”
- Hertz J. M., Thomassen M., Storey H., Flinter F. A., “Clinical Utility Gene Card for: Alport Syndrome — Update 2014” // European Journal of Human Genetics, 2015. — Vol. 23. — pp. 1269–1275.