Болезнь Сезари
Синдром Сезари (болезнь Сезари, англ. Sezary syndrome) — очень редкая кожная лимфома обусловленная опухолевой трансформацией Т-лимфоцитов[3][4][5]. Характеризуется генерализованной эритродермией, зудом, лимфаденопатией и наличием атипичных циркулирующих Т-лимфоцитов (клеток Сезари). Из-за сходства с доброкачественными дерматозами диагностика затруднена. Для подтверждения заболевания проводят гистологическое исследование кожи и лимфатических узлов, а также анализ периферической крови. Раннее выявление и лечение позволяют замедлить прогрессирование болезни[6].
Что важно знать
Историческая справка
Болезнь впервые описана французским дерматологом Альбером Сезари[7].
Эпидемиология
Распространённость составляет 1 на 10 млн человек[8]. Синдром Сезари составляет менее 5 % от всех первичных кожных лимфом. Средний возраст начала заболевания — 60-65 лет, чаще болеют мужчины[9].
В США заболеваемость составляет 0,8-0,9 случаев на 1 млн человек в год. Болезнь чаще встречается у мужчин и пожилых. Генетическая предрасположенность не выявлена[6]. У темнокожих людей заболевание встречается в два раза чаще, чем у людей со светлой кожей[10][11].
Этиология
Этиология развития заболевания до конца не изучена. У большинства пациентов выявляются различные генетические и хромосомные аномалии, однако чёткой наследственной предрасположенности не обнаружено. Мутации чаще всего носят соматический характер и возникают в течение жизни. Среди выявленных изменений — делеции в 10-й и 17-й хромосомах, а также дупликации в 8-й и 17-й хромосомах. Кроме того, мутации затрагивают гены, регулирующие активность супрессоров опухолевого роста, эпигенетические механизмы, сигнальные пути Т-лимфоцитов, их выживание, дифференцировку и миграцию в кожу[8][9][10].
Среди возможных триггеров рассматривают хроническую антигенную стимуляцию, в том числе воздействие бактериальных суперантигенов, например, Staphylococcus aureus. Однако чёткой связи синдрома Сезари с инфекционными агентами, включая вирусы, пока не установлено[10].
К факторам риска развития синдрома Сезари относят[8]:
- пожилой возраст,
- мужской пол,
- этническая принадлежность — заболевание чаще встречается у лиц афроамериканского происхождения.
Кроме того, имеются данные о развитии заболевания у некоторых пациентов, получавших терапию ингибиторами янус-киназ, однако прямая причинно-следственная связь требует дальнейшего изучения[10].
Патогенез
Синдром Сезари развивается в результате неконтролируемой пролиферации злокачественных Т-лимфоцитов памяти, экспрессирующих маркеры CD3, CD4, CD45RO и CCR4, а также CD27, CCR7 и L-селектин, что указывает на их принадлежность к популяции Т-клеток памяти. Эти клетки обладают способностью инфильтрировать кожу и другие органы[9].
Злокачественные клетки Сезари продуцируют интерлейкины ИЛ-4 и ИЛ-10, что соответствует профилю Т-хелперов 2-го типа, а также экспрессируют маркер CD25 и белок Fox-P3, характерные для Т-регуляторных клеток. Это приводит к подавлению активности естественных киллеров и CD8+ цитотоксических Т-лимфоцитов, а также нарушению функций дендритных клеток. В результате развивается дисфункция иммуной системы, способствующая прогрессированию заболевания, снижению противоопухолевого иммунитета и повышенной восприимчивости к инфекциям[9].
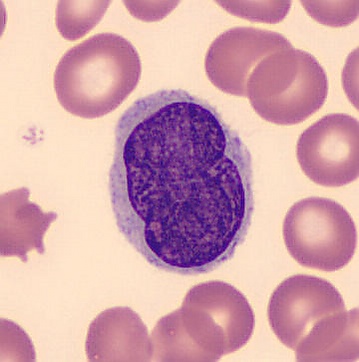
Клетка Сезари характеризуются наличием ядер неправильной формы с множественными инвагинациями, из-за чего они приобретают характерный церебриформный вид[9][12].
Выделяют три морфологических типа этих клеток[9]:
- мелкоклеточный (размер 8-11 мкм);
- крупноклеточный (12-25 мкм);
- двуядерный.
Клиническая картина
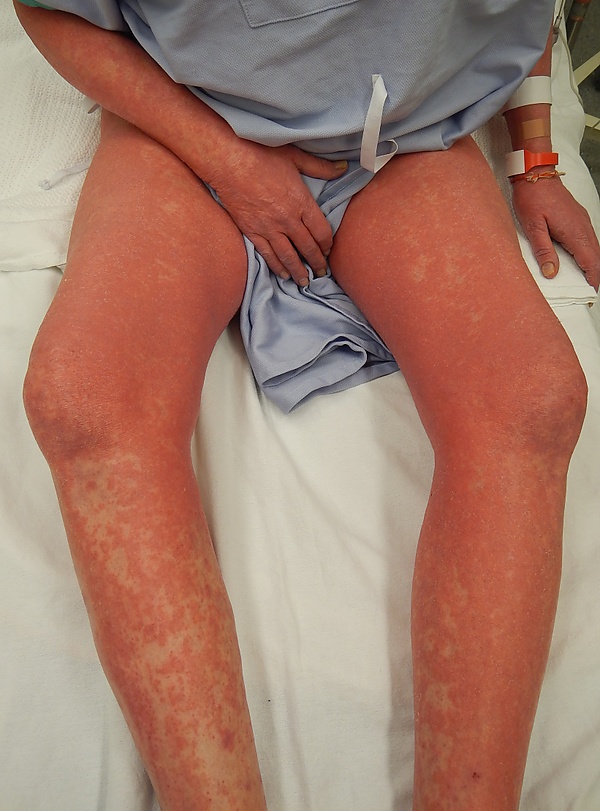
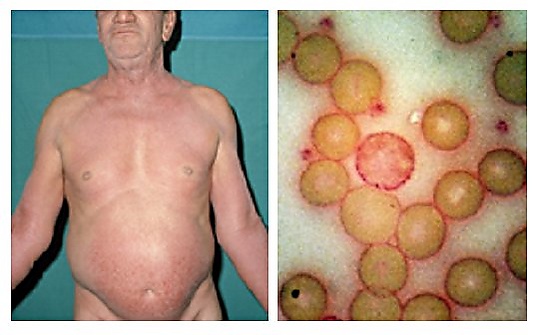
Заболевание обычно начинается с эритродермии, охватывающей значительные участки кожи и сопровождающейся интенсивным зудом, шелушением и отёчностью. Цвет кожи варьирует от розовато-красного до ярко-красного. Со временем развиваются дистрофические изменения, включая ладонно-подошвенный гиперкератоз, алопецию и ониходистрофию, которая обычно проявляется паронихией, лейконихией, онихолизисом, онихошизисом, анонихией . Кожные проявления прогрессируют, образуются участки мокнутия, трещины, покрытые серозно-кровянистыми корочками, а также бляшки и узлы. Волосистая часть головы покрыта сероватыми жирными чешуйками. Могут развиваться дисхромия, пойкилодермия[9][10][11][13].
Патологический процесс сопровождается генерализованной лимфаденопатией, проявляющейся увеличением периферических лимфатических узлов, преимущественно в паховой, бедренной и подмышечной областях. Лимфоузлы безболезненные, плотно-эластичные, не спаянны с окружающими тканями[9][11][13].
В тяжёлых случаях наблюдается гепатоспленомегалия, а при злокачественной трансформации процесс может привести к изъязвлению лимфатических узлов и переходу в агрессивную крупноклеточную лимфому[10][11].
Пациенты также жалуются на озноб и общее ухудшение состояния. У больных могут определяться признаки нейропатии, включающие ощущение жжения, покалывания, онемения, чувство стягивания кожи без видимой физической причины[11][13].
Пациенты с этим заболеванием живут от 1 до 4 лет[12].
Диагностика
Включает[9]:
- Общий анализ крови развёрнутый.
- Биохимический анализ крови: АЛТ, АСТ, билирубин (общий, прямой, непрямой), щелочная фосфатаза, электролиты (натрий, калий, кальций, хлориды), глюкоза, креатинин, мочевая кислота, лактатдегидрогеназа (ЛДГ).
- Повышение активности ЛДГ свидетельствует об агрессивном течении заболевания.
- Иммунофенотипирование периферической крови:
- выявление Т-лимфоцитов с нарушенной экспрессией маркеров CD3, CD4, CD7, CD26;
- абсолютное количество клеток Сезари в крови ≥ 1000 клеток/мм3 или число атипичных лимфоцитов >5 %;
- повышенное число CD3+ или CD4+ клеток в периферической крови с коэффициентом отношения CD4/CD8 ≥ 10;
- повышенное число CD4+ клеток в периферической крови без экспрессии CD7 (≥ 40 % CD4+СD7-клеток) или CD26 (≥ 30 % CD4+CD26-клеток).
- Молекулярно-генетическое исследование Т-клеточной клональности.
- Микроскопия мазка крови: выявление числа клеток Сезари в крови ≥ 1000 клеток/мм3.
- Гистологическое исследование кожи, лимфоузлов, материала костного мозга.
Включает[9]:
- Ультразвуковое исследование (УЗИ) лимфатических узлов.
- Компьютерная томография (КТ) органов грудной клетки, органов малого таза у женщин, органов таза у мужчин, органов брюшной полости и забрюшинного пространства.
- Позитронно-эмиссионная томография с компьютерной томографией: выявления пролиферативного поражения лимфатических узлов и внутренних органов.
Диагностические критерии синдрома Сезари, разработанные Международным обществом лимфом кожи и Европейской организацией по изучению и лечению рака[9]:
- Отсутствие предшествующего грибовидного микоза.
- Генерализованная эритродермия (покраснение более 80 % кожи, с или без шелушения).
- ПЦР или саузерн-блоттинг: выявление доминантного клона Т-лимфоцитов.
- Один из следующих критериев:
- абсолютное количество клеток Сезари в крови ≥ 1000 клеток/мм3 ;
- повышенное содержание CD3+ или CD4+ клеток в периферической крови с коэффициентом отношения CD4/CD8 ≥ 10;
- повышенное содержание CD4+ клеток в периферической крови без экспрессии CD7 (≥ 40 % CD4+СD7-клеток) или CD26 (≥ 30 % CD4+CD26-клеток).
Дифференциальная диагностика
- Микоз
- Псориаз
- Экзема
- Подострая кожная волчанка
- Приобретённый ихтиоз
- Листовидная пузырчатка
- Красный плоский лишай
- Красный волосяной отрубевидный лишай
- Дерматит
- Гиперэозинофильный синдром
- Т-клеточный лейкоз у взрослых
- Дерматомиозит
- Токсидермия
- Чесотка
- Лекарственная аллергия
- Реакция «трансплантат против хозяина»[6][14]
Осложнения
Лечение
Выбор метода лечения заболевания определяется рядом факторов[13]:
- возраст,
- общее состояние пациента,
- степень тяжести заболевания,
- скорость прогрессирования заболевания,
- влияние на качество жизни и эффективность предыдущих методов лечения.
Первая линия терапии включает[9][12][14]:
- интерфероны (интерферон альфа-2b, пэгинтерферон альфа-2a);
- метотрексат;
- экстракорпоральный фотоферез;
- тотальное облучение кожи.
Если монотерапия первой линии не даёт ожидаемых результатов, возможна комбинированная терапия средствами первой линии, включающая следующие схемы[9]:
- интерфероны в сочетании с фотохимиотерапией;
- метотрексат в сочетании с кортикостероидами, применяемыми в дерматологии;
- интерфероны в сочетании с метотрексатом.
При неэффективности первой линии терапии применяется терапия второй линии. Вторая линия терапии включает[6][9]:
- хлорамбуцил в сочетании с преднизолоном;
- вориностат;
- доксорубицин;
- гемцитабин;
- брентуксимаб ведотин;
- могамулизумаб.
- Антигистаминные средства системного действия
- Анальгетики или нестероидные противовоспалительные препараты[9]
В качестве хирургического лечения проводится аллогенная трансплантация костного мозга.
Показания к хирургическому лечению[9]:
- пациенты моложе 60 лет при агрессивном течении заболевания;
- отсутствие эффекта от стандартных методов лечения.
Диспансерное наблюдение
Диспансерное наблюдение за пациентами с синдромом Сезари проводится врачом-гематологом или онкологом в период лечения и после достижения ремиссии. Рекомендуется обследование каждые 6 месяцев, включая физикальный осмотр с картированием кожи, УЗИ периферических лимфатических узлов, а также КТ органов грудной клетки, брюшной полости и малого таза[9].
Прогноз
Прогноз при синдроме Сезари неблагоприятный — средняя выживаемость пациентов составляет 2-4 года. 5-летняя выживаемость — 24-26 %, 10-летняя — 12 %, 20-летняя — 8 %. Прогноз зависит от возраста, уровня ЛДГ, поражения лимфоузлов, степени вовлечения крови, сопутствующих заболеваний и переносимости терапии[11][14].
Профилактика
Профилактика не разработана[9].