Лимфоматоидный папулёз
Лимфомато́идный папулёз (ЛП) — хроническое лимфопролиферативное заболевание кожи с доброкачественным рецидивирующим течением и благоприятным прогнозом. Его ключевым проявлением является возникновение множественных папул или узлов, которые имеют тенденцию к самопроизвольному разрешению. Наиболее типичной локализацией сыпи является кожа туловища и конечностей, в то время как поражение лица, ягодиц и наружных половых органов встречается редко. У пациентов с ЛП существует повышенная вероятность развития сопутствующих лимфопролиферативных заболеваний, в частности грибовидного микоза, анапластической крупноклеточной лимфомы или лимфомы Ходжкина[2][3].
Общие сведения
История
ЛП был впервые описан Макали в 1968 году как хроническое кожное заболевание[4].
Классификация
Согласно классификации Всемирной организации здравоохранения, ЛП относится к группе CD30-позитивных первичных лимфопролиферативных заболеваний кожи. Выделяют 6 типов ЛП: А, В, С, D, E и тип с DUSP22-IRF4 перестройкой[4][5].
Этиология
Этиология ЛП в остаётся неизвестной. В научных публикациях высказывались предположения о возможной вирусной природе заболевания, однако многочисленные исследования не подтвердили патогенетической роли вируса Эпштейна — Барр и других герпесвирусов[6].
Патогенез
В основе развития ЛП лежат сложные иммунные механизмы. Ключевым событием является неконтролируемая пролиферация клональных Т-лимфоцитов, экспрессирующих маркер CD30. Характерный феномен самопроизвольного регресса высыпаний объясняется нарушением апоптоза — взаимодействие между белком CD30 на поверхности опухолевых клеток и его лигандом запускает процесс запрограммированной клеточной гибели, что подтверждается повышенной активностью этого пути в регрессирующих элементах. Одновременно наблюдается дисрегуляция иммунного ответа: аномальные Т-лимфоциты секретируют цитокины (интерлейкин-3, интерлейкин-5), что объясняет часто встречающуюся в клинической картине эозинофилию. Предполагается также роль тирозинкиназного пути в поддержании пролиферации клеток[5][7].
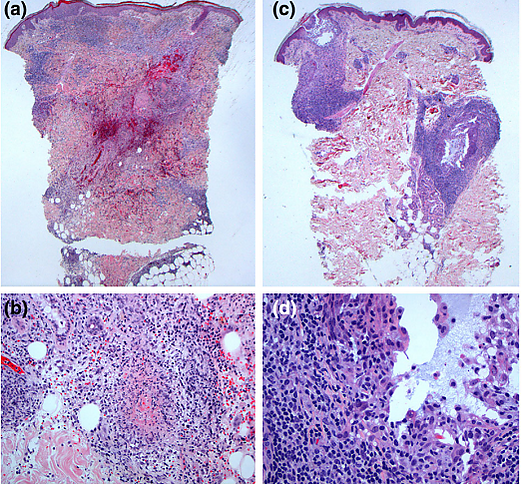
При гистологическом исследовании кожи при ЛП обнаруживается плотный дермальный лимфоцитарный инфильтрат, который на малом увеличении имеет характерную треугольную форму с основанием, обращённым к эпидермису. Состав клеточного инфильтрата варьируется и зависит от возраста элемента сыпи. Эпидермис над очагом поражения часто изъязвлен. Также в литературе описаны редкие формы заболевания: формы с выраженной цитотоксической активностью, формы с прорастанием сосудов и строго фолликулярные формы, поражающие преимущественно кожу волосистой части головы. Разные гистологические типы могут наблюдаться у одного и того же пациента не только в разных элементах сыпи, но и в пределах одного очага поражения[6].
Эпидемиология
ЛП составляет около 12 % всех случаев кожных лимфом. Заболевание может возникнуть в любом возрасте. У детей эта патология также не является исключительной редкостью. Согласно данным крупных исследований, средний возраст дебюта заболевания варьируется между 35 и 45 годами. Соотношение распространённости между мужчинами и женщинами составляет приблизительно 1:5[6].
Диагностика
Начальные проявления заболевания представляют собой небольшие узелки красного, красно-коричневого или красно-фиолетового цвета диаметром в несколько миллиметров. Они могут быть единичными, располагаться группами или иметь генерализованный характер. По мере роста эти элементы способны превращаться в более крупные узлы и бляшки, размер которых обычно не превышает 1—2 см. Характерной особенностью и важным диагностическим критерием является способность высыпаний к спонтанному регрессу. Изменения могут самостоятельно разрешаться в срок от нескольких недель до месяца, а по некоторым оценкам — от 3 до 12 недель. Однако в процессе развития папулы могут также трансформироваться в стерильные пустулы, подвергаться некрозу с образованием геморрагических корочек и впоследствии оставлять после себя осповидные атрофические рубцы[5].
У пациентов с волнообразным течением болезни одновременно могут присутствовать элементы на разных стадиях развития, что создаёт полиморфную клиническую картину. Кожные поражения могут возникать на любом участке тела, но преимущественно локализуются на конечностях и туловище, реже — на лице. Случаи поражения слизистой полости рта или половых органов описываются редко[5].
У большинства пациентов высыпания не сопровождаются субъективными ощущениями, но примерно у 40—55 % больных они могут вызывать зуд и болезненность. Увеличения лимфатических узлов, печени или селезёнки при ЛП не наблюдается[5].
С точки зрения морфологии кожные проявления чрезвычайно разнообразны. Количество узелковых элементов на туловище и конечностях может достигать нескольких сотен. Помимо классических узелков, описаны также диффузные, пигментные, кератотические и другие морфологические варианты, включая везикулёзные, экземоподобные и язвенные формы[5].
В течении заболевания выделяют несколько стадий: сначала образуется воспалительная папула, которая затем созревает в гиперкератотический элемент, часто с центральными чешуйками или коркой. На следующем этапе появляется центральный некроз или язва, а завершается процесс стадией рубцевания, когда на месте элемента остаётся пигментированное пятно без признаков воспаления[5].
Гистологическое исследование биоптата кожи: гистологическая картина варьируется в зависимости от конкретного типа заболевания[7].
| Особенности гистологической картины в зависимости от конкретного типа ЛП[4]. | |
| Тип | Гистологическая картина |
| A | Дермальная инфильтрация крупными атипичными CD30+ лимфоцитами, рассеянными скоплениями, с воспалением из эозинофилов, нейтрофилов и гистиоцитов. |
| B | Маленький или средний эпидермотропный лимфоцитарный инфильтрат с вариабельной экспрессией CD30. |
| C | Слипчивый нодулярный инфильтрат из крупных атипичных CD30+ лимфоцитов. Мало воспалительных клеток (несколько эозинофилов и нейтрофилов). |
| D | Эпидермотропный инфильтрат из атипичных CD8+ CD30+ лимфоцитов. |
| E | Ангиоинвазивный инфильтрат из атипичных CD30+ лимфоцитов. |
| С DUSP22-IRF4 перестройкой | Мелкий или средний эпидермотропный инфильтрат CD30+ лимфоцитов и дермальный инфильтрат крупных бластных клеток CD30+. |
Иммуногистохимическое исследование биоптата кожи: пролиферирующие клетки при ЛП обычно имеют иммунофенотип, характерный для активированных Т-лимфоцитов памяти: они экспрессируют CD3, CD4, CD25, CD30, CD45RO и HLA-DR. Однако иммунофенотип варьируется в зависимости от гистологического типа заболевания. Так, тип В может быть CD30-негативным или иметь вариабельную экспрессию этого маркера, в то время как для редких типов D и E, а также для многих случаев у детей характерна экспрессия маркера CD8. Часто наблюдается потеря пан-Т-клеточных антигенов, таких как CD2, CD3, CD5 и CD7. В части случаев клетки могут экспрессировать цитотоксические молекулы (гранзим B, перфорин), что указывает на цитотоксический фенотип. Примерно в 10 % биопсий выявляется позитивность по CD56, а в 18 % — по CD15. При этом клетки обычно остаются негативными по эпителиальному мембранному антигену[7].
| Иммуногистохимические проявления ЛП в зависимости от типа[4] | |
| Тип | Преобладающий фенотип |
| A | CD4+, CD8- |
| B | CD4+, CD8- |
| C | CD4+, CD8- |
| D | CD4-, CD8+ |
| E | CD4-, CD8+ |
| С DUSP22-IRF4 перестройкой | CD4-, CD8+ или CD4-, CD8- |
Дерматоскопия поражённых участков кожи: изменения при лимфоматоидном папулёзе варьируются в зависимости от стадии развития элемента[7]:
- начальная стадия (воспалительная папула): наблюдается сосудистый рисунок в виде извитых неправильной формы сосудов, расходящихся от центра к периферии элемента, в сочетании с белыми бесструктурными участками вокруг сосудов;
- стадия зрелого элемента (гиперкератотическая папула): в центре очага визуализируется беловатый бесструктурный участок, окружённый сосудами;
- стадия изъязвления: преобладают коричнево-серые бесструктурные области с периферическим сосудистым рисунком;
- рубцовая стадия: определяются коричнево-серые бесструктурные участки при полном отсутствии сосудистого рисунка.
Молекулярно-генетический анализ биоптата кожи методом секвенирования: моноклональная перестройка гена Т-клеточного рецептора выявляется в 22-100 % биоптатов при ЛП[7].
Дифференциальная диагностика
Дифференциальная диагностика проводится со следующими заболеваниями: базальноклеточный рак, анапластическая крупноклеточная лимфома, кератоакантома, узловая гидраденома, эккринная порома, лейомиома, пиломатриксома, узловой амилоидоз, дерматофиброма, беспигментная меланома, импетиго, чесотка, псевдолимфома, нейрофиброматоз, саркоидоз, В-клеточная лимфома, грибовидный микоз, парапсориаз лихеноидный и осповидный, гистиоцитоз из клеток Лангерганса, фолликулит, мультифокальная первичная кожная анапластическая крупноклеточная лимфома, лимфома Ходжкина, Т-клеточная лимфома кожи, педжетоидный ретикулёз, экстранодальная NK/T-клеточная лимфома назального типа[7].
Осложнения
У пациентов с ЛП наблюдается повышенный риск развития вторичных злокачественных новообразований, к которым относятся грибовидный микоз, эритродермическая Т-клеточная лимфома, лимфома Ходжкина и крупноклеточная CD30-позитивная лимфома[6].
Лечение
В связи с редкостью и клиническим полиморфизмом заболевания, стандартизированные протоколы лечения не разработаны. Все существующие методы являются симптоматическими и не обеспечивают полного излечения. Тактика лечения зависит от выраженности симптомов. При единичных невоспалительных элементах возможна выжидательная тактика. Для контроля распространённых или косметически беспокоящих высыпаний применяется системная терапия метотрексатом, который считается препаратом выбора. Лечение начинают с низких доз с последующим постепенным повышением до достижения ремиссии, после чего дозу медленно снижают до минимально эффективной или полностью отменяют[6].
Альтернативными методами являются[6]:
- фототерапия (ПУВА-терапия);
- местная химиотерапия;
- ретиноиды (бексаротен);
- интерферон.
При единичных узловатых элементах может применяться хирургическое иссечение или локальная лучевая терапия. Лечение детей требует особой осторожности. В педиатрической практике предпочтение отдаётся местным глюкокортикоидам или выжидательной тактике[6].
Прогноз
Несмотря на риск развития сопутствующих гематологических заболеваний, в первую очередь грибовидного микоза, эритродермической Т-клеточной лимфомы, лимфомы Ходжкина и крупноклеточной CD30-позитивной лимфомы, прогноз для жизни при ЛП считается отличным: 10-летняя выживаемость пациентов приближается к 100 %. Однако хроническое течение болезни и локализация высыпаний на видимых участках кожи могут существенно снижать качество жизни[6].
Диспансерное наблюдение
Пациенты с лимфоматоидным папулёзом нуждаются в длительном динамическом наблюдении, предпочтительно с частотой два раза в год, для контроля над течением заболевания и своевременного выявления возможного развития ассоциированной лимфомы. При этом пациентам, получающим системную терапию или фототерапию с использованием ПУВА-терапии, необходим более частый мониторинг для оценки побочных эффектов лечения[8].
Примечания
Литература
- Martinez-Cabriales S.A., Walsh S., Sade S., Shear N.H. Lymphomatoid papulosis: an update and review (англ.) // J Eur Acad Dermatol Venereol. — 2020. — Vol. 34, no. 1. — P. 59—73. — doi:10.1111/jdv.15931.
- Nowicka D., Mertowska P., Mertowski S., Hymos A., Forma A., Michalski A., Morawska I., Hrynkiewicz R., Niedźwiedzka-Rystwej P., Grywalska E. Etiopathogenesis, Diagnosis, and Treatment Strategies for Lymphomatoid Papulosis with Particular Emphasis on the Role of the Immune System (англ.) // Cells. — 2022. — Vol. 11, no. 22. — P. 3697. — doi:10.3390/cells11223697.
- Diane René Corail, Marine Mondoloni, Anne Sophie Calvo, Pauline Quilhot, Géraldine Lescaille, Vanessa Baaroun, Juliette Rochefort. Oral manifestation of lymphomatoid papulosis: systematic review (англ.) // J Oral Med Oral Surg. — 2022. — Vol. 28, no. 3. — P. 30. — doi:10.1051/mbcb/2021043.
- Валиев Т.Т., Ковригина А.М., Белышева Т.С. Клинические и иммуноморфологические особенности лимфоматоидного папулеза типа Е (обзор литературы и описание собственного клинического наблюдения) // Клиническая онкогематология. — 2020. — Т. 13, № 4. — С. 389—394.
- Заславский Д.В., Горланов И.А., Белоусова И.Э., Большакова Е.С., Артыкова А.А., Некрасова А.С., Лямина Е.А., Козлова Д.В. Лимфоматоидный папулёз. Случай в педиатрической дерматологической практике // Вестник дерматологии и венерологии. — 2024. — Т. 100, № 2. — С. 87—95. — doi:10.25208/vdv16752.