Агрессивная ангиомиксома
Агрессивная ангиомиксома — редкая опухоль тазово-промежностной области, поражающая преимущественно женщин 30—50 лет. Термин «агрессивный» подчёркивает часто инфильтративную природу опухоли и её частую связь с местным рецидивом[1][2].
История
Стипер и Росаи в 1983 г. описали 9 случаев опухолей таза и промежности у женщин. В связи с выраженной локальной агрессивностью и тенденцией к инвазивному росту был введён термин «агрессивная ангиомиксома» для особого типа мягкотканной гинекологической опухоли[3].
Эпидемиология
Точная частота возникновения неизвестна, однако, опухоль считается редкой[4].
Этиология
Точная этиология АА неизвестна. Имеются исследования, говорящие о наличие генетических мутаций при АА.В частности, имеются исследования о наличие перестройки гена HMGA2 в АА[2].
Клиническая картина
Пациентки часто не имеют симптомов, и видимое образование в области промежности или вульвы обнаруживается во время планового гинекологического осмотра или при проведении рентгенологических исследований. Истинные размеры АА часто недооцениваются при первичном физикальном обследовании, так как видимая часть опухоли обычно представляет собой лишь небольшую долю более обширного поражения глубоких мягких тканей таза и забрюшинного пространства. У пациенток могут наблюдаться чувство тяжести и давления в области таза, отёк промежности, боль в области вульвы и влагалища, дисменорея, диспареуния, а также нарушения акта дефекация и мочеиспускание. АА часто клинически ошибочно принимается за более распространённые состояния, такие как киста бартолиновой железы, вагинальная киста, абсцесс, лейомиома, липома, фиброэпителиальный полип или паховая грыжа[2].
Эта опухоль также должна учитываться при дифференциальной диагностике образований в аналогичных областях у мужчин. Описаны случаи АА в мошонке, семенном канатике и промежности[2].
Патоморфология
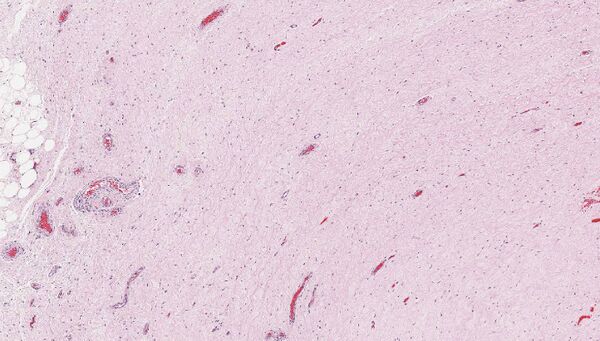
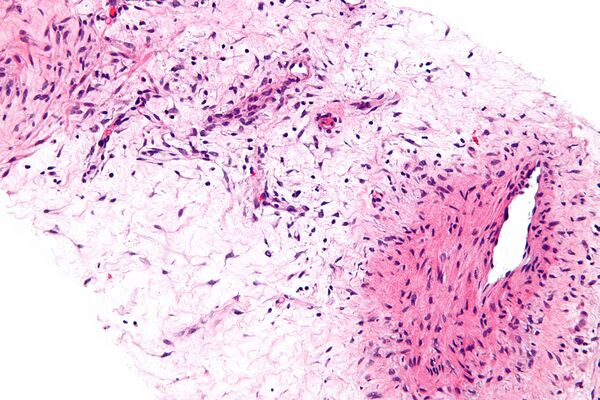
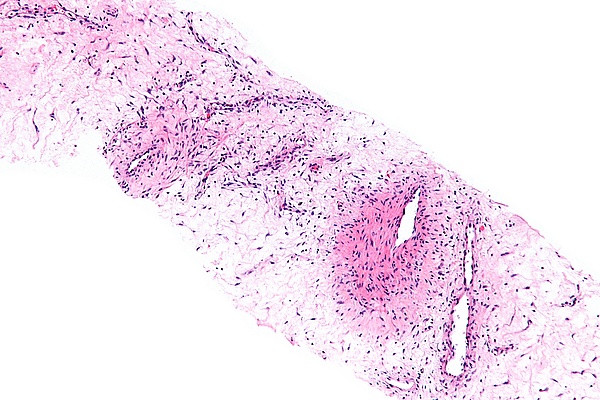
Макроскопически опухоль представляет собой образование диаметром более 10 см (в некоторых случаях достигающее 20 см), с дольчатыми очертаниями и резиноподобной консистенцией. Поверхность опухоли блестящая, розового или красно-коричневого цвета, часто наблюдается спаянность с окружающими тканями[1].
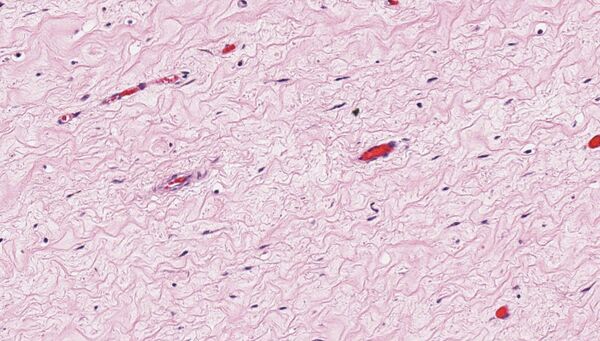
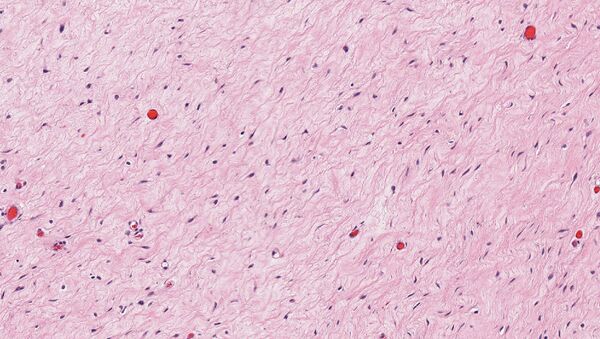
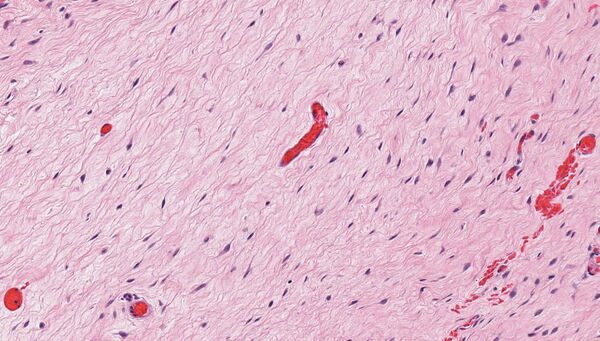
Гистологическое исследование выявляет опухоль, состоящую из бледной или эозинофильной стромы, содержащей многочисленные беспорядочно расположенные кровеносные сосуды, которые выделяются на миксоидном фоне. Размер сосудов варьирует от тонкостенных капилляров и венул до более крупных артерий. Строма имеет выраженный миксоидный характер с включёнными тонкими коллагеновыми фибриллами, гладкомышечными пучками и экстравазированными эритроцитами. Часто наблюдается инфильтрация мягких тканей, характеризующаяся вовлечением мышц, нервов и жировой ткани[2].
Иммуногистохимически клетки опухоли имеют характеристики, свойственные фибробластам и миофибробластам, и являются гормонально зависимыми: они экспрессируют виментин, десмин, актин, CD34, а также имеют рецепторы к эстрогену и прогестерону. При этом опухолевые клетки не дают положительной реакции на белок S100 и MSA (мышечно-специфический актин)[1].
Диагностика
При компьютерной томографии (КТ) АА может выглядеть по-разному: это может быть чётко очерченное однородное образование с плотностью ниже, чем у мышц, или преимущественно кистозное образование с солидными компонентами[2][5].
При магнитно-резонансной томографии (МРТ) характерными признаками являются гипоинтенсивный сигнал на Т1-взвешенных изображениях и гиперинтенсивный сигнал на Т2-взвешенных изображениях. После введения внутривенного контраста AAM демонстрирует интенсивное и неоднородное усиление сигнала, а также может проявлять характерный низкоинтенсивный «завихряющийся» рисунок[2][5].
Окончательный диагноз устанавливается на основании гистологического исследования опухоли[2].
Дифференциальная диагностика
Дифференциальная диагностика АА включает ангиомиофибробластому, поверхностную ангиомиксому и миксоидную лейомиому[2].
Ангиомиофибробластома — это доброкачественная миксоидная и сосудистая опухоль мягких тканей вульвы. В отличие от АА, ангиомиофибробластома обычно локализуется в поверхностных мягких тканях, имеет чёткие границы без вовлечения окружающих тканей и редко превышает 5 см в диаметре. Гистологически ангиомиофибробластома характеризуется чередованием гипо- и гиперклеточных зон, состоящих из клеток без признаков атипии, которые выглядят более округлыми по сравнению с клетками АА и часто группируются вокруг кровеносных сосудов. Рецидивы ангиомиофибробластомы встречаются значительно реже, чем при АА, и обычно не имеют деструктивного характера[2].
Поверхностная ангиомиксома чаще локализуется в экстрагенитальных областях, таких как голова и шея, но может поражать и вульвовагинальную область. Эта мезенхимальная опухоль возникает в дерме или подкожной клетчатке и имеет дольчатую или мультинодулярную структуру. Гистологически опухоль миксоидная и сосудистая, но, в отличие от АА, не содержит крупных сосудов[2].
Миксоидная лейомиома — ещё одна опухоль тазовой области, которая может достигать больших размеров и должна учитываться при дифференциальной диагностике. Как и АА, миксоидные лейомиомы вульвовагинальной области часто ошибочно принимают за кисты бартолиновой железы. Однако, гистологические особенности помогают их различить. Миксоидные изменения могут быть очаговыми или затрагивать всю опухоль, а диагностическим ключом является наличие участков с классической дифференцировкой гладкомышечных клеток. Клетки опухоли веретеновидные или звёздчатые, с более обильной эозинофильной цитоплазмой, чем у АА[2].
Лечение
Основным методом лечения АА является хирургическое вмешательство, однако, достижение отрицательных краёв резекции затруднено из-за инфильтративного характера опухоли и отсутствия чёткой капсулы. Небольшие поверхностные опухоли вульвы или влагалища могут быть удалены с помощью широкого локального иссечения, тогда как более крупные и глубоко расположенные опухоли таза могут потребовать более обширного хирургического вмешательства с частичной или полной резекцией некоторых тазовых органов, что сопряжено с повышенным риском осложнений[2][6].
Роль химиотерапии и лучевой терапии в лечении АА не определена. Предоперационная лучевая терапия использовалась вместе с химиоэмболизацией опухоли для снижения риска рецидива у пациента с крупной тазовой АА, однако, данные о долгосрочных результатах отсутствуют. Лучевая терапия также применялась для лечения нескольких случаев рецидива опухоли с сообщениями о безрецидивных интервалах от 2 до 3 лет[2].
Учитывая, что опухоль чаще встречается у женщин репродуктивного возраста и экспрессирует рецепторы к эстрогену и прогестерону, эти гормоны могут играть роль в её развитии. В нескольких клинических случаях использование агонистов гонадотропин-рилизинг гормона в качестве медикаментозного лечения привело к полной рентгенологической регрессии опухоли[2][7].
Прогноз
Несмотря на риск рецидивов и повторных операций, прогноз для пациентов с АА ,в целом, считается благоприятным. Частота рецидивов в крупных сериях клинических наблюдений составляет от 25 % до 47 %, причём 85 % рецидивов происходят в течение 5 лет после первоначальной операции. Рекомендуется тщательное клиническое наблюдение с использованием методов визуализации. На сегодняшний день в литературе описано только 2 случая метастазирования АА[2].
Примечания
Литература
- Никифоровский Н. К., Покусаева В. Н., Степанькова Е. А., Корнева Ю. С., Шистерова О. А. Клиническое наблюдение случая агрессивной ангиомиксомы при беременности. Проблемы репродукции. 2016;22(3):136‑139.