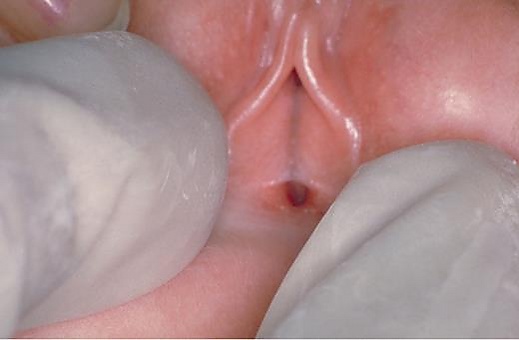
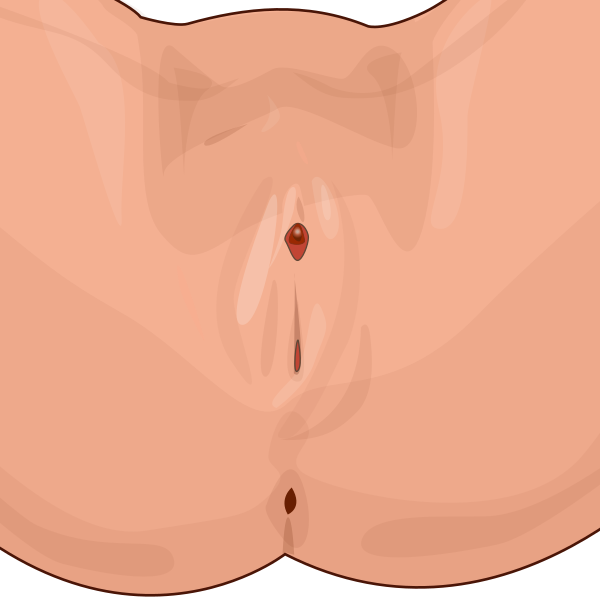
Синехии половых губ
Сине́хии половы́х губ (син. сраще́ние половы́х губ, сине́хии ву́львы, лабиа́льная спа́йка, врождённая лабиа́льная спа́йка, сраще́ние губ, врождённое сраще́ние губ[1]; лат. synechiae labiorum minorum, synechia vulvae[2]; англ. fusion of the labia, congenital labial adhesion, conglutination of the labia, synechia vulvae[3]; от греч. ζυνέχεια — непрерывность, связь) — частичное или полное сращение малых половых губ. Причины: малая концентрация эстрогенов в организме, частое подмывание, инфекции, аллергические заболевания, травмы или старческие изменения наружных половых органов и др.[4][5] Распространённость — 0,6—3 %: чаще у девочек в возрасте от 3 месяцев до 6 лет[6], но возможны и у взрослых женщин[5]. Могут протекать бессимптомно. Симптомные случаи проявляются затруднённым мочеиспусканием, недержанием мочи, дискомфортом, зудом или болью в промежности, выделениями из влагалища[7]. Прогноз: бессимптомные и лёгкие случаи могут разрешаться самопроизвольно или после консервативного лечения; в симптоматических и тяжёлых случаях обычно требуется хирургическое лечение[5]. Частота рецидивов достигает 51,8 %[7].
История
Синехии малых половых губ впервые описал британский врач Девис в книге «Лечение детских болезней», опубликованной в 1826 году. В 1905 году американский врач Вард опубликовал клинический случай синехий половых губ у четырёхлетней девочки. В 1949 году Ноулин и Адамс опубликовали результаты исследования 110 случаев синехий у девочек. Авторы лечили девочек ручным разведением половых губ. В 1968 году Хоффман вместо мануальной техники предложил наносить на синехии эстрогеновый крем[4].
Классификация
По распространённости:
- частичные:
- по передней спайке;
- по задней спайке;
- сочетанные;
- субтотальные — сохранено отверстие для оттока мочи;
- тотальные[7].
По выраженности:
- тип I — синехии тонкие, полупрозрачные, можно разделить лёгким натяжением; структуры влагалища легко визуализируются;
- тип II — синехии толстые; структуры влагалища не визуализируются;
- тип III — синехии толстые; компоненты вульвы не визуализируются; девственная плева прилегает к малым половым губам или синехиям;
- тип IV — область сращения смещена влево или вправо[7].
По клиническим проявлениям:
- симптомные;
- бессимптомные[7].
Этиология
Синехии развиваются из-за низкой концентрации эстрогенов[4][5].
Факторы риска у детей:
- инфекции мочевыводящих путей[8], вульвовагинит, частые простуды[6];
- аллергические реакции на продукты питания, средства гигиены, синтетическую одежду[9][10];
- частое подмывание (особенно с мылом);
- травмы наружных половых органов[10];
- адреногенитальный синдром;
- адренокортикальная гиперплазия[5].
Факторы риска у взрослых:
- девственность;
- половое воздержание;
- рак шейки матки;
- гистерэктомия;
- инфекции мочевыводящих путей;
- склероатрофический лихен вульвы;
- экзема;
- себорейный дерматит;
- травмы наружных половых органов;
- старческий вагинит[5].
Патогенез
Через 10—20 дней после рождения концентрация материнских эстрогенов в организме новорождённых резко снижается. Гипоэстрогения приводит к истончению слизистой оболочки влагалища: число слоёв эпителия уменьшается до 2—4, остаются базальные и парабазальные клетки, останавливается секреция цервикальной слизи, реакция среды становится нейтральной, исчезают лактобактерии[4]. Микротравмы из-за частых подмываний с мылом[10], аллергические или бактериальные воспаления слизистой оболочки вульвы приводят к десквамации эпителия малых половых губ. Так как половые губы в физиологическом состоянии плотно соприкасаются, во время реэпителизации между ними формируется соединительнотканная мембрана[6][7]. С возрастом вероятность развития синехий и рецидивов после лечения снижается — слизистая оболочка половых губ уплотняется, утолщается подкожный слой, наружные половые органы становятся менее чувствительны к внешним раздражителям. К моменту полового созревания, когда у девочек повышается выработка эстрогена, 80 % синехий разрешаются самостоятельно и бесследно[11].
Эпидемиология
Диагностика
Синехии обычно не вызывают симптомов и выявляются на профилактических гинекологических осмотрах[4].
Симптомные синехии проявляются затруднённым мочеиспусканием, подтеканием мочи, изменением направления струи мочи, беспокойством из-за дискомфорта, зуда или боли в промежности, выделениями из влагалища[7]. В ходе осмотра выявляют плёнку между малыми половыми губами с хорошо заметной полосой посередине (зона сращения). В зависимости от выраженности синехий они могут частично или полностью перекрывать отверстие мочеиспускательного канала, девственную плеву и влагалище. Иногда срастаются малая и большая половые губы[2][10].
Не используют.
Не используют.
Дифференциальная диагностика
Состояния, от которых необходимо дифференцировать:
- неперфорированная девственная плева;
- кисты входа во влагалище;
- синдром Майера — Рокитанского — Кюстера — Хаузера;
- уретероцеле;
- выпадение уретры;
- атрезия влагалища;
- рабдомиосаркома влагалища[12].
Осложнения
Могут развиваться:
- задержка мочи;
- рецидивирующие инфекции мочевыводящих путей;
- рецидивирующие вагиниты[7].
Лечение
В лёгких случаях назначают местные увлажняющие средства, обучают родителей правилам гигиены наружных половых органов. В течение года 80 % случаев синехий регрессируют[7]. При толстых синехиях выполняют мануальное разведение малых половых губ[4].
Медикаментозная терапия заключается в местном применении мазей эстрогена, эстрадиола или бетаметазона[4][7]. При лечении эстрогенами синехии разрешаются быстрее[13].
В случаях III или IV типа синехий или при неэффективности консервативного лечения выполняют хирургическое разделение половых губ[7][5].
Прогноз
Диспансерное наблюдение
Больных наблюдают гинекологи, педиатры или детские урологи. Частоту визитов и длительность наблюдения устанавливают индивидуально[14].
Профилактика
Не разработана.
Примечания
Литература
- Kolsanova A. V., Dufinets I. E., Trupakova A. A., et al. The effectiveness and safety of topical application of an ultra-low-dosage estriol gel in the treatment of adhesions of the labia minora in young girls // Pediatric and Adolescent Reproductive Health. — 2025. — Т. 21, № 1. — С. 24–34. — ISSN 2658-4972 1816-2134, 2658-4972. — doi:10.33029/1816-2134-2025-21-1-24-34.
- Kveten T. M. Synechia of the labia minora: features of classification and choice of treatment tactics // Pediatric and Adolescent Reproductive Health. — 2022. — Т. 18, № 2. — С. 31–37. — ISSN 2658-4972 1816-2134, 2658-4972. — doi:10.33029/1816-2134-2022-18-2-31-37.
- Mahmoudnejad N., Hamidi Madani M., Roohinezhad R. The Labial Adhesion in Postmenopausal Women: A Systematic Review (англ.) // Iranian Journal of Medical Sciences. — 2024-12-01. — Vol. 49, no. 12. — P. 752—760. — ISSN 0253-0716. — doi:10.30476/ijms.2024.101283.3395.
Ссылки
- Gonzalez D., Anand S. Labial Adhesions. StatPearls. StatPearls (28 августа 2023). Дата обращения: 16 сентября 2025.
- Nepple K. G. Labial Adhesions. Medscape. WebMD (31 мая 2024). Дата обращения: 16 сентября 2025.