Эпидермофития
Эпидермофити́я — грибковое заболевание кожи, вызываемое грибами рода Epidermophyton или Trichophyton . Инфекция поражает гладкую кожу, ногти и стопы, проявляясь воспалением, зудом и шелушением. Волосы не поражаются[1]. Входит в группу дерматофитий[2]. Заболевание передаётся при прямом контакте с инфицированным человеком или через загрязнённые предметы, такие как обувь, одежда, предметы обихода или поверхности в общественных местах[3].
Общие сведения
Классификация
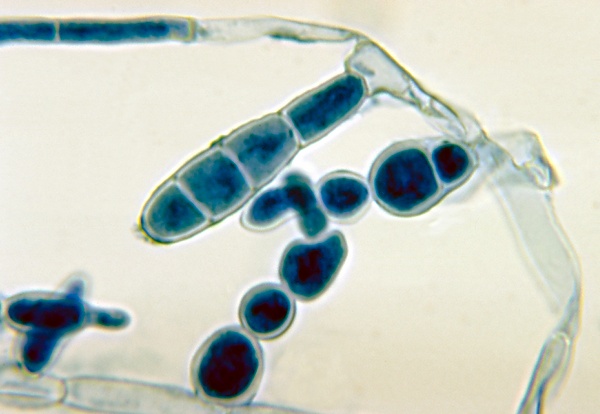
Этиология и патогенез
Возбудителем паховой эпидермофитии являются грибы рода Epidermophyton, вида Epidermophyton floccosum. Возбудитель эпидермофитии стоп — гриб рода Trichophyton, вида Trichophyton mentagrophytes, вариант interdigitale. Эпидермофития передаётся через контакт с инфицированным человеком или заражёнными предметами обихода. Основными путями заражения являются: использование общей обуви, одежды, полотенец, мочалок, маникюрных принадлежностей, а также контакт с инфицированными поверхностями в общественных местах (коврики, скамейки, тазы, подстилки). Наибольший риск представляют влажные и тёплые места, такие как бани, сауны, бассейны и спортивные залы[1][2][3]
Факторы риска развития эпидермофитий:
- микротравмы кожи (трещины, ссадины, порезы);
- гипергидроз;
- повышенная температура и влажность окружающей среды;
- ношение плотно прилегающей синтетической одежды или обуви;
- эндокринные патологии, такие как сахарный диабет;
- ожирение;
- иммунодефицитные состояния;
- семейная и генетическая предрасположенность[1][3][4].
Патогенез эпидермофитии начинается с прикрепления спор грибов к роговому слою эпидермиса, что чаще всего происходит в местах с повышенной влажностью и температурой, таких как кожные складки, стопы и межпальцевые промежутки. Возбудители выделяют ферменты, разрушающие кератин, что позволяет им проникать в поверхностные слои кожи. В результате грибки активно размножаются в эпидермисе, вызывая воспалительную реакцию. Это проявляется в виде покраснения, зуда, шелушения. При отсутствии своевременного лечения инфекция может распространяться на соседние участки кожи, включая ногти, что приводит к их деформации и утолщению. Инфекция отличается высокой контагиозностью[5].
Клиническая картина
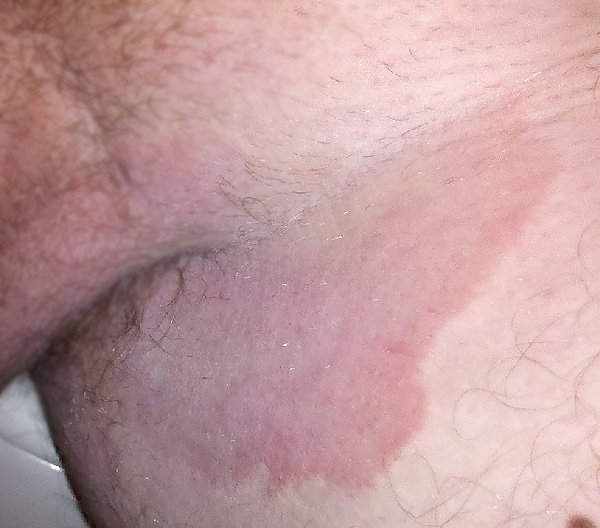
Эпидермофития крупных складок проявляется поражением кожи паховых областей, внутренних поверхностей бёдер, мошонки, реже — подмышечных и субмаммарных областей, а также межъягодичной складки. На начальной стадии возникают розово-красные пятна размером около 1 см, сопровождающиеся лёгким зудом, который усиливается в периоды обострения. Со временем пятна увеличиваются, их центр бледнеет, а по краям формируется воспалительный валик с пузырьками, корками и чешуйками. Очаги могут сливаться, образуя крупные кольцевидные или «фестончатые» поражения до 10 см в диаметре. Заболевание нередко переходит в хроническую форму с периодическими обострениями[1][3].
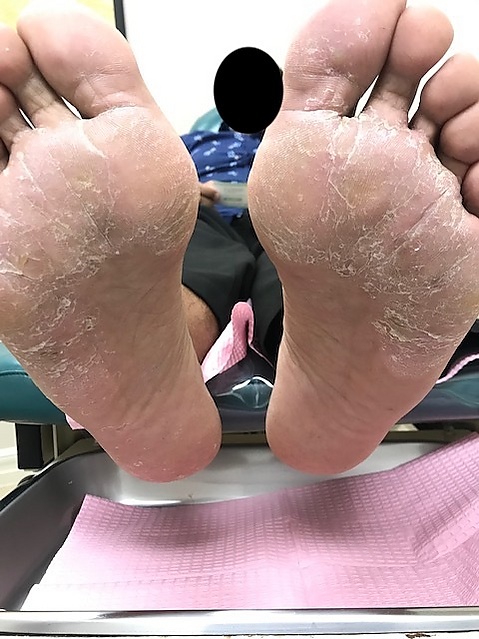
Сквамозная форма характеризуется шелушением кожи в межпальцевых складках и на подошвах, а также десквамацией эпидермиса на боковых поверхностях стоп, обычно без субъективных ощущений. В начале заболевания процесс затрагивает одну стопу, но со временем может перейти и на вторую. В некоторых случаях пациенты жалуются на слабый, периодический зуд. Зачастую эта форма остаётся незамеченной для самого больного[1][3].
Гиперкератотическая форма проявляется локальным или диффузным утолщением рогового слоя эпидермиса на подошвах и боковых частях стоп. Кожные покровы в зонах поражения отличаются слабо выраженной эритемой и покрыты отрубевидными чешуйками. Формируется характерный вид стопы, описываемый как «мокасиновый» или «тип подследника». Усиленное шелушение в кожных бороздах создаёт гипертрофированный кожный рисунок и придаёт стопе «припудренный» вид. Возможны сухость, умеренный зуд и боль в поражённых участках[3].
Интертригинозная форма напоминает опрелость и поражает чаще всего межпальцевые складки между 3—4 и 4—5 пальцами стоп. Характеризуется покраснением, отёком, мокнутием, мацерацией и иногда образование везикул. Часто возникают эрозии с серым налётом, а затем глубокие трещины с отслаивающимся эпидермисом по краям. Отмечается зуд, жжение и боль в поражённых участках[3].
Дисгидротическая форма проявляется множественными пузырьками с плотной оболочкой, преимущественно на своде стопы и между пальцами. Пузырьки сливаются в крупные пузыри, при вскрытии которых образуются влажные эрозии, подсыхающие в буро-коричневые корки. Процесс сопровождается покраснением, отёком и зудом[3].
Первые признаки изменений ногтевой пластины обычно появляются у её свободного края в виде жёлтых пятен или полосок. Со временем весь ноготь утолщается, приобретает желтоватый или охряно-жёлтый оттенок, становится хрупким и склонным к ломкости. Под ногтем накапливаются роговые массы, что ведёт к подногтевому гиперкератозу. В некоторых случаях ноготь истончается и может отторгаться от ногтевого ложа, что называется онихолизисом[1].
Диагностика
Диагноз эпидермофитии устанавливается на основании комплекса данных анамнеза, клинической картины и результатов лабораторного и инструментального исследований.
Дифференциальная диагностика
Дифференциальная диагностика паховой эпидермофитии:
- эритразма,
- опрелости,
- кандидоз крупных складок,
- стрептококковое интертриго,
- ограниченный нейродермит,
- чёрный акантоз,
- гистиоцитоз Х,
- аллергический дерматит крупных складок,
- псориаз,
- себорейный дерматит,
- доброкачественная семейная хроническая пузырчатка Гужеро — Хейли — Хейли,
- контактный дерматит,
- простой хронический лишай,
- фолликулит[4][6].
Дифференциальная диагностика эпидермофитии стоп:
- рубромикоз стоп,
- кандидоз,
- экзема,
- межпальцевая эрозия,
- эритразма,
- дисгидроз,
- псориаз,
- контактный дерматит,
- атопический дерматит,
- кератодермия,
- ладонно-подошвенный пустулёз,
- пиодермии,
- чесотка,
- реактивный артрит,
- красный волосяной лишай[1][6].
Дифференциальная диагностика эпидермофитии ногтей:
- псориаз,
- плоский лишай,
- травма,
- онихогрифоз,
- меланома,
- врождённая пахионихия,
- болезнь Дарье—Уайта,
- синдром жёлтых ногтей,
- рубромикоз ногтевых пластинок[1][6].
Лечение
В случае паховой эпидермофитии используются местные противогрибковые средства, такие как кремы и мази с клотримазолом, тербинафином, сертаконазолом или кетоконазолом. Для лечения эпидермофитии стоп и ногтей назначаются противогрибковые кремы, мази или растворы (тербинафин, кетоконазол, клотримазол), а для ногтей могут использоваться специальные лаки с антимикотиками. При обширных поражениях или неэффективности местного лечения назначают системные антимикотики, такие как итраконазол, тербинафин, флуконазол, которые принимаются внутрь.
Хирургическое вмешательство применяется редко, обычно при значительном гиперкератозе ногтевых пластин, не поддающихся консервативной терапии. Выполняется экстирпация ногтя с последующей противогрибковой обработкой[3].
Осложнения
- Присоединение бактериальной инфекции.
- Вторичное инфицирование грибами рода Candida.
- Использование стероидных препаратов для лечения может привести к развитию микоза инкогнито, при котором симптомы заболевания становятся атипичными. Длительное применение стероидов может вызвать атрофию кожи в поражённых зонах и присоединение бактериальной инфекции[4].
Профилактика
Необходимо соблюдать гигиенические меры: регулярная обработка поражённых участков кожи, соблюдение правил личной гигиены, использование индивидуальных предметов обихода. Это снижает риск распространения инфекции. В общественных местах, таких как бани и бассейны, рекомендуется обмывание ног перед посещением, а также использование индивидуальной обуви и полотенец[7]. Также необходимо бороться с ожирением, гипергидрозом, стараться не носить тесную одежду или обувь[4].