Стрептодермия
Стрептодерми́я (лат. streptodermia, стрепто- + (пио)дермия, также стрептоко́кковая пиодерми́я, стрептоко́кковая инфе́кция ко́жи) — группа бактериальных инфекций кожи, вызываемых преимущественно стрептококками группы A и передающихся при тесном контакте с инфицированным лицом или носителем. Основным источником распространения инфекции являются пациенты с инфекциями верхних дыхательных путей, а также бессимптомные носители микроорганизма, у которых стрептококк локализуется преимущественно в ротоглотке. Клинически стрептодермии характеризуются преимущественно поверхностным поражением гладкой кожи и кожных складок с тенденцией к периферическому росту очагов. Высыпания чаще локализуются в области естественных отверстий, особенно вокруг рта и носа. Первичным морфологическим элементом является фликтена — поверхностная эпидермальная пустула с серозно-гнойным содержимым, быстро вскрывающаяся с образованием характерных медово-жёлтых корок. Несмотря на преобладание поверхностных форм, Streptococcus pyogenes обладает выраженным инвазивным потенциалом и способен вызывать поражение дермы и подкожно-жировой клетчатки, что проявляется развитием импетиго, эктимы, целлюлита или рожистого воспаления, часто сопровождающихся отёком, интоксикацией и лимфаденопатией. В детском возрасте наиболее распространённой формой поверхностной инфекции является импетиго, проявляющееся быстро вскрывающимися пузырьками на эритематозном фоне с образованием гнойных корок, склонных к центробежному распространению и сопровождающихся регионарным лимфаденитом и возможной лихорадкой[3][4].
Общие сведения
История
Заболевания, вызванные стрептококками, известны с древности, однако их выделение в самостоятельные нозологические формы началось только в XVI веке. В трудах Гиппократа IV века до н. э. описано заболевание, соответствующее рожистому воспалению. В этот период существовали различные представления о происхождении инфекций, включая влияние природных явлений, «миазмов», передачи болезней от человека к человеку и воздействия неживых веществ. Значительным этапом в развитии представлений об инфекциях стало изобретение микроскопа Антони ван Левенгуком и описание им микроскопических форм жизни, включая кокки, бациллы и спирохеты. Однако связь между обнаруженными микроорганизмами и инфекционными заболеваниями была установлена лишь спустя почти два столетия[5]. Во второй половине XX века исследования стрептококковых кожных инфекций были направлены на изучение их естественного течения и факторов риска. В одном из наблюдений среди детей в сельском детском коллективе показано, что носительство стрептококков группы А на коже предшествует развитию пиодермии, а микротравмы кожи играют роль предрасполагающего фактора. Применение местных антибактериальных средств при повреждениях кожи снижало частоту развития стрептококковой пиодермии. Эпидемиологические исследования кожных инфекций в различных климатических условиях показали влияние окружающей среды и санитарных условий на распространённость пиодермий. В тропических регионах частота кожных бактериальных инфекций была выше, чем в умеренном и холодном климате, а уровень гигиены являлся важнейшим фактором, определяющим распространённость заболеваний. При бактериологическом исследовании кожных поражений наиболее часто выявлялись Streptococcus pyogenes и Staphylococcus aureus[6][7].
Классификация
Стрептодермии классифицируют по глубине поражения кожи и распространённости воспалительного процесса на поверхностные, глубокие и инвазивные формы. Поверхностные формы — характеризуются поражением эпидермиса и поверхностных слоёв дермы, формированием фликтен, эрозий и корок без выраженного рубцевания. К ним относятся[3][8]:
- стрептококковое импетиго;
- щелевое импетиго;
- интертригинозная стрептодермия;
- паронихия;
- хроническая диффузная стрептодермия.
Глубокие формы — сопровождаются поражением дермы с формированием язвенных дефектов и последующим рубцеванием. К ним относится[8]:
- эктима.
Инвазивные формы — характеризуются распространением стрептококковой инфекции в глубокие слои кожи и подкожно-жировую клетчатку, сопровождаются выраженной воспалительной реакцией и системными проявлениями. К ним относят[3]:
- рожистое воспаление;
- стрептококковый целлюлит.
Этиология
Возбудителями стрептодермий являются преимущественно бета-гемолитические стрептококки группы A, обладающие наибольшей вирулентностью среди стрептококков. Их патогенные свойства обусловлены наличием М-белка, обеспечивающего антифагоцитарную активность и способствующего адгезии бактерий к клеткам хозяина. Помимо М-белка, пиогенные стрептококки синтезируют ряд факторов вирулентности, включая экзотоксины и ферменты (стрептолизины, лейкоцидин, некротоксины, гиалуронидазу, фибринолизин и протеиназы), что определяет экссудативный характер воспалительной реакции. Передача возбудителя осуществляется преимущественно контактным путём от инфицированных лиц или носителей. Основными источниками являются лица с поражениями верхних дыхательных путей. Бессимптомное носительство Streptococcus pyogenes встречается приблизительно у 10 % населения, чаще с локализацией возбудителя в ротоглотке. Среди школьников носительство может достигать 15-20 %. Стрептококки группы A могут выявляться на видимо интактной коже за несколько дней до появления клинических проявлений заболевания. При кожных поражениях возможно обнаружение стрептококков других серогрупп, однако они чаще рассматриваются как комменсальная или условно-патогенная флора, колонизирующая кожу при вторичном инфицировании[8][9].
Патогенез
Стрептококки поражают преимущественно эпидермис, не вовлекая придатки кожи и распространяясь главным образом по поверхности кожи. Воспалительный процесс носит серозно-экссудативный характер и приводит к формированию первичного морфологического элемента — дряблого интраэпидермального пузыря (фликтены). Развитие стрептодермий определяется взаимодействием трёх основных факторов: состояния макроорганизма, вирулентности микроорганизма и влияния внешней среды. Ключевым этапом патогенеза является нарушение кожного барьера, создающее входные ворота для инфекции. К экзогенным предрасполагающим факторам относятся микротравмы кожи, мацерация, загрязнение кожных покровов, повышенное потоотделение, смещение кожного рН в щелочную сторону, а также воздействие высоких и низких температур. Зудящие дерматозы и паразитарные заболевания кожи также способствуют проникновению возбудителя. Эндогенные факторы риска включают эндокринопатии, прежде всего нарушения углеводного обмена, ожирение, иммунодефицитные состояния, хронические интоксикации, гиповитаминоз и заболевания сосудов. У пациентов с хроническими пиодермиями важную роль играет снижение иммунных защитных механизмов кожи и наличие смешанной микробной флоры[8][9].
Физиологические барьеры кожи препятствуют колонизации микроорганизмов и включают непроницаемость рогового слоя, его постоянное отшелушивание, кислую реакцию поверхности кожи, синтез антимикробных пептидов и активность клеток местного иммунитета. Нарушение этих механизмов создаёт условия для развития инфекционного процесса. Таким образом, формирование стрептодермии обусловлено проникновением вирулентных стрептококков через повреждённый кожный барьер, их поверхностным распространением в эпидермисе и развитием экссудативного воспаления под влиянием факторов вирулентности микроорганизмов и снижения защитных свойств кожи[8][9].
Эпидемиология
В структуре кожной патологии пиодермии составляют примерно 17-43 % всех дерматозов. Стрептодермии относятся к распространённым инфекционным заболеваниям кожи, особенно в детском возрасте. Наиболее часто они регистрируются у детей раннего и дошкольного возраста, преимущественно в период от 2 до 5 лет, однако могут возникать и у подростков и взрослых. Число существующих случаев стрептококковой пиодермии у детей младше 15 лет оценивается примерно в 111 миллионов во всём мире, что отражает высокую распространённость стрептококковых инфекций кожи в детской популяции. Распространённость стрептококковых кожных инфекций значительно зависит от климатических и санитарно-гигиенических условий. Наиболее высокая частота заболевания наблюдается в регионах с жарким и влажным климатом, а также среди населения с ограниченными санитарными возможностями. Существенную роль в распространении заболевания играет носительство стрептококков группы A, которое встречается у значительной части населения. Передача инфекции осуществляется преимущественно контактным путём, включая прямой контакт с поражённой кожей или через предметы обихода. Отмечается также связь стрептококковых кожных инфекций с паразитарными дерматозами, особенно чесоткой, при которой повреждение кожи облегчает внедрение возбудителя[9][10].
Диагностика
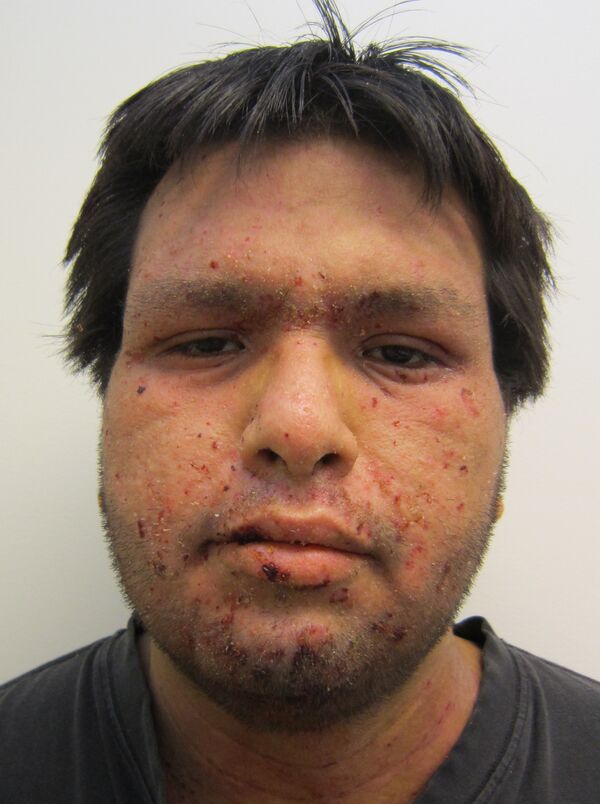
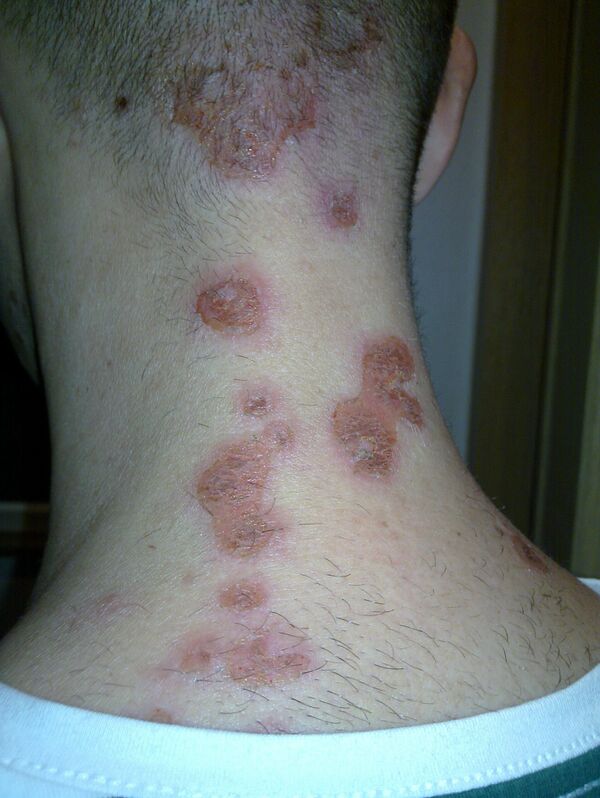
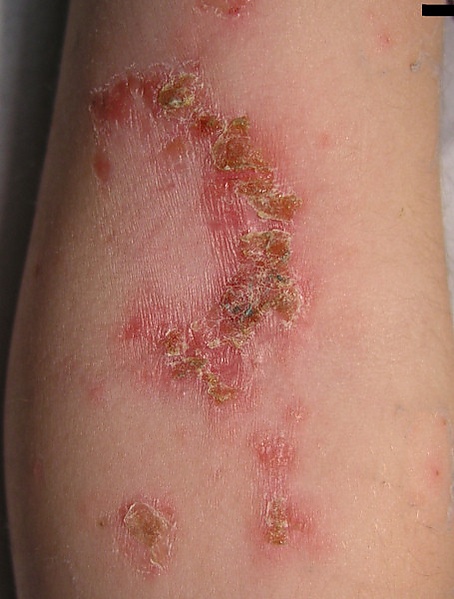
Стрептодермии преимущественно поражают гладкую кожу и кожные складки и характеризуются поверхностным распространением процесса с тенденцией к периферическому росту очагов. Наиболее частая локализация включает кожу вокруг естественных отверстий, прежде всего периоральную и периназальную области. Также могут вовлекаться конечности и участки кожи в зонах мацерации и трения. Придатки кожи, как правило, не поражаются. Первичным морфологическим элементом является фликтена — дряблый интраэпидермальный пузырь, заполненный серозным или серозно-гнойным содержимым. Покрышка фликтены быстро вскрывается, после чего образуются эрозии. Отделяемое ссыхается с формированием характерных соломенно-жёлтых корок[9]. Очаги могут увеличиваться, сливаться и становиться множественными вследствие переноса инфицированного содержимого на соседние и отдалённые участки кожи. В типичных случаях заживление происходит без формирования рубцов, однако при более глубоком поражении возможно образование язвенных дефектов с последующим рубцеванием. Отдельные клинические варианты отличаются преимущественной локализацией и морфологией элементов. При щелевом импетиго фликтены быстро вскрываются с образованием линейных трещин и эрозий в углах рта, наружных углах глазных щелей или у основания крыльев носа, возможны боль и зуд. При интертригинозной стрептодермии фликтены в крупных складках вскрываются с формированием мокнущих эрозий с чёткими фестончатыми границами и отсевами по периферии, нередко с болезненными трещинами. При паронихии фликтена располагается в области околоногтевых валиков на воспалённом основании, окружающие ткани могут быть резко гиперемированы и болезненны. Хроническая диффузная стрептодермия у взрослых проявляется рецидивирующими фликтенами с периферическим ростом и слиянием. На месте элементов формируются серозно-гнойные корки и застойно-синюшные инфильтрированные участки кожи, возможно развитие микробной экземы[8][11].
Глубокая форма — эктима — начинается с фликтены с мутным, иногда гнойно-геморрагическим содержимым, далее формируется корка, под которой развивается глубокий болезненный язвенный дефект с воспалительными краями. Заживление происходит с образованием рубца. При поражении более глубоких слоёв кожи и подкожно-жировой клетчатки стрептококковый воспалительный процесс может сопровождаться выраженным местным отёком, лимфоаденопатией и признаками интоксикации, в частности, при рожистом воспалении[8][12].
Лабораторная диагностика при стрептодермии применяется для оценки тяжести воспалительного процесса, выявления факторов риска и уточнения этиологии заболевания. Пациентам с пиодермией рекомендуется проведение клинического развёрнутого анализа крови. При тяжёлом течении заболевания и распространённых поражениях кожи в крови могут выявляться увеличение числа лейкоцитов, повышение скорости оседания эритроцитов и увеличение числа нейтрофилов при подсчёте лейкоцитарной формулы. С целью выявления нарушений углеводного обмена и других состояний, способствующих развитию стрептодермии и её тяжёлому течению, выполняется биохимическое исследование крови[8].
При необходимости подбора антибактериальной терапии выполняется микробиологическое исследование отделяемого высыпных элементов кожи с определением чувствительности микроорганизмов к антибактериальным и противогрибковым препаратам. При наличии клинических признаков, требующих дифференциальной диагностики с сифилисом, проводится определение антител к Treponema pallidum в крови[8].
Дифференциальная диагностика
При диагностике стрептодермии необходимо учитывать ряд инфекционных и неинфекционных дерматозов, способных имитировать клиническую картину импетиго или других поверхностных стрептококковых поражений кожи. К ним относятся[13][11]:
- герпетическая инфекция кожи;
- псевдомонадный фолликулит;
- фурункул;
- укусы насекомых;
- кожный кандидоз;
- инфильтративно-нагноительная трихофития;
- воспалительные дерматофитозы;
- дискоидная красная волчанка;
- синдром Свита;
- линейный IgA-зависимый буллёзный дерматоз;
- буллёзный пемфигоидоподобный дерматоз;
- буллёзная красная волчанка;
- буллёзная чесотка;
- герпетиформный дерматит Дюринга;
- химические ожоги кожи;
- контактный дерматит;
- педикулёз;
- стафилококковый синдром обожжённой кожи;
- ветряная оспа;
- сифилитическая пузырчатка;
- синдром Лайелла;
- сифилитическое импетиго;
- актиномикоз;
- паразитарный сикоз;
- атопический дерматит.
| Первичный морфологический элемент | Типичная локализация | Особенности течения | |
|---|---|---|---|
| Стрептококковая эктима | Пустула или везикула с формированием плотной корки; под коркой — язва | Чаще всего на нижних конечностях (голени) | Является следствием запущенного импетиго, после заживления возможно рубцевание |
| Щелевое импетиго | Эрозии и болезненные трещины с мацерацией и корками | Углы рта | Склонно к рецидивированию при персистирующих предрасполагающих факторах |
| Интертригинозная стрептодермия | Эритема с мацерацией, поверхностные эрозии и трещины | Крупные складки | «Размокание» кожи, поддерживается трением и влажностью |
| Буллёзное импетиго | Вялые пузыри, после вскрытия — эрозии с тонкими корками и «воротничком» отслаивающегося эпидермиса | Чаще туловище и складки | Часто у детей раннего возраста |
| Небуллёзное импетиго | Везикулы и пустулы, переходящие в эрозию и «медово-жёлтые» корки | Лицо, конечности | Высокая контагиозность, поверхностное поражение, как правило без рубцов |
| Поверхностный панариций | Эритема | Околоногтевые валики пальцев кистей | Локализованное воспаление околоногтевого валика, часто с гнойным отделяемым и флюктуацией |
| Хроническая диффузная стрептодермия | Небольшие фликтены, после вскрытия образуются серозно-гнойные корки | Голени | Затяжное рецидивирующее течение, склонность к распространению по площади |
| Рожистое воспаление | Яркая эритематозная бляшка с выраженным отёком | Лицо, нижние конечности | Острый дебют; воспаление кожи с более очерченным характером поражения по сравнению с целлюлитом |
| Целлюлит | Диффузная эритема с отёком | Нижние конечности | Поражение более глубоких слоёв кожи и подкожно-жировой клетчатки; границы обычно менее чёткие, чем при рожистом воспалении |
Осложнения
Осложнения стрептодермий наблюдаются относительно редко, однако возможны при распространении инфекции либо инфицировании нефритогенными штаммами стрептококка. К локальным гнойным осложнениям относится распространение воспалительного процесса на окружающие мягкие ткани с развитием целлюлита, лимфангита и гнойного лимфаденита. К важным иммунным осложнениям относится острый постстрептококковый гломерулонефрит, который развивается через 1-3 недели после кожной инфекции. Он чаще наблюдается у детей и не зависит от клинического вида кожных высыпаний. Антибактериальная терапия кожной инфекции не предотвращает развитие гломерулонефрита, однако снижает распространение возбудителя среди контактных лиц. Редко описаны и другие осложнения, включая скарлатину, вторичное распространение бактериальной инфекции и иммунореактивные кожные проявления[10][12].
Лечение
Лечение стрептодермий направлено на элиминацию возбудителя, санацию очагов инфекции и регресс воспалительных проявлений. В большинстве случаев терапия проводится амбулаторно и включает гигиенический режим, наружные средства и при необходимости системную антибактериальную терапию. При локализованных формах рекомендуется ограничение водных процедур до полной эпителизации очагов, что снижает риск распространения инфекции по поверхности кожи. Основу терапии составляют антибактериальные препараты. Перед назначением системной терапии рекомендуется микробиологическое исследование отделяемого из очага инфекции с определением чувствительности возбудителя. Для местного и системного лечения следует использовать антибиотики из разных фармакологических групп, что позволяет снизить риск формирования устойчивости микроорганизмов[8][9].
При ограниченных формах стрептодермии применяются наружные антисептические средства, включая растворы хлоргексидина, повидон-йода и другие дезинфицирующие препараты. Они уменьшают бактериальную контаминацию кожи и способствуют санации очагов инфекции.
К основным топическим антибактериальным препаратам относятся мупироцин, фузидовая кислота, комбинации бацитрацина и неомицина, а также ретапамулин. Мупироцин подавляет синтез белка в бактериальной клетке, нарушая образование изолейцил-тРНК, что приводит к гибели микроорганизмов. Фузидовая кислота относится к ингибиторам синтеза белка и блокирует фактор элонгации G, препятствуя высвобождению энергии, необходимой для синтеза бактериальных белков. Препарат активен в отношении грамположительных кокков, включая стрептококки, и способен проникать в эпидермис благодаря липофильности и небольшому размеру молекулы, что определяет его эффективность при инфекциях кожи. Комбинированные наружные препараты, содержащие антибиотики и противовоспалительные компоненты, могут применяться при выраженном воспалении, мокнутии или вторичном инфицировании зудящих дерматозов[8][9].
Системная антибиотикотерапия показана при распространённых, глубоких или рецидивирующих формах заболевания, а также при наличии интоксикации, регионарных осложнений или неэффективности местного лечения. Дополнительными методами терапии могут быть иммунокорригирующие средства, витаминотерапия и физиотерапевтические методы, применяемые в составе комплексного лечения пиодермий. Перспективным направлением лечения рассматривается фаготерапия — использование бактериофагов, избирательно лизирующих бактериальные клетки. Их преимуществом является высокая специфичность действия при сохранении нормальной микрофлоры кожи[8][9].
Прогноз
Прогноз при стрептодермиях в большинстве случаев благоприятный. При своевременном лечении кожные проявления полностью регрессируют без формирования стойких последствий. Иммунные осложнения, включая постстрептококковый гломерулонефрит, как правило, имеют благоприятное течение и в большинстве случаев заканчиваются выздоровлением без отдалённых последствий[13][12].
Диспансерное наблюдение
После лечения стрептодермии рекомендуется наблюдение до полного разрешения кожных проявлений. При отсутствии клинического улучшения проводится уточнение возбудителя с определением его чувствительности к антибактериальным препаратам, а также обследование контактных лиц на носительство патогенных штаммов. Наблюдение также направлено на своевременное выявление возможных поздних иммунных осложнений, прежде всего признаков поражения почек[13].
Профилактика
Профилактика стрептодермий направлена на предупреждение инфицирования кожи и ограничение передачи возбудителя. К основным профилактическим мерам относятся[8]:
- своевременная антисептическая обработка микротравм кожи;
- соблюдение правил личной гигиены, включая регулярное мытьё рук и поддержание чистоты кожи;
- лечение фоновых кожных заболеваний, сопровождающихся зудом и расчёсами;
- поддержание санитарных условий окружающей среды и чистоты бытовых предметов;
- осмотр контактных лиц при наличии очагов инфекции в семье или коллективе;
- временное ограничение контактов ребёнка с коллективом в первые сутки после начала антибактериальной терапии.
Улучшение гигиенических условий и своевременное лечение кожных очагов снижает риск распространения инфекции[10].