Венерическая лимфогранулёма
Венери́ческая лимфогранулёма (ВЛГ, четвёртая венери́ческая боле́знь, лимфогранулемато́з па́ховый, боле́знь Дюра́на — Николя́ — Фа́вра, хламиди́йная лимфогранулёма, тропи́ческий бубо́н) — хроническое заболевание, передающееся половым путём. Возбудителем являются инвазивные серовары L1, L2 и L3 Chlamydia trachomatis. Характеризуется специфическим поражением паховых, бедренных, подвздошных и глубоких тазовых лимфатических узлов[1][2]. Диагноз ВЛГ устанавливается на основании анамнестических данных, клинической картины и выявлении C.trachomatis (L1—L3) в результате лабораторных исследований биологического материала молекулярно-биологическими методами[1]. Этиотропную терапию назначают всем пациентам с ВЛГ[3]. В качестве препаратов первой линии назначаются тетрациклины, преимущественно доксициклин[1]. При своевременной диагностике и адекватном лечении прогноз благоприятный[4].
Что важно знать
Классификация
Выделяют 3 стадии ВЛГ[1]:
- первичная стадия;
- вторичная стадия;
- третичная стадия.
Этиология
Возбудителем ВЛГ является Chlamydia trachomatis сероваров L1, L2 и L3. Наиболее часто заболевания обусловлены сероваром L2, в том числе его геновариантами L2, L2′, L2a и L2b. Chlamydia trachomatis относится к роду Chlamydia (тип Chlamydiae, порядок Chlamydiales, семейство Chlamydiaceae). Хламидии представляют собой грамотрицательные облигатные внутриклеточные бактерии, неспособные к росту вне эукариотических клеток и использующие энергию клетки-хозяина для собственного метаболизма и размножения[1][4].
Передача инфекции происходит преимущественно при сексуальных контактах — вагинальных, анальных или оральных, при непосредственном контакте слизистых оболочек. Описаны случаи внедрения возбудителя через повреждённую кожу, а также редкие эпизоды внеполового пути передачи при контакте с контаминированными предметами, в результате случайного заражения в лабораторных условиях или при хирургических манипуляциях. Резервуаром инфекции являются лица с клиническими проявлениями и бессимптомные носители[1][3].
В экономически развитых странах заболевание преимущественно регистрируется среди мужчин, практикующих секс с мужчинами (МСМ), особенно у лиц с ВИЧ-инфекцией. Аноректальная форма у этой группы встречается значительно чаще генитальной. Случаи среди гетеросексуальных мужчин и женщин отмечаются значительно реже и носят спорадический характер[1].
К факторам риска относятся принадлежность к группе МСМ, молодой возраст (25—35 лет), ВИЧ-инфекция, ранее перенесённые инфекции передающиеся половым путём, в том числе и сифилис, незащищённые сексуальные контакты, многочисленные партнёры, использование общих секс-игрушек, а также поведенческие особенности, повышающие вероятность травматизации или контакта со слизистыми оболочками[1][4].
Патогенез
Хламидии проникают в организм через микроповреждения кожи или слизистых оболочек. Первичная репликация происходит в эпителиальных клетках, в том числе урогенитального тракта, прямой кишки или полости рта. Размножение происходит в виде перинуклеарных внутриклеточных включений, что приводит к лизису клеток и локальному воспалению[3][4].
От места внедрения возбудитель распространяется по лимфатическим сосудам. Серовары L1-L3 является высоко инвазивными и способна осуществлять инвазию в подслизистые соединительные ткани и диссеминировать в регионарные лимфатические узлы[1]. В лимфатических узлах возбудитель инфицирует мононуклеарные фагоциты и интенсивно в них размножается. Это вызывает тромболимфангит, перилимфангит и перилимфаденит. В поражённых узлах формируются очаги некроза и абсцессы; узлы увеличиваются, сливаются в плотные конгломераты и могут вскрываться с образованием свищей и фистул. Хроническое течение воспаления приводит к развитию фиброза, нарушению лимфатического оттока и формированию слоновости поражённой области[3][4].
При дальнейшем прогрессировании хламидии могут проникать в кровь и распространяться по организму, что приводит к поражению различных органов и систем. Описаны случаи вовлечения желудочно-кишечного тракта (проктоколит), женских репродуктивных органов, суставов и лёгких. При ректальных формах воспаление способно распространяться на окружающие ткани, вызывая периректальные абсцессы, проктит, свищи, стриктуры и фиброз[3][5].
Эпидемиология
По данным Европейского центра профилактики и контроля заболеваний, в Европейском союзе в 2023 году было зарегистрировано 3075 случаев ВЛГ, что на 41 % больше, чем в 2022 году. За период 2014—2023 годов в 18 странах Европейского союза было зафиксировано 15 736 случаев. Большинство заболевших — МСМ (около 99 % всех случаев). Наиболее затронутыми странами являются Нидерланды и Испания. Возраст пациентов преимущественно составляет 25—44 года. В США, по данным Центров по контролю и профилактике заболеваний США , в 2021 году было зарегистрировано более 600 случаев заболевания[5].
В России официальная система регистрации ВЛГ отсутствует. Однако отдельные исследования демонстрируют значимую распространённость инфекции среди пациентов с проктологическими жалобами. В исследовании, проведённом в Москве и опубликованном в 2022 году, среди 534 ректальных соскобов от МСМ C. trachomatis была обнаружена у 199 человек, из них у 68,8 % — серовары L1-L3, соответствующие ВЛГ[6].
По данным Московского научно-практического центра дерматовенерологии и косметологии, в 2017—2023 годах обследовано 855 мужчин с воспалительными заболеваниями прямой кишки и анального канала. У 371 пациента была выявлена C. trachomatis, причём 75,2 % случаев приходились на L-серовары. Пик выявляемости ВЛГ в Москве пришёлся на 2019 год. Медианный возраст пациентов составил около 30-33 лет[6].
Диагностика
Диагноз ВЛГ устанавливается на основании анамнестических данных, клинической картины и выявлении C.trachomatis (L1—L3) в результате лабораторных исследований биологического материала молекулярно-биологическими методами[1].
Клиническая картина ВЛГ характеризуется тремя стадиями: первичной, вторичной и третичной, а также двумя основными клиническими вариантами, которые формируются в зависимости от места инокуляции возбудителя: паховым синдромом и аноректальным синдромом. Инкубационный период составляет от 1 до 4 недель[1].
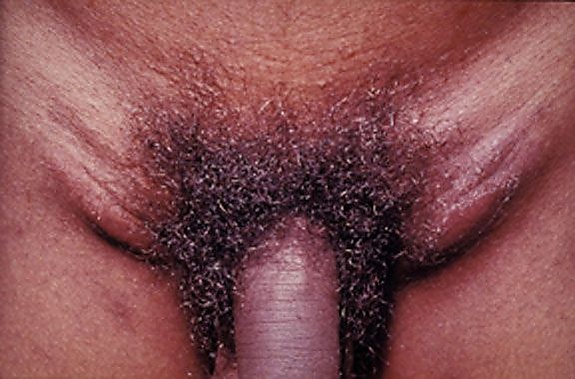
Первичная стадия характеризуется появлением в месте внедрения возбудителя безболезненных папул или пустул, которые могут переходить в поверхностные эрозии или небольшие язвы. Эти элементы локализуются на коже или слизистых полового члена, вульвы, влагалища, шейки матки, перианальной области или слизистой прямой кишки. Первичный очаг обычно маловыражен, регрессирует в течение нескольких дней и нередко остаётся незамеченным. При локализации в мочеиспускательном канале возможны симптомы уретрита. Поражение прямой кишки проявляется проктитом с болью в области заднего прохода, слизисто-гнойными или кровянистыми выделениями, тенезмами, запорами или диареей. Редко отмечается поражение ротоглотки, которое сопровождается клинической картиной фарингита или тонзиллита (глоточный синдром)[1][6].
Вторичная стадия развивается через 2—6 недель после появления первичного очага и характеризуется регионарным лимфаденитом и лимфангитом. При локализации первичных проявлений в области наружных половых органов формируется паховый синдром. Поверхностные паховые и бедренные лимфатические узлы постепенно увеличиваются, становятся болезненными, могут спаиваться друг с другом и с окружающими тканями. Формируются бубоны, которые могут размягчаться с появлением флуктуации и вскрываться с образованием множественных свищей. В отдельных случаях поражение распространяется на глубокие паховые и подвздошные лимфатические узлы. У части пациентов наблюдается двухстороннее поражение узлов по обе стороны паховой связки (симптом борозды), что является патогномоничным признаком заболевания[1][6].
При первичном поражении влагалища, шейки матки, уретры или прямой кишки воспалительный процесс распространяется на подвздошные, тазовые, забрюшинные и периректальные лимфатические узлы. У таких пациентов развивается аноректальный синдром, включающий проктит или проктоколит с болью в нижней части живота, слизисто-гнойными выделениями из прямой кишки, кровоточивостью слизистой, тенезмами и нарушениями дефекации. На этой стадии нередко возникают системные проявления: лихорадка, озноб, головная боль, миалгии, артралгии. Возможны редкие септические осложнения, включая артрит, перигепатит и пневмонию[1][6].
Третичная стадия развивается при отсутствии лечения через несколько месяцев или лет от начала заболевания. Эта стадия связана с прогрессирующим хроническим воспалением лимфатической системы и сопровождается стойким нарушением лимфооттока, фиброзом и формированием аногениторектального синдрома. Постепенно формируются стриктуры прямой кишки, возникают периректальные абсцессы и свищи. У женщин возможно образование ректовагинальных свищей. Хроническое воспаление и склероз мягких тканей приводят к лимфедеме наружных половых органов, их увеличению и изъязвлению, что соответствует клинической картине эстиомена. У мужчин может развиваться хроническое поражение полового члена, мошонки и мочеиспускательного канала с фиброзом и формированием стриктур, сопровождающихся нарушением мочеиспускания. Длительное течение процесса приводит к выраженному увеличению поражённых тканей вследствие стойкого лимфостаза[1][6].
Аноректальная форма, широко распространённая среди МСМ, может осложняться хроническим проктоколитом, стенозом прямой кишки, формированием мегаколона и тяжёлыми фистулезными изменениями промежности. У части пациентов на любой стадии заболевания возможно развитие реактивного артрита, воспалительных заболеваний глаз или менингита[1].
- Клинический анализ крови — может наблюдаться лейкоцитоз, моноцитоз, эозинофилия, повышение скорости оседания эритроцитов[6]. Также может выявляться анемия[3].
- Биохимический анализ крови — в сыворотке крови повышается содержание иммуноглобулинов, особенно IgA и IgG, часто встречаются аутоиммунные факторы (криоглобулины, ревматоидный фактор)[3].
- Метод культурального исследования: используют специально обработанные линии клеток Мак-Коя и HeLa[3].
- Реакция связывания комплемента с хламидийным антигеном — самый распространённый метод, становится положительной на 3—4 неделе после заражения в титре с превышением 1:64. Четырёхкратное увеличение титра антител в крови взятых с 2-х недельным интервалом также служит подтверждением наличия заболевания[3].
- Иммуноферментный анализ — выявление высоких титров антител к C. trachomatis (особенно IgA и IgM)[6].
- Кожно-аллергическая проба Фрея: 0,1 мл антигена вводят подкожно в среднюю треть предплечья. Положительным результатом считается появление на месте введения папулы или везикулы размером 6—15 мм через 48—72 часов после инокуляции антигена[3].
- Молекулярно-биологическое исследование — выявления ДНК Chlamydia trachomatis методом полимеразной цепной реакции[1].
- Микроскопическое исследование отделяемого из уретры, влагалищных мазков или отделяемого прямой кишки — применяется для оценки степени выраженности воспалительного процесса[1].
- Аноскопия — выявляется гранулярный или геморрагический проктит с гнойными экссудатом, изъязвление слизистой оболочки и туморозные гипергрануляции и псевдополипы[1].
- Ультразвуковое исследование, компьютерная томография, магнитно-резонансная томография — возможно выявление увеличенных лимфатических узлов[1].
- Кольпоскопия — оценка состояния женских половых органов[3].
Дифференциальная диагностика
Дифференциальную диагностику следует проводить со следующими заболеваниями:
- мягкий шанкр;
- туберкулёз паховых лимфатических узлов;
- сифилис;
- донованоз;
- глубокие микозы;
- пиодермии;
- филяриатозы;
- туляремия;
- лимфогранулематоз;
- проктит,;
- фелиноз;
- злокачественные опухоли заднего прохода;
- болезнь Крона[3],
- неспецифический язвенный колит[5];
- синдром раздражённого кишечника;
- геморрой;
- вирус простого герпеса;
- мегаколон;
- колит;
- инфекционный проктоколит[4].
Осложнения
Могут наблюдаться следующие осложнения ВЛГ:
- реактивный артрит, приобретённый половым путём;
- менингит;
- воспалительные заболевания структур глаз;
- артрит;
- пневмония;
- перигепатит;
- образование спаек в лимфатической системе;
- эрозивно-язвенные и некротические проктиты, сопровождающиеся септическими явлениями;
- свищи и фистулы прямой кишки;
- периректальные абсцессы;
- сужение прямой кишки вплоть до непроходимости[1];
- эндокардит;
- миокардит;
- узловатая эритема;
- многоформная эритема[3];
- хроническая тазовая боль;
- энцефалит;
- отёк половых органов;
- бесплодие;
- лимфаденопатия;
- лимфорея;
- свищи половых органов;
- сальпингит,
- образование рубцов[4].
Лечение
Этиотропную терапию назначают всем пациента с ВЛГ. В качестве препаратов первой линии назначаются тетрациклины, преимущественно доксициклин или миноциклин. Длительность курса терапии зависит от степени клинических проявлений воспалительных процессов, результатов лабораторных и инструментальных исследований. В зависимости от вышеперечисленных факторов длительность терапии может варьировать от 14 до 21 дня. При противопоказаниях к их использованию возможна терапия макролидами, включая азитромицин и эритромицин, а также назначение фторхинолонов (моксифлоксацин) или рифампицина[5].
Хирургическое лечение применяется дополнительно к системной терапии при наличии флюктуирующих бубонов. Основным методом является игольная аспирация содержимого через неповреждённую кожу. Хирургическое иссечение бубонов не используется, так как сопровождается высоким риском формирования свищей[1].
Прогноз
Прогноз благоприятный при своевременной диагностике и адекватном лечении. При повторном заражении возможен рецидив[4].
Диспансерное наблюдение
Все пациенты, получившие лечение по поводу ВЛГ, должны находиться под наблюдением врача-дерматовенеролога до исчезновения клинических симптомов и для проведения контрольных лабораторных исследований[6]. Проводится физикальное обследование и лабораторные исследования после проведённого лечения — молекулярно-биологические исследования методом полимеразной цепной реакции через 3—4 недели с после последнего дня приёма антибактериальных препаратов системного действия. Также рекомендуется микроскопическое исследование отделяемого из уретры, влагалищных мазков у женщин и отделяемого прямой кишки для оценки выраженности воспалительной реакции. При установленном источнике инфицирования и отрицательных лабораторных результатах пациенты дальнейшему наблюдению не подлежат[1].
Рекомендуется обследование и лечение всех половых партнёров за предшествующие 6 месяцев до появления симптомов ВЛГ (или последнего полового партнёра)[1].
Повторное тестирование после лечения ВЛГ для выявления возможной реинфекции рекомендуется гетеросексуальным мужчинам и женщинам (<25 лет) после окончания лечения в сроки 3—6 месяцев, а также МСМ независимо от возраста[1].
Профилактика
Специфических мер профилактики ВЛГ не разработано[3]. Профилактика включает меры, направленные на снижение вероятности передачи C. trachomatis и предотвращение дальнейшего распространения инфекции. Основными мерами являются[1][5]:
- применение презерватива при всех видах сексуальных контактов;
- уменьшение количества сексуальных партнёров;
- выявление инфицированных лиц и обследование их сексуальных партнёров с последующим проведением лечения для предотвращения повторного инфицирования;
- регулярное проведение скрининговых исследований уязвимых групп, прежде всего — МСМ.
Пациентам с установленной инфекцией рекомендуется воздерживаться от сексуальных контактов до завершения лечения у них и у их партнёров[1].
Примечания
Литература
- Лимфогранулёма венерическая / С. С. Кряжева // Лас-Тунас — Ломонос. — М. : Большая российская энциклопедия, 2010. — С. 487. — (Большая российская энциклопедия : [в 35 т.] / гл. ред. Ю. С. Осипов ; 2004—2017, т. 17). — ISBN 978-5-85270-350-7.
- Лимфогранулематоз паховый / И. Я. Шахтмейстер // Куна — Ломами. — М. : Советская энциклопедия, 1973. — (Большая советская энциклопедия : [в 30 т.] / гл. ред. А. М. Прохоров ; 1969—1978, т. 14).