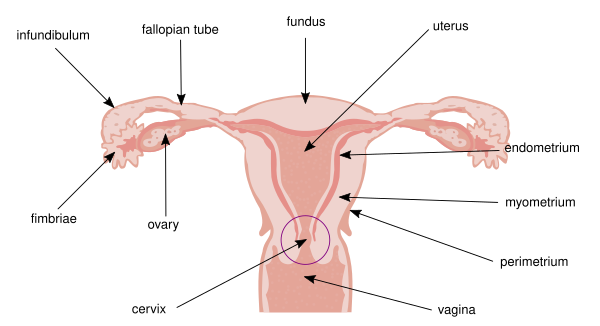
Рак маточной трубы
Ра́к ма́точной трубы́ (англ. fallopian tube cancer) — злокачественная опухоль из ткани фаллопиевой трубы[2]. Первичный рак маточной трубы составляет 0,1—1,8 % злокачественных опухолей половых органов. Болезнь встречается в возрасте 17—88 лет[3]. Болезнь часто протекает бессимптомно, поэтому поздно выявляется. На поздних стадиях появляется общая слабость, одышка, увеличивается живот, снижается масса тела, появляются диспепсия, боль в животе или области таза, увеличение лимфатических узлов, плеврит и асцит[2]. Лечение заключается в химиотерапии препаратами платины и удалении придатков матки. Пятилетняя выживаемость 30,8 %. Безрецидивная выживаемость пациентов с метастазами в паховые лимфатические узлы составляет 2—2,5 года[4].
История
Первичный рак маточной трубы впервые описал Ренан в 1897 году. В 1861 году Рокитанский впервые описал микроскопическое строение опухоли. В 1888 году Ортман описал первый клинический случай[3].
Классификация
- 8441/3 серозная карцинома:
- 8460/3 низкой степени злокачественности (low grade);
- 8461/3 высокой степени злокачественности (high grade);
- 8380/3 эндометриоидная карцинома;
- 8474/3 серозно-муцинозная карцинома;
- 8480/3 муцинозная карцинома;
- 8310/3 светлоклеточная карцинома;
- 9000/3 злокачественная опухоль Бреннера;
- 8020/3 недифференцированная карцинома;
- 8323/3 смешанная эпителиальная карцинома[2].
- Т — первичная опухоль:
- Tx — недостаточно данных для оценки первичной опухоли;
- Т0 — первичная опухоль не определяется;
- Tis (FIGO: 0) — преинвазивная карцинома (карцинома in situ);
- T1 (FIGO: I) — опухоль ограничена маточной трубой (трубами):
- T1a (FIGO: IA) — опухоль ограничена одной трубой без прорастания в серозную оболочку, асцита нет;
- T1b (FIGO: IB) — опухоль ограничена двумя трубами, без прорастания в серозную оболочку, асцита нет;
- T1c (FIGO: ГС) — опухоль ограничена одной или двумя трубами, прорастает в серозную оболочку, опухолевые клетки в асцитической жидкости или смывах из брюшной полости;
- T2 (FIGO: II) — опухоль вовлекает одну или обе трубы и распространяется на тазовые органы:
- T2a (FIGO: IIA) — распространение и/или метастазы в матку и/или яичники;
- T2b (FIGO: IIB) — распространение на другие структуры таза;
- T2c (FIGO: HQ) — распространение на стенки таза (НА или IIB) с наличием опухолевых клеток в асцитической жидкости или смывах из брюшной полости;
- T3 и/или N1 (FIGO: III) — опухоль поражает одну или обе маточные трубы с имплантацией по брюшине вне таза и/или метастазами в регионарных лимфатических узлах:
- T3a (FIGO: IIIA) — микроскопические метастазы по брюшине за пределами таза;
- T3b (FIGO: IIIB) — макроскопические метастазы по брюшине (до 2 см в наибольшем измерении);
- T3c и/или N1 (FIGO: IIIC) — метастазы по брюшине (более 2 см в наибольшем измерении) и/или метастазы в регионарных лимфатических узлах;
- N — поражение регионарных лимфатических узлов:
- Nx — недостаточно данных для оценки состояния регионарных лимфатических узлов;
- N0 — нет признаков поражения лимфатических узлов;
- N1 — метастазы в регионарных лимфатических узлах;
- M — отдалённые метастазы:
- М0 — нет отдалённых метастазов;
- М1 (FIGO: IVB) — имеются отдалённые метастазы (исключая метастазы в брюшину);
- Мх — недостаточно данных для определения отдалённых метастазов[5].
- Первичный — развивается из клеток маточной трубы.
- Вторичный — распространяется на маточную трубу из соседних органов[3].
Этиология
Причины большинства случаев неизвестны. Доказана роль мутации генов TP53, BRCA 1 и BRCA 2, предполагают связь с генами ATM, BARD1, BRIP1, CHEK2, MRE11A, NBN, PALB2, RAD51C, RAD51D. К факторам риска относят раннее менархе и позднюю менопаузу[3][6].
Патогенез
Рак маточной трубы возникает в результате злокачественной трансформации клеток маточной трубы. Например, серозная карцинома начинается с трансформации эпителиоцита в злокачественную клетку путём мутации в гене TP53. Злокачественные клетки разрастаются, проникают в строму маточной трубы, отслаиваются и попадают на поверхность яичника или брюшины, а затем прорастаю в них[6].
Эпидемиология
Первичный рак маточной трубы составляет 0,1—1,8 % случаев всех злокачественных новообразований половых органов. Из-за неспецифической клинической картины большинство случаев диагностируют в ходе операции или в гистологического исследования операционного материала. Болезнь встречается у женщин в возрасте 17—88 лет (средний возраст 55 лет, пик заболеваемости приходится на 60—64 года)[3].
Диагностика
На ранних стадиях рак маточной трубы протекает бессимптомно или проявляется лёгким дискомфортом. На поздних стадиях увеличивается живот, снижается масса тела, пропадает аппетит, появляются диспепсия, боль в животе или области таза, одышка, общая слабость, повышается температура тела. В ходе осмотра выявляют увеличение периферических лимфатических узлов, плеврит и асцит[2].
Для оценки состояния пациента и определения тактики лечения выполняют:
- клинический анализ крови;
- биохимический анализ крови (концентрация общего белка, глюкозы, общего билирубина, креатинина, мочевины, железа, альфа-фетопротеина, хорионического гонадотропина в сыворотке крови; активность аланинаминотрансферазы, аспартатаминотрансферазы, лактатдегидрогеназы и щелочной фосфатазы в сыворотке крови)
- клинический анализ мочи;
- коагулологические исследования;
- исследование концентрации антигена аденогенных раков CA125, CA19.9 и ракового эмбрионального антигена плазме в крови;
- исследование концентрации секреторного белка эпидидимиса человека 4 в плазме крови и расчёта риска наличия злокачественной опухоли яичника;
- гистологическое исследование;
- молекулярно-генетическое исследование (выявление мутаций в генах BRCA1 и BRCA2)[2].
Всем пациенткам с подозрением на рак маточной трубы выполняют:
- трансвагинальное и трансабдоминальное ультразвуковое исследование органов малого таза
- магнитно-резонансную томографию органов малого таза с внутривенным контрастированием
- диагностическую лапароскопию (при неэффективности других методов обследования)[2].
Для исключения опухолей желудочно-кишечного тракта и молочных желёз выполняют:
- компьютерную томографию органов грудной и брюшной полостей с внутривенным контрастированием;
- эзофагогастродуоденоскопию;
- колоноскопию;
- маммография и ультразвуковое исследование молочных желёз[2].
Дифференциальная диагностика
Состояния, от которых необходимо дифференцировать:
- новообразования яичников;
- сактосальпинкс;
- трубная беременность[5].
Лечение
Начиная с IС стадии показана внутривенная химиотерапия препаратами платины (паклитаксел, карбоплатин). Пациенткам с узлами диаметром до 1 см, оставшимися после хирургического лечения, рекомендована внутрибрюшинная химиотерапия; с узлами более 1 см — к препаратам платины добавляют бевацизумаб[2].
Хирургическое лечение показано всем больным с раком маточной трубы. В ходе операции удаляют маточную трубу, оба яичника, большой сальник, тазовые и поясничные лимфатические узлы, выполняют ревизию органов брюшной полости и малого таза[2].
Прогноз
Пятилетняя выживаемость 30,8 %. Безрецидивная выживаемость пациентов с метастазами в паховые лимфатические узлы составляет 2—2,5 года[4].
Диспансерное наблюдение
Больных наблюдают каждые 12—16 недель в течение первых 2 лет, далее — каждые 6 месяцев. Объём исследований подбирают индивидуально[2].
Примечания
Литература
- Гинекология : национальное руководство / под ред. Г. М. Савельевой, Г. Т. Сухих, В. Н. Серова, и др. — 2-е изд., перераб. и доп.. — Москва: ГЭОТАР-Медиа, 2022. — 1008 с. — (Национальные руководства). — ISBN 978-5-9704-6796-1.
- Rexhepi M., Trajkovska E., Ismaili H., et al. Primary Fallopian Tube Carcinoma: A Case Report and Literature Review // Open Access Maced J Med Sci. — 2017. — Т. 5, № 3. — С. 344–348. — doi:10.3889/oamjms.2017.044.
Ссылки
- Ассоциация онкологов России, Российское общество клинической онкологии, Российское общество специалистов по профилактике и лечению опухолей репродуктивной системы. Рак яичников / рак маточной трубы / первичный рак брюшины : клинические рекомендации. Рубрикатор клинических рекомендаций. Министерство здравоохранения Российской Федерации (14 августа 2024). Дата обращения: 10 октября 2025.
| Правообладателем данного материала является АНО «Интернет-энциклопедия «РУВИКИ». Использование данного материала на других сайтах возможно только с согласия АНО «Интернет-энциклопедия «РУВИКИ». |