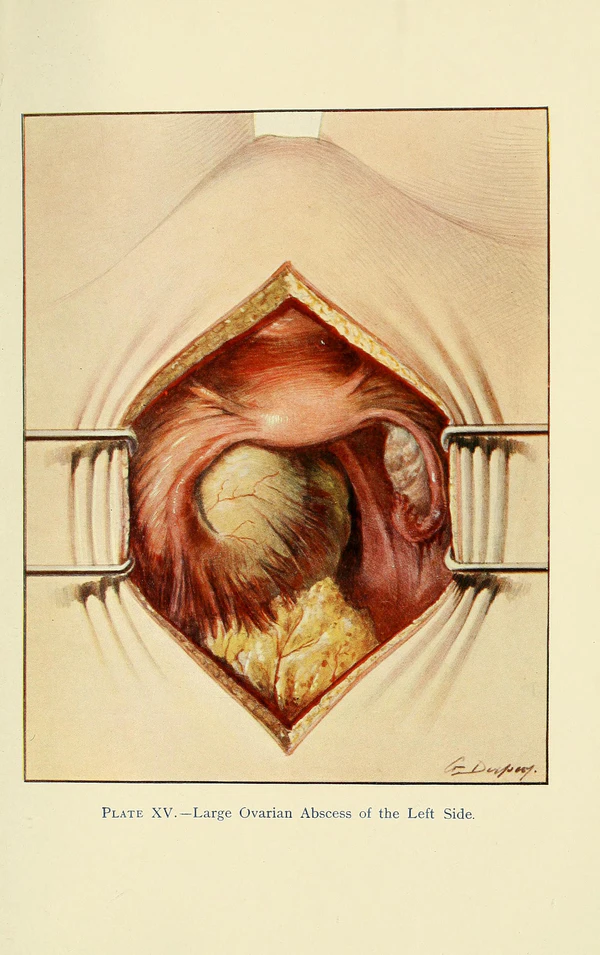
Тубоовариальный абсцесс
Тубоовариа́льный абсце́сс (англ. tuboovarian abscess) — гнойно-воспалительное образование яичника и маточной трубы. Развивается как осложнение инфекций, передающихся половым путём, в результате активации условно патогенной микрофлоры или распространения инфекции из других органов[1]. Абсцесс чаще встречается у пациенток в возрасте 15—24 лет, живущих половой жизнью. На него приходится 15—35 % госпитализаций с воспалительными заболеваниями органов малого таза[2]. Болезнь проявляется болью внизу живота, лихорадкой, слабостью, потерей аппетита, тошнотой, рвотой и гнойными выделениями из влагалища[3]. Для лечения используют антибиотики, антикоагулянты, нестероидные противовоспалительные и антигистаминные препараты. В тяжёлых случаях выполняют хирургическую санацию придатков[1][2].
Этиология
Тубоовариальный абсцесс развивается в результате инфицирования Neisseria gonorrhoeae, Chlamydia trachomatis, Тrichomonas vaginalis, Mycoplasma genitalium или условно патогенных микроорганизмов влагалища и перианальной области: Bacteroides spp., Peptostreptococcus spp., Peptococcus spp., Prevotella spp., Escherichia coli, Gardnerella vaginalis, Streptococcus spp. и др.[1] Женщины, долго использующие внутриматочную спираль, имеют высокий риск инфицирования Actinomyces israelli; женщины с ослабленным иммунитетом — Mycobacterium tuberculosis[4].
Факторы риска: возраст до 25 лет, смена полового партнёра, акушерские или гинекологические операции, внутриматочные диагностические манипуляции, внутриматочная спираль[1].
Патогенез
Возбудители обычно проникают в маточную трубу восходящим путём — через канал шейки матки и по поверхности эндометрия. Возможны контактный и гематогенный пути инфицирования. При контактном пути возбудитель проникает в маточные придатки из соседних органов (аппендикс, кишечник, мочевой пузырь и др.); при гематогенном — из отдалённых очагов воспаления (кариес зубов, пневмония, абсцессы мягких тканей и т. п.)[4].
Предполагают, что механизм восходящего пути инфицирования связан со сперматозоидами, которые служат транспортом для возбудителя. Семенная жидкость разжижает слизистую пробку шейки матки и снижает местный иммунитет. Бактерии прикрепляются к группам сиаловых кислот на поверхности сперматозоидов, перемещаются в маточные трубы и провоцируют воспаление. Сперматозоиды обладают наибольшим сродством к кишечной палочке, численность которой в 1 мл эякулята может достигать 100 000 КОЕ[4].
Переходу воспаления с аппендикса способствуют недоразвитый большой сальник, анастомозы между кровеносными и лимфатическими сосудами толстой кишки и маточных придатков[4].
Макроскопически тубоовариальный абсцесс — это конгломерат с плотной капсулой, множеством перегородок и неоднородным содержимым[3].
Эпидемиология
Тубоовариальный абсцесс диагностируют у 15—35 % женщин, госпитализированных с воспалительными заболеваниями органов малого таза[2]. Чаще он развивается у пациенток в возрасте 15—24 лет, живущих половой жизнью. Единичные случаи возникают в препубертатном возрасте — их связывают с острым деструктивным аппендицитом[4]. Среди женщин в постменопаузе приходится 6-18 % случаев. Летальность оценивается в 1 на 740 случаев[2].
В 30—40 % тубоовариальных абсцессов обнаруживают полимикробное инфицирование с преобладанием анаэробов. Чаще выявляют E. coli, Bacteroides spp., Peptostreptococcus spp., Peptococcus spp. и Streptococcus spp.[4]
Диагностика
Тубоовариальный абсцесс проявляется болью внизу живота, лихорадкой, слабостью, потерей аппетита, тошнотой, рвотой и гнойными выделениями из влагалища. Боль усиливается при движениях, и пальпации живота. В ходе осмотра выявляют симптомы раздражения брюшины, опухолевидное образование неравномерной консистенции с нечёткими контурами в области маточных придатков[3].
Для подтверждения воспалительного процесса выполняют:
- клинический анализ крови — выявляют лейкоцитоз со сдвигом влево, повышенную скорость оседания эритроцитов;
- биохимический анализ крови — выявляют повышенную концентрацию C-реактивного белка, прокальцитонина в сыворотке крови[1].
Для определения возбудителя инфекции проводят:
- серологические исследования;
- молекулярно-биологическое исследование влагалищного отделяемого;
- микроскопическое и микробиологическое исследование влагалищных мазков[1].
Для подтверждения диагноза и дифференциальной диагностики с другими тазовыми болезнями проводят:
- трансвагинальное или трансабдоминальное ультразвуковое исследование органов малого таза;
- магнитно-резонансную томографию органов малого таза;
- диагностическую лапароскопию[1].
Дифференциальная диагностика
Состояния, от которых необходимо дифференцировать:
- почечная колика;
- аппендицит;
- холецистит;
- паховая грыжа;
- запирательная грыжа;
- кишечная непроходимость;
- дивертикулит;
- воспалительные заболевания кишечника;
- перекрут яичника;
- внематочная беременность;
- разрыв кисты яичника;
- пиелонефрит;
- цистит[2].
Осложнения
Могут развиться:
- аппендицит;
- оментит;
- спаечная болезнь брюшной полости;
- межпетельный абсцесс;
- кишечный свищ;
- кишечная непроходимость;
- внематочная беременность[4].
Лечение
Показано внутривенное введение антибиотиков, восполнение водно-электролитного баланса, пероральный приём нестероидных противовоспалительных и антигистаминных препаратов, антикоагулянтов[1][2].
К хирургическому вмешательству прибегают в случае неэффективности медикаментозного лечения или вскрытия абсцесса. Вмешательство заключается в чрескожном дренировании или вскрытии абсцесса лапароскопическим или лапаротомным доступом[1][2].
Прогноз
Прогноз благоприятный при своевременном и адекватном лечении. Внутривенное введение антибиотиков эффективно в 70—87 % случаев — улучшение наступает в течение 24—48 часов после начала лечения. Примерно в 70 % случаев для выздоровления достаточно антибактериальной терапии. Частота наступления беременности после перенесённого абсцесса 32—63 %[2].
Диспансерное наблюдение
Больных наблюдают гинекологи. Длительность и частоту наблюдения подбирают индивидуально[1].
Профилактика
Профилактика заключается барьерной контрацепции и ранней диагностике инфекций, передающихся половым путём: всем сексуально активным женщинам моложе 25 лет и сексуально активным женщинам 25 лет или старше с повышенным риском заражения рекомендован ежегодный скрининг на хламидиоз и гонорею[1].
Примечания
Литература
- Андреева Н. Л., Бич А. И., Мавричева Л. А., и др. Современные направления диагностики и лечения тубоовариальных абсцессов // Репродуктивное здоровье. Восточная Европа. — 2023-01-07. — № 6. — С. 636–645. — ISSN 2414-3634 2226-3276, 2414-3634. — doi:10.34883/pi.2022.12.6.005.
Ссылки
- Российское общество акушеров-гинекологов. Воспалительные болезни женских тазовых органов : клинические рекомендации. Рубрикатор клинических рекоменрдаций. Министерство здравоохранения Российской Федерации (24 сентября 2024). Дата обращения: 15 октября 2025.
- Kairys N. Roepke C.: Tubo-Ovarian Abscess. StatPearls. StatPearls (20 ноября 2024). Дата обращения: 15 октября 2025.
| Правообладателем данного материала является АНО «Интернет-энциклопедия «РУВИКИ». Использование данного материала на других сайтах возможно только с согласия АНО «Интернет-энциклопедия «РУВИКИ». |