Эпиглоттит
Эпиглотти́т — острое бактериальное воспаление надгортанника и окружающих тканей, которое может привести к внезапной асфиксии и летальному исходу[1]. Заболевание может возникнуть в любом возрасте. Ранее эпиглоттит чаще встречался у детей, основной причиной была инфекция Haemophilus influenzae типа b. Однако благодаря массовой вакцинации против гемофильной палочки заболеваемость среди детей снизилась, но отмечается рост заболеваемости у взрослых[2][3]. Помимо бактериальных инфекций, другими причинами могут быть вирусные заболевания, травмы, термические и химические повреждения, некоторые заболевания кровеносной и лимфатической систем[2][4]. Основными симптомами заболевания являются сильная боль в горле, высокая температура, слюнотечение, дисфагия и инспираторный стридор. Диагностика заболевания основывается на характерных клинических признаках и прямой визуализации надсвязочных структур. Лечение включает обеспечение проходимости дыхательных путей и антибактериальную терапию[1].
Классификация
Этиология
Этиологические факторы делятся на инфекционные и неинфекционные[2][5].
Инфекционные причины эпиглоттита в основном обусловлены бактериальными агентами. Наиболее часто (более 90 % случаев) эпиглоттит вызывает Haemophilus influenzae типа b. Однако в странах с массовой вакцинацией против этого возбудителя эпиглоттит может быть вызван другими микроорганизмами, среди которых Streptococcus pneumoniae, бета-гемолитический стрептококк группы А и С, Staphylococcus aureus, Moraxella catarrhalis, Haemophilus parainfluenzae, Neisseria meningitidis, Pseudomonas spp., Klebsiella pneumoniae и Pasteurella multocida. В редких случаях эпиглоттит может быть вызван Candida albicans и грибами рода Aspergillus, особенно у пациентов с ослабленным иммунитетом. Вирусные инфекции, такие как вирус простого герпеса, вирус парагриппа, вирус ветряной оспы, вирус Эпштейна-Барр и вирус иммунодефицита человека, не являются частыми возбудителями, но могут способствовать бактериальной суперинфекции. Среди менее распространённых возбудителей у взрослых также встречаются микобактерии, Bacteroides melaninogenicus, Enterobacter cloacae, Escherichia coli, Fusobacterium necrophorum и другие, а также метициллин-резистентный золотистый стафилококк в случае внебольничных инфекций[6][2][5].
Неинфекционные причины включают[2][4][5]:
- травмы, возникающие вследствие неосторожной попытки извлечь инородное тело из глотки пальцами;
- термические и химические повреждения;
- отёк Квинке;
- острый лейкоз;
- гемофагоцитарный лимфогистиоцитоз;
- лимфопролиферативные заболевания;
- употребления наркотических веществ.
- недостаточный или избыточный вес;
- рахит;
- неврологические заболевания у детей младшего возраста., перинатальная энцефалопатия;
- отсутствие иммунизации против гемофильной палочки;
- иммунодефицит;
- возраст от 6 месяцев до 4 лет;
- профилактические прививки, совпадающие по времени с развитием заболевания;
- предшествующая сенсибилизация.
Факторы риска у взрослых[4][7][2]:
- хронические заболевания верхних и нижних дыхательных путей;
- серповидно-клеточная анемия;
- агаммаглобулинемия;
- больные лимфогранулематозом, получающие химиотерапию;
- сахарный диабет;
- гастроэзофагеальный рефлюкс;
- ослабленный иммунитет;
- удаление селезёнки;
- средний возраст 45 лет;
- индекс массы тела более 25 кг/м2;
- мужской пол;
- афроамериканцы или латиноамериканцы;
- синдром Шегрена.
Патогенез
Точный пусковой механизм заболевания остаётся неясным, однако предполагается, что одним из факторов может быть травматизация слизистой оболочки надгортанника, например, при проглатывании пищи или других механических воздействиях, что повреждает слизистую и способствует проникновению микроорганизмов в более глубокие ткани. Другим возможным механизмом является вирусная инфекция, которая нарушает защитный барьер слизистой оболочки, делая её более восприимчивой к бактериальным возбудителям. Вирусы могут вызывать воспаление и разрушение клеток, что создаёт условия для вторичного бактериального заражения, способствующего развитию заболевания[7].
Инфекция в первую очередь распространяется через лимфатические пути, что позволяет ей быстро проникать в окружающие ткани и органы, усугубляя воспалительный процесс. Это приводит к вовлечению в патологический процесс не только местных структур, но и более удалённых областей, усиливая общее воспаление и симптомы заболевания[4].
Основные патогенетические звенья развития эпиглоттита включают повреждение слизистой оболочки, изменение её проницаемости, развитие отёка подслизистого пространства и гиперсекрецию слизи в гортани. Это ведёт к сужению просвета дыхательных путей, затруднению дыхания и глотания. Бактериальные токсины, выделяясь в сосудистое русло, нарушают проницаемость лёгочных капилляров и альвеолярный эпителий, что способствует альвеолярному отёку и ухудшению газообмена[4][7].
У детей заболевание часто протекает тяжелее из-за анатомических особенностей: узкие дыхательные пути и высокая реактивность организма приводят к быстрому развитию стеноза и обструкции гортаноглотки[4][7]. Также у детей чаще встречается высокая степень воспаления и отёка, что объясняется особенностями строения хрящей гортани и их податливостью[2].
Эпидемиология
Введение массовой вакцинации против Haemophilus influenzae типа b значительно снизило заболеваемость среди детей. До начала вакцинации ежегодно регистрировалось от 3 до 5 случаев на 100 000 детей в возрасте до 5 лет[6]. В странах с массовой вакцинацией заболеваемость снизилась в десятки раз и составляет около 1,3 случая на 100 000 детей[8]. У непривитых детей частота эпиглоттита остаётся на уровне 5 случаев на 100 000 детей[5]. Средний возраст заболевших детей после внедрения вакцины сместился на 6-12 лет[2].
Заболеваемость эпиглоттитом у взрослых варьирует, составляя в среднем 1,9 случая на 100 000 населения, в зависимости от уровня иммунизации. В США ежегодно регистрируется от 1 до 4 случаев на 100 000 взрослых. Наблюдается рост регистрации эпиглоттита у взрослых. Средний возраст пациентов составляет около 45 лет. Мужчины болеют примерно в три раза чаще, чем женщины[5][9].
Клиническая картина
Клиническая картина эпиглоттита характеризуется острым началом с быстрым нарастанием симптомов. Основные проявления включают лихорадку (температура тела повышается до 38-39 °C), выраженную боль в горле, усиливающуюся при глотании (одинофагия), и дисфагию, приводящую к гиперсаливации. Голос становится приглушённым, осиплым (дисфония) или исчезает (афония). Отмечается прогрессирующая инспираторная одышка с шумным стридорозным дыханием, что свидетельствует о нарастающей обструкции дыхательных путей. Пациенты принимают характерное вынужденное положение: сидя с наклоном вперёд, открытым ртом и вытянутой шеей — больной «хватает» ртом воздух[6][5][7].
У детей заболевание прогрессирует стремительно, с развитием дыхательной недостаточности в течение 3-5 часов от появления первых симптомов. Отмечаются выраженная интоксикация, беспокойство, акроцианоз, потливость, бледность и серый оттенок кожных покровов, участие вспомогательных дыхательных мышц, втяжение уступчивых мест грудной клетки (надключичных областей, яремной ямки, межрёберных промежутков). Иногда присутствует редкий, сухой кашель. Для детей характерна поза «треножника». Дыхательная недостаточность усиливается при укладывании ребёнка на спину. Может наблюдаться рвота, иногда с примесью крови. В тяжёлых случаях возможно развитие парадоксального пульса и нарушение гемодинамики[6][4][5][7].
У взрослых клиническая картина менее выражена, но включает интенсивную боль в горле, дисфагию, слюнотечение, осиплость голоса, шейный лимфаденит. Возможны признаки дыхательной недостаточности, включая стридорозное дыхание и гипоксемию[5][7].
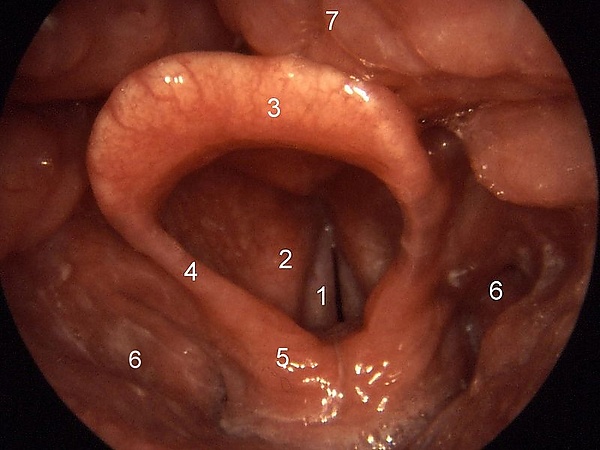
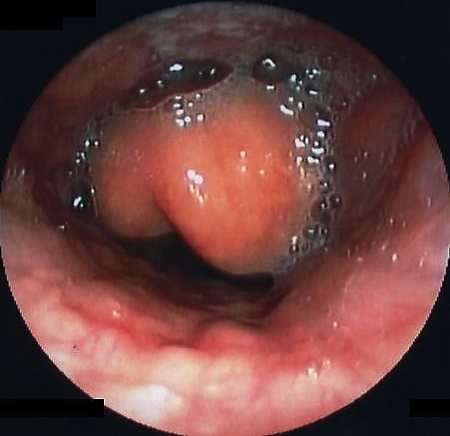
При пальпации возможно увеличение передних шейных лимфоузлов. У старших детей может отмечаться боль при пальпации подъязычной кости. При осмотре выявляется гиперемия слизистой ротоглотки, скопление густой вязкой слизи. В редких случаях при смещении корня языка визуализируется отёчный, гиперемированный или вишнёво-красный надгортанник. Тяжесть состояния определяется степенью дыхательной недостаточности, выраженностью интоксикации и скоростью прогрессирования заболевания[5][7].
Диагностика
Диагностика эпиглоттита ставится на основании анамнеза, клинических проявлений, визуальной оценки надгортанника и микробиологического исследования мазка с надгортанника и крови. Осмотр ротоглотки у детей с подозрением на эпиглоттит проводят только в операционной с готовностью к экстренной интубации из-за риска ларингоспазма и асфиксии. Лабораторные исследования выполняют лишь при уверенности в их безопасности для пациента, иногда — только после интубации[6][7].
- Развёрнутый клинический анализ крови — высокий лейкоцитоз (>15∙109/л) со сдвигом лейкоцитарной формулы влево[6][7].
- Биохимический анализ крови — повышение уровня C-реактивного белка, прокальцитонина[6].
- Микробиологическое исследование слизи с миндалин и задней стенки глотки или крови на стерильность — выявление возбудителя с определением чувствительности к антимикробным препаратам[6].
- Пульсоксиметрия — оценка степени дыхательной недостаточности[6].
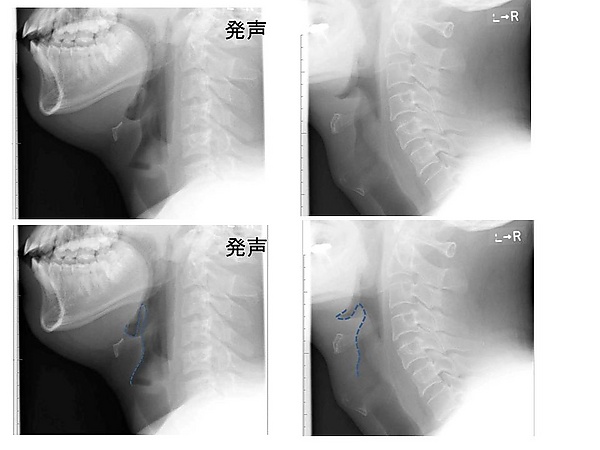
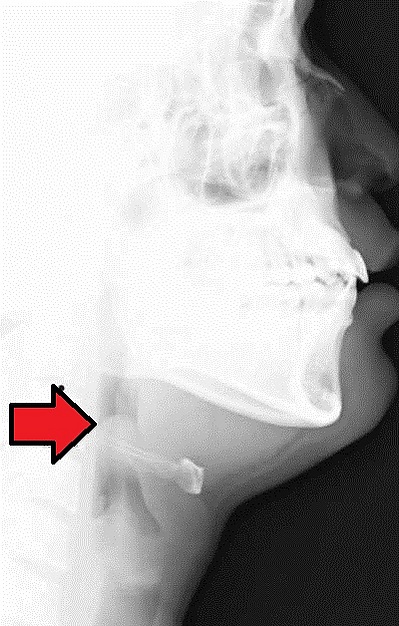
- Рентгенография шеи в боковой проекции — выполняется при неярко выраженной симптоматике. Рентгенологические признаки: увеличение надгортанника («симптом большого пальца»), утолщение черпалонадгортанных складок, уменьшение овальных углублений надгортанника, расширение гортаноглотки. Для взрослых патогномоничными критериями считаются толщина надгортанника ≥ 7 мм (чувствительность и специфичность 100 %) и ширина черпалонадгортанных складок > 4,5 мм[6][5].
- Компьютерная томография — может применяться вместо рентгенографии. Позволяет выявить отёк надгортанника, степень стеноза гортани и исключить другие патологии[5].
- Ультразвуковое исследование гортани интубированным пациентам — оценка проходимости верхних дыхательных путей перед экстубацией[6].
- Прямая фиброларингоскопия — позволяет оценить степень стеноза, исключить другие патологии, выполнить интубацию и санацию трахеи. Она показана при угрожающей гипоксии, проводится в реанимации или операционной под наркозом, так как может вызвать усиление стеноза. При осмотре выявляется резко отёчный, увеличенный, вишнёво-красный надгортанник, закрывающий вход в гортань. Также используется для взятия посевов с поверхности надгортанника[6][7].
- Непрямая ларингоскопия — позволяет выявить опухоли, инородные тела гортани[5]
Дифференциальная диагностика
- Ангионевротический отёк
- Обструкция дыхательных путей
- Острый обструктивный ларингит (круп)
- Термический/химический ожог глотки
- Аспирация инородного тела
- Дифтерия гортани
- Бактериальный трахеит
- Паратонзиллярный абсцесс
- Заглоточный абсцесс
- Ларингомаляция
- Корь
- Инфекционный мононуклеоз
- Ангина Людвига
- Аномалии развития аорты
- Травма шеи и гортани с кровоизлияниями
- Аномалии верхних дыхательных путей
- Новообразования
- Коклюш
- Бронхит
- Бронхиолит[2][5][4][6][7]
Осложнения
- Абсцесс надгортанника
- Менингит
- Пневмония
- Шейный лимфаденопатия
- Отёк лёгких
- Пневмоторакс
- Средний отит
- Паратонзиллит
- Парафарингит
- Медиастенит
- Гипоксемия
- Церебральная гипоксия
- Сепсис
- Септический артрит
- Септический шок
- Гранулёма голосовых связок
- Апноэ
- Остановка сердца
- Смерть от удушья (асфиксия)
- Аденит шейки матки
- Целлюлит
- Эмпиема[2][4][10]
Лечение
Пациент подлежит экстренной госпитализации в отделение реанимации и интенсивной терапии. Пациент должен находиться в положении сидя, даже при транспортировке, для предотвращения ухудшения состояния. Для профилактики асфиксии рекомендуется ранняя интубация трахеи с последующей экстубацией через 24-48 часов после улучшения состояния. В лёгких случаях интубация может не потребоваться. Ингаляции, снотворные и седативные препараты противопоказаны из-за риска развития рефлекторного ларингоспазма[6].
- Антибактериальная терапия начинается с парентерального введения цефалоспоринов III поколения (цефотаксим, цефтриаксон), при подозрении на стафилококковую инфекцию добавляют ванкомицин. При неэффективности возможно применение клиндамицина или ванкомицина. После купирования лихорадки и нормализации состояния переходят на пероральные препараты. Препаратами выбора являются амоксициллин с клавулановой кислотой или цефалоспорины второго или третьего поколения (цефуроксим). Курс антибактериальной терапии составляет 7-10 дней[6].
- При сатурации ниже 92 % проводится оксигенотерапия[6].
В неосложнённых случаях хирургическое вмешательство не требуется. При асфиксии и невозможности интубации проводится экстренная трахеотомия и постановка временной трахеостомы или коникотомия[6].
Прогноз
Прогноз эпиглоттита остаётся серьёзным из-за риска асфиксии и полиорганной недостаточности на фоне сепсиса, но своевременное лечение снижает уровень смертности и обеспечивает выздоровление[6][4].
Профилактика
Для снижения риска заболеваний рекомендуется[4]:
- соблюдать режим труда и отдыха;
- регулярно заниматься спортом;
- проводить закаливающие процедуры;
- придерживаться сбалансированного рациона;
- отказаться от вредных привычек.
- Вакцинация против гемофильной и пневмококковой инфекции[6][4]
Известные случаи
Предполагается, что причиной смерти Джорджа Вашингтона в 1799 году был эпиглоттит[11].
В 1981 году от эпиглоттита скончался 6-летний Кристофер Биксби, сын актёра Билла Биксби[12].
Отец Уэса Мура умер от эпиглоттита, когда Уэсу было четыре года[13].
Сара Сильверман провела неделю в отделении реанимации Седарс-Синайского медицинского центра с эпиглоттитом[14][15].
В 2022 году Джин, участник группы BTS, сообщил, что у него был диагностирован эпиглоттит.
Примечания
Литература
- В. Н. Тимгенко, Л. В. Быстрякова, И. Д. Анненкова, И. В. Бабагенко, О. А Цробагенко, Р. А. Иванова, Л. В. Колобова, И. М. Косенко, Л. М. Косенко, И. В. Лушнова, А. С. Мартынкин, Е. Б. Павлова, О. А Сорокина, М. Д. Субботина, Т. М. Чернова. Инфекционные болезни у детей: Учебник для педиатрических факультетов медицинских вузов. — СПб.: СпецЛит, 2001. — С. 446. — 560 с. — ISBN 5-299-00096-0.
- Таточенко В. К., Бакрадзе М. Д. Педиатру на каждый день-2022. Лихорадки. Справочник по диагностике и лечению. — М.: ФГАУ «НМИЦ здоровья детей» Минздрава России, 2022. — С. 69—70. — 440 с. — ISBN 978-5-6047928-1-0.