Болезнь Дарье — Уайта
Болезнь Дарье — Уайта (фолликуля́рный вегети́рующий дискерато́з) — редкий наследственный дерматоз, относящийся к группе акантолитических заболеваний кожи. Наследование происходит по аутосомно-доминантному типу с полной пенетрантностью и вариабельной экспрессивностью. Патологический процесс связан с мутациями гена ATP2A2, локализованного на участке хромосомы 12q23-q24.1. Заболевание характеризуется нарушением процессов ороговения в эпидермисе и развитием очагового супрабазального акантолиза, что клинически проявляется появлением гиперкератотических папул, склонных к слиянию и образованию вегетирующих бляшек. В патологический процесс могут вовлекаться кожа, ногтевые пластины, слизистые оболочки полости рта и половых органов. Распространённость оценивается от одного случая на 30 000 до 100 000 населения. Начало заболевания чаще приходится на детский или юношеский возраст. Болезнь Дарье — Уайта протекает хронически, с периодами ремиссий и обострений, возникающих под влиянием солнечного излучения, перегревания, потоотделения, трения, бактериальных инфекций и приёма некоторых лекарственных средств[1][2][3].
Общие сведения
История
Болезнь Дарье — Уайта была впервые описана в 1889 году французским дерматологом Фердинандом Жаном Дарье и американским профессором дерматологии Джеймсом Кларком Уайтом, которые независимо друг от друга представили клинические наблюдения пациентов с характерными гиперкератотическими высыпаниями. Дарье первоначально обозначил заболевание как «фолликулярный вегетирующий псороспермоз», полагая, что его причиной служит паразитарная инфекция. Позднее он отказался от этой гипотезы и предложил термин «фолликулярный дискератоз», который стал принятым названием болезни. Джеймс Уайт, работавший в Гарвардском университете, описал сходные клинические проявления и первым предположил наследственную природу дерматоза, отметив поражение у матери и дочери. Впоследствии было установлено, что болезнь передаётся по аутосомно-доминантному типу наследования. В 1917 году Приндивилл и Штерн сообщили о случаях поражения слизистых оболочек у больных этим заболеванием, что позволило расширить представления о его клиническом спектре[3][4].
Классификация
Болезнь Дарье — Уайта подразделяют на несколько клинических форм, различающихся по характеру и распространённости кожных высыпаний:
- классическая — наиболее распространённая форма (примерно 90 % случаев)[1], отличающаяся типичными гиперкератотическими папулами на лице, волосистой части головы, грудной клетке и спине[3];
- гипертрофическая (гиперкератотическая) — характеризуется выраженным утолщением и бородавчатой поверхностью папул и бляшек;
- везикуло-буллёзная (везикулярная, пемфигоидная) — сопровождается образованием пузырей и волдырей, чаще возникающих при потоотделении и лихорадке. При гистологическом исследовании выявляются внутриэпидермальные расщепления;
- абортивная (линейная, зостериформная) — проявляется изолированными или ограниченными участками поражения, расположенными в виде линейных полос по линиям Блашко[3].
Особую группу составляют сегментарные формы, связанные с генетическим мозаицизмом. Различают два типа мозаицизма[5]:
- первый тип (гетерозиготный мозаицизм) возникает вследствие постзиготической мутации de novo и проявляется чередованием поражённых и интактных участков кожи, следующих линиям Блашко;
- второй тип (гомозиготный или гемизиготный мозаицизм) формируется у пациентов с уже существующей герминальной мутацией и характеризуется более тяжёлыми проявлениями в поражённом сегменте на фоне генерализованного фенотипа заболевания.
К редким вариантам относят геморрагическую форму, проявляющуюся поверхностными кровоизлияниями в акральных зонах под влиянием механического раздражения, и комедоновую форму, при которой доминируют кератотические пробки и открытые комедоны, преимущественно на лице[3].
Этиология
Болезнь Дарье — Уайта относится к наследственным дерматозам и обусловлена мутациями гена ATP2A2, локализованного на участке хромосомы 12q23-q24.1. Этот ген кодирует изоформу 2 кальциевой аденозинтрифосфатазы саркоплазматического и эндоплазматического ретикулума (SERCA2) — фермент, обеспечивающий транспорт ионов кальция из цитозоля в просвет эндоплазматического ретикулума. Нарушение функции кальциевого насоса приводит к дисрегуляции внутриклеточного кальциевого обмена, что вызывает нарушение процессов кератинизации и ослабление межклеточных связей эпидермальных клеток[3][5].
Наследование заболевания происходит по аутосомно-доминантному типу с высокой пенетрантностью и вариабельной экспрессией. Клиническая выраженность болезни может значительно различаться даже у членов одной семьи, несущих идентичную мутацию[1]. У части пациентов болезнь возникает спорадически вследствие постзиготических мутаций de novo. Описано более 350 различных мутаций ATP2A2, затрагивающих различные функциональные домены белка[3][6].
Провоцирующими факторами, способствующими манифестации и обострению заболевания, являются инсоляция, перегревание, высокая влажность, механическое трение, стресс, бактериальные инфекции, а также приём некоторых лекарственных средств, включая соли лития и системные ретиноиды[1].
Патогенез
Патогенез болезни Дарье — Уайта связан с нарушением кальциевого гомеостаза в эпидермальных клетках вследствие дефекта фермента SERCA2. Снижение концентрации кальция в эндоплазматическом ретикулуме приводит к нарушению синтеза, процессинга и сборки белков межклеточных контактов — десмосом и плотных соединений. Это вызывает ослабление межклеточной адгезии кератиноцитов, что морфологически проявляется акантолизом. Дефицит кальция активирует клеточный стресс-ответ, сопровождающийся развитием апоптоза и дискератоза — патологического ороговения отдельных клеток[5][6].
Кроме эпидермальных нарушений, при болезни Дарье — Уайта выявляют также иммунные механизмы в патогенезе заболевания. В очагах поражения обнаруживается лимфоцитарный инфильтрат, преимущественно представленный CD4±Т-лимфоцитами, с повышенной экспрессией цитокинов и активацией Т-хелпер-17-клеток. Отмечается снижение числа клеток Лангерганса и дермальных дендритных клеток, что может способствовать хронизации воспаления и дисбиозу кожного микробиома. Отмечается нарушение функции В-клеток, что может объяснять повышенную восприимчивость пациентов к инфекциям. Комбинация эпидермальных и иммунных нарушений формирует комплексное воспалительное состояние, лежащее в основе акантолиза, дискератоза и хронического течения болезни[7].
Эпидемиология
Болезнь Дарье — Уайта относится к редким наследственным дерматозам. Распространённость заболевания от 1 случая на 30 000 до 1 случая на 100 000 человек. Заболевание встречается во всех этнических группах и не имеет выраженных гендерных различий, хотя в отдельных выборках отмечается несколько более частое поражение мужчин[5]. Начало болезни обычно приходится на детский или юношеский возраст, преимущественно между 6 и 20 годами, с пиком манифестации в период полового созревания. Однако описаны случаи дебюта заболевания как в раннем детстве, так и в пожилом возрасте. Зафиксированы также врождённые формы болезни у детей с отягощённым семейным анамнезом, при которых поражение прослеживалось на протяжении трёх поколений[1][3].
Диагностика
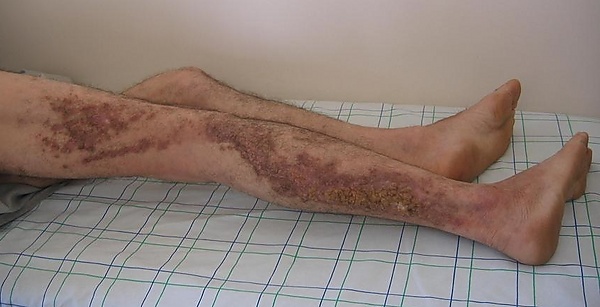
Болезнь Дарье — Уайта чаще поражает участки кожи, где расположено много сальных желёз: лицо (лоб, носогубные складки), волосистую часть головы, уши и участки вокруг них, шею, грудь и спину. Часто высыпания появляются в естественных складках — подмышечных, паховых и под грудью. Сыпь представлена множественными плотными гиперкератотическими папулами бледно-розового, бежевого или желтовато-коричневого оттенка с жирным блеском диаметром 2-4 мм, склонными к слиянию в бляшки и папилломатозу. Постепенно элементы покрываются грязно-коричневыми корками, при снятии которых определяется сухая или влажная поверхность с центральным углублением. Высыпания располагаются симметрично. На туловище элементы образуют крупные участки поражения, а в местах трения и повышенной влажности — мацерированные гипертрофические вегетации с неприятным запахом. Возможны трещины, эрозии и присоединение вторичной инфекции. Пациенты жалуются на зуд, жжение и болезненность[1][3].
При поражении ладоней и стоп наблюдаются множественные уплощённые папулы или мелкие углубления, кожа становится плотной и грубой. На тыле кистей и стоп папулы нередко напоминают плоские бородавки. На тыльной поверхности кистей и стоп элементы сыпи нередко напоминают плоские бородавки[3][6]. Характерны изменения ногтей: на пластинках видны продольные белые и красные полосы, продольные трещины с V-образным дефектом свободного края, повышенная хрупкость, подногтевой гиперкератоз, онихогрифоз[1][5].
У части больных поражаются слизистые оболочки рта и половых органов. На них появляются плотные розовые или коричневые папулы диаметром 1-2 мм с белесоватым налётом и небольшим вдавлением в центре. Они могут располагаться группами, образуя рисунок в виде «булыжной мостовой» или сетки, и склонны к слиянию в бляшки. На языке возможна неравномерная гиперплазия сосочков. Отмечаются проявления со стороны слюнных желёз (камни в слюнных протоках, перидуктальный фиброз, сиаладенит) и офтальмологические изменения (кератоз конъюнктивы, отслойка сетчатки, периферические помутнения роговицы, светобоязнь). В отдельных случаях встречаются геморрагические и лейкодермические пятна, кератоз кожи кистей и стоп. Отдельные случаи болезни проявляются ограниченными участками высыпаний или линейным расположением элементов по линиям Блашко, что связано с генетическим мозаицизмом[1][3][5].
Основным методом подтверждения диагноза болезни Дарье — Уайта является гистологическое исследование биопсийного материала кожи. Выявляются два ключевых признака: акантолиз (утрата межклеточных связей между кератиноцитами) и дискератоз (преждевременное ороговение клеток). Для заболевания характерно образование надбазальных щелей, в которые выступают сосочки дермы, покрытые единичным слоем клеток базального слоя, формируя ворсинчатые структуры. Над очагом поражения нередко обнаруживается массивная кератиновая пробка с очагами паракератоза. В эпидермисе выявляются два типа дискератотических клеток — «круглые тельца» и «зерна». «Круглые тельца» располагаются преимущественно в шиповатом и зернистом слоях, имеют плотное ядро с выраженным перинуклеарным просветлением и ярко-эозинофильной цитоплазмой. «Зёрна» локализуются в роговом слое и представлены овальными клетками с удлинёнными ядрами и обильными кератогиалиновыми гранулами. В эпидермисе часто отмечаются гиперкератоз, акантоз и папилломатоз, а в дерме — умеренный лимфогистиоцитарный инфильтрат. Изменения на слизистых оболочках аналогичны изменениям на коже[1][3].
Электронно-микроскопическое исследование выявляет разрушение тонофиламентно-десмосомных комплексов, утрату десмосомных связей и нарушение процессов кератинизации, что подтверждает роль дефекта межклеточной адгезии в патогенезе болезни[1].
Для уточнения диагноза в сложных случаях проводится молекулярно-генетическое исследование с секвенированием гена ATP2A2, кодирующего кальциевую АТФ-азу SERCA2. Выявление патогенной мутации подтверждает диагноз и позволяет провести генетическое консультирование[6][7].
Инструментальные методы используются преимущественно для оценки возможных сопутствующих изменений со стороны других органов и систем при необходимости. В обследование могут входить электрокардиография, эхокардиография, электроэнцефалография, онихоскопия, а также стоматологический и офтальмологический осмотр. В отдельных случаях проводится дерматоскопия поражённых участков кожи для уточнения структуры высыпаний и динамического наблюдения за их изменениями[7][8].
Дифференциальная диагностика
Дифференциальная диагностика проводится со следующими заболеваниями[1][5][6]:
- себорейный дерматит;
- красный плоский лишай;
- чёрный акантоз;
- сливной ретикулярный папилломатоз Гужеро — Карто;
- линейный лишай;
- линейная кожная форма красной волчанки;
- линейный веррукозный эпидермальный невус;
- линейный порокератоз;
- аллергический контактный дерматит;
- IgA-зависимая пузырчатка;
- эритематозная пузырчатка;
- листовидная пузырчатка;
- субкорнеальный пустулёз Снеддона — Уилкинсона;
- семейная доброкачественная пузырчатка Гужеро-Хейли-Хейли;
- акрокератоз бородавчатый Гопфа;
- транзиторный акантолитический дерматоз Гровера[9];
- фолликулярный кератоз Морроу — Брука;
- верруциформная эпидермодисплазия Левандовского — Лютца;
- стойкий лентикулярный гиперкератоз Флегеля.
Осложнения
К частым осложнениям болезни Дарье относятся вторичные бактериальные и вирусные инфекции кожи. Наиболее часто выявляются поражения, вызванные золотистым стафилококком, вирусом простого герпеса, вирусом папилломы человека и поксвирусами[5]. Герпетическая инфекция в отдельных случаях приводит к развитию генерализованной формы, представляющей угрозу для жизни. У больных описана повышенная частота нейропсихиатрических нарушений — эпилепсии, когнитивных расстройств, шизофрении, аффективных нарушений и биполярного расстройства, что связывают с мутацией гена ATP2A2, участвующего в регуляции кальциевого гомеостаза в нейронах. Отмечены также случаи сердечной недостаточности, протекающей без повышения риска инфаркта миокарда и аритмий, но развивающейся в более раннем возрасте, преимущественно у женщин. Дополнительно описаны ассоциации болезни Дарье с сахарным диабетом 1 и 2 типов, нарушениями функции почек (в том числе поликистозом), а также с повышенным риском развития опухолей кожи — базальноклеточного, плоскоклеточного рака и меланомы[6].
Лечение
Полное излечение болезни Дарье — Уайта невозможно, но рациональная терапия способствует уменьшению кожных проявлений и поддержанию ремиссии. Лечение направлено на снижение выраженности гиперкератоза, воспаления, профилактику вторичных инфекций и устранение факторов, способствующих обострению[5].
В основу наружного лечения входят местные ретиноиды (адапален, тазаротен, третиноин), регулирующие процессы дифференцировки кератиноцитов и уменьшающие ороговение. При воспалительных проявлениях и зуде назначаются глюкокортикоиды средней активности. На чувствительных участках кожи предпочтительно использование ингибиторов кальциневрина (такролимус, пимекролимус). Эти средства уменьшают воспаление и риск раздражения[1][3].
Для профилактики вторичного инфицирования применяются антисептики, а при присоединении бактериальной или грибковой флоры — комбинированные препараты с антибиотиками и антимикотиками. Умеренный эффект наблюдается при использовании 5-фторурацила, аналогов витамина D3 (кальципотриол, такальцитол) и геля диклофенака натрия 3 %, подавляющего активность циклооксигеназы-2 и способствующего повышению экспрессии белка SERCA2. Увлажняющие кремы и эмоленты с молочной кислотой или мочевиной уменьшают сухость и шелушение кожи[1][6].
При распространённых формах заболевания наибольшую эффективность демонстрируют системные ретиноиды — ацитретин, изотретиноин, этретинат и алитретиноин. Они нормализуют процесс ороговения и снижают продукцию кожного сала. Улучшение состояния отмечается у большинства пациентов, однако длительный приём этих препаратов требует контроля функции печени и липидного обмена, а также строгих мер контрацепции в связи с их тератогенным действием. Изотретиноин и алитретиноин предпочтительны у женщин репродуктивного возраста благодаря более короткому периоду полувыведения и меньшему риску отдалённых эффектов. В отдельных случаях возможно назначение короткого курса системных глюкокортикоидов, доксициклина или циклоспорина при выраженном воспалении[1][3][6].
При ограниченных и устойчивых очагах применяются методы абляции — дермабразия, лазерное воздействие углекислотным лазером, позволяющие удалить гиперкератотические образования и уменьшить воспалительные изменения. Возможно проведение фотодинамической терапии с 5-аминолевулиновой кислотой, иногда в сочетании с ретиноидами[1][6].
При гипертрофических формах заболевания, особенно в зонах трения и мацерации, возможно хирургическое иссечение поражённых участков кожи[1][6].
Прогноз
Болезнь Дарье — Уайта характеризуется хроническим рецидивирующим течением и может сохраняться на протяжении всей жизни. У части пациентов наблюдается постепенное ослабление клинических проявлений с возрастом, у других — сохраняется тенденция к прогрессированию. Полного выздоровления не происходит, однако при соблюдении лечебных рекомендаций и устранении провоцирующих факторов возможно достижение стойкой ремиссии и частичный контроль заболевания[1][5]. Обострения чаще всего провоцируются инсоляцией, перегреванием, повышенной влажностью, трением одежды, инфекционными заболеваниями, а также приёмом некоторых лекарственных средств, включая соли лития и высокие дозы системных ретиноидов. Общее состояние больных обычно остаётся удовлетворительным, однако стойкие кожные изменения и косметические дефекты могут приводить к выраженному психоэмоциональному дискомфорту, депрессии и социальной дезадаптации[6][9][10].
Продолжительность жизни при болезни Дарье соответствует средней по популяции[3].
Диспансерное наблюдение
Наблюдение у врача-дерматовенеролога.
Профилактика
Профилактические меры при болезни Дарье — Уайта направлены на предотвращение обострений и снижение выраженности кожных проявлений. Основное значение имеют устранение провоцирующих факторов и коррекция образа жизни. Пациентам рекомендуется избегать воздействия ультрафиолетового излучения, перегревания и повышенной влажности. Следует носить свободную одежду из натуральных тканей, исключать длительное трение и давление на кожу. Для защиты от солнечного излучения показано регулярное применение солнцезащитных средств с высоким солнцезащитным фактором. Необходимо соблюдать гигиену кожи и избегать травмирования поражённых участков, ограничить использование раздражающих косметических и моющих средств[5][6].
Ввиду аутосомно-доминантного типа наследования пациентам рекомендуется медико-генетическое консультирование для оценки риска передачи заболевания потомству[5].
Примечание
Литература
- Жукова О. В., Шарапова Е. Н., Круглова Л. С., Финешина Е. И. Дискератоз фолликулярный: этиология, патогенез, клинические формы, гистологическая картина и основные принципы лечения // Клиническая дерматология и венерология. — 2014. — Т. 12, № 6. — С. 21—25.
- Адаскевич В. П. Фолликулярный дискератоз Дарье // Consilium Medicum. — 2022. — Т. 24, № 8. — С. 497—503.