Демиелинизирующие заболевания
Демиелинизи́рующие заболева́ния — болезни нервной системы, характеризующиеся разрушением миелиновых оболочек нервных волокон. Эти заболевания могут иметь аутоиммунное, инфекционное, ишемическое или токсическое происхождение: аутоиммунная агрессия против белков миелиновой оболочки или клеток, синтезирующих миелин, отравление этанолом, наперстянкой, фосфорорганическими соединениями[1], побочные эффекты химиотерапии[2], нейролептиков[3], вирусные инфекции, радиационные поражения, ишемия головного мозга[2], дефицит цианокобаламина и другие причины[4]. Обычно демиелинизирующие заболевания начинаются постепенно, прогрессируют в течение нескольких дней или недель, проявляясь парезами, атаксией туловища или конечностей, судорогами, ухудшением зрения, нарушением цветоощущения, болью в глазу, лихорадкой, недомоганием, головной болью или диспепсией[5]. Для лечения используют иммуноглобулин человека нормальный, глюкокортикоиды, интерфероны бета-1а, моноклональные антитела и другие препараты, плазмаферез[6][7]. Прогноз зависит от заболевания[5][8].
Что важно знать
Классификация
- Воспалительные демиелинизирующие заболевания:
- рассеянный склероз:
- опухолеподобное демиелинизирующее поражение;
- оптикомиелит;
- острый рассеянный энцефаломиелит;
- поперечный миелит;
- заболевания, связанные с антителами к миелин-олигодендроцитарному гликопротеину;
- острый геморрагический лейкоэнцефалит;
- стволовой энцефалит;
- церебральный васкулит[9][2].
- Инфекционные демиелинизирующие заболевания:
- прогрессирующая мультифокальная лейкоэнцефалопатия;
- ВИЧ-ассоциированная энцефалопатия;
- подострый склерозирующий панэнцефалит.
- Токсическая или метаболическая демиелинизация:
- центральная демиелинизация мозолистого тела;
- энцефалопатия Вернике;
- синдром осмотической демиелинизации;
- печёночная энцефалопатия.
- Заболевания белого вещества головного мозга, связанные с лучевой и химиотерапией:
- радиационное поражение и некроз;
- нейротоксичность, связанная с химиотерапией;
- Сосудистые заболевания белого вещества:
Этиология
Причины: аутоиммунная агрессия против аквапорина 4, гликопротеина миелина[2], нейрофасцина, контактина 1, контактин-ассоциированного белка 1[6], токсины (этанол, наперстянка, химиотерапевтические препараты[2], нейролептики[3], фосфорорганические соединения[1]), вирусы (ВИЧ, паповавирус[2], герпеса, кори, краснухи, паротита, гриппа[9], SARS-CoV-2, вакцинация[8]), радиация, ишемия головного мозга[2], дефицит цианокобаламина[4].
Факторы риска развития рассеянного склероза: отягощённая наследственность, проживание в северных или южных широтах[9]. Проживание вблизи экватора повышает риск развития оптикомиелита[11], старческий возраст — риск ишемических поражений[2]. Риск развития заболеваний, связанных с антителами к миелин-олигодендроцитарному гликопротеину выше в детском и молодом возрасте[11].
Патогенез
Механизм демиелинизации обусловлен повреждением миелиновой оболочки или клеток, синтезирующих миелин. Основное звено патогенеза отличается в зависимости от болезни (аутоиммунное воспаление, вирусное повреждение, метаболические нарушения, гипоксия и ишемия, местное сдавление нервных волокон)[12]. Например, при оптикомиелите патогенез связывают с воспалительной реакцией после повреждения гематоэнцефалического барьера; при заболеваниях, связанных с антителами к миелин-олигодендроцитарному гликопротеину, — с разрушением миелина специфическими антителами; при рассеянном склерозе — с повреждением гематоэнцефалического барьера, гибелью олигодендроцитов и дегенерацией миелиновой оболочки[8].
Миелин накапливается во внеклеточном пространстве. В патологический очаг мигрирует микроглия, которая снижает выраженность воспаления. Астроциты поглощают обломки миелина и изолируют активные очаги, превращаясь в гигантские астроциты. Они запускают дифференцировку предшественников олигодендроцитов в миелинизирующие олигодендроциты. Однако последние обеспечивают лишь частичную регенерацию. Другую часть потерянного миелина замещает рубцовая ткань. В хронических очагах отложения остатков миелиновой оболочки могут снижать нейронную пластичность. Может нарушаться структура миелина и миелиновых оболочек[8]. Проходя по демиелинизированным волокнам, нервные импульсы рассеиваются, что проявляется пирамидной недостаточностью, сенсорными, вегетативными и мозжечковыми расстройствами[11].
Эпидемиология
- рассеянного склероза в мире — 33 случая на 100 тыс. человек[7]; болезнь обычно манифестирует в возрасте 18—45 лет; чаще болеют женщины[9]; детские случаи составляют 10 %[5];
- заболеваний, связанных с антителами к миелин-олигодендроцитарному гликопротеину, в мире — 0,16—1,4 на 100 тыс. человек[11];
- изолированного церебрального васкулита в мире — 2—3 случая на 100 тыс. человек; болезнь встречается у мужчин и женщин молодого и среднего возраста[9];
- оптикомиелита среди европейцев — 0,3—0,4 случая на 100 тыс. человек[9], среди всех случаев 2—5 % приходится на детей; медианный возраст начала заболевания у детей 10—14 лет; чаще болеют девочки[5];
- хронической воспалительной демиелинизирующей полинейропатии в мире — 1—9 на 100 тыс. человек, в России — 1—3 на 100 тыс. человек; средний возраст дебюта 50 лет; соотношение мужчин и женщин 2:1[6];
- рассеянным склерозом среди детей в мире — 0,87 случая на 100 тыс. человек в год[5];
- острым рассеянным энцефаломиелитом в мире — 0,8 случая на 100 тыс. человек в год[2];
- поперечным миелитом — 1—5 случаев на 1 млн человек в год (30 % случаев приходится на детей); мужчины и женщины болеют одинаково часто[9];
- острым диссеминированным энцефаломиелитом — 0,4—0,8 случая на 100 тыс. человек в год[9]; болезнь чаще встречается у детей допубертатного возраста (средний возраст 5—8 лет); у 50 % больных энцефаломиелит развивается через 1—3 недели после респираторной или кишечной инфекции[5].
Диагностика
Большинство воспалительных демиелинизирующих заболеваний начинаются постепенно, прогрессируют в течение нескольких дней или недель, проявляясь непрерывными симптомами. Редко встречается гиперострое течение, когда болезнь достигает максимальной тяжести за несколько часов. Такое течение может указывать на геморрагическую или ишемическую этиологию. Временные симптомы, длящиеся секунды, минуты или часы, нужно дифференцировать с пароксизмальными расстройствами (например, мигрень или эпилепсия). Среди неврологических нарушений часто встречаются парезы, атаксия туловища или конечностей, поражения зрительного нерва, судороги. Оптикомиелит проявляется снижением остроты зрения, нарушением цветоощущения, болью в глазу, усиливающейся при движении глаз, и дефектами поля зрения. Симптомы развиваются в течение нескольких дней. В ходе обследования выявляют десатурацию красного цвета, афферентный зрачковый дефект, отёк диска зрительного нерва. Продромальные симптомы острого рассеянного энцефаломиелита могут включать лихорадку, усталость, недомогание, головную боль и диспепсию[5].
Для стволового энцефалита Бикерстаффа (вид острой воспалительной демиелинизирующей полинейропатии) характерны сонливость, атаксия, офтальмоплегия, головокружение, головная боль, гиперрефлексия, слабость, паралич мышц лица, бульбарный синдром, рефлекс Бабинского, нарушение сознания[9].
Больные хронической воспалительной демиелинизирующей полинейропатией жалуются на слабость, онемение, снижение чувствительности в руках и ногах, нарушение походки, трудности при подъёме по лестнице и беге. Характерны симметричные вялые тетрапарезы, нарушения поверхностной и глубокой чувствительности по типу перчаток и носков, сенситивная атаксия, дрожание рук, снижение или выпадение сухожильных рефлексов[6].
Рассеянный склероз может проявляться невритом зрительного нерва, мозжечковой атаксией, поражением ствола головного мозга (офтальмоплегия, нистагм, повышенная чувствительность половины лица и другие), поражением спинного мозга (парезы, нарушение чувствительности, тазовые расстройства и другие), поражением больших полушарий головного мозга (снижение памяти и внимания, хроническая усталость, центральный гемипарез, депрессия, тревожность, эйфоричность и другие).
Выраженность симптомов оценивают по шкалам:
- Суммарная шкала оценки мышечной силы комитета медицинских исследований;
- Этиология и лечение воспалительной нейропатии;
- Шкала оценки степени невропатических нарушений;
- Шкала оценки инвалидизации пациентов с синдромом Гийена — Барре, хронической воспалительной демиелинизирующей полинейропатией и полинейропатией, ассоциированной с моноклональной гаммапатией неясного значения;
- Шкала статуса активности хронической воспалительной демиелинизирующей полиневропатии[6];
- Расширенная шкала статуса инвалидизации;
- Шкала баланса Берг;
- Тест функциональной независимости;
- Тест 9 колышков и отверстий;
- Тест для руки Френчай;
- Индекс мобильности Ривермид;
- Опросник оценки качества жизни SF-36[7].
Для оценки общего состояния пациентов и дифференциальной диагностики выполняют:
- клинический анализ крови;
- биохимический анализ крови (исследуют концентрации глюкозы, гликированного гемоглобина, цианокобаламина, витамин D, фолиевой кислоты, гомоцистеина, альбуминов, глобулинов, мочевины, креатинина, билирубина, C-реактивного белка, фибриногена, электролитов, гормонов щитовидной железы; активности аспартатаминотрансферазы и аланинаминотрансферазы в сыворотке крови;
- серологическое исследование крови — в сыворотке крови определяют концентрации:
- антинуклеарных антител, антител к цитоплазматическим антигенам SS-A(Ro) и SS-B (La), антител к двуспиральной ДНК, аквапорину 4 и миелин-олигодендроцитарному гликопротеину;
- антител к бледной трепонеме, вирусам иммунодефицита человека, гепатита C, Эпштейна — Барр, ветряной оспы, цитомегаловирусу;
- антигенов p24, вируса гепатита B;
- клинический анализ мочи;
- исследование моноклональности лёгких цепей иммуноглобулинов в крови и в моче методом иммунофиксации;
- анализ спинномозговой жидкости[6][7] — подсчёт клеток, определение белка, глюкозы, индекса иммуноглобулинов G и олигоклональных полос (обнаруживают плеоцитоз, мононуклеарные клетки, встречаются нейтрофилы)[11].
Выполняют:
- ультразвуковое исследование периферических нервов;
- электронейромиографию;
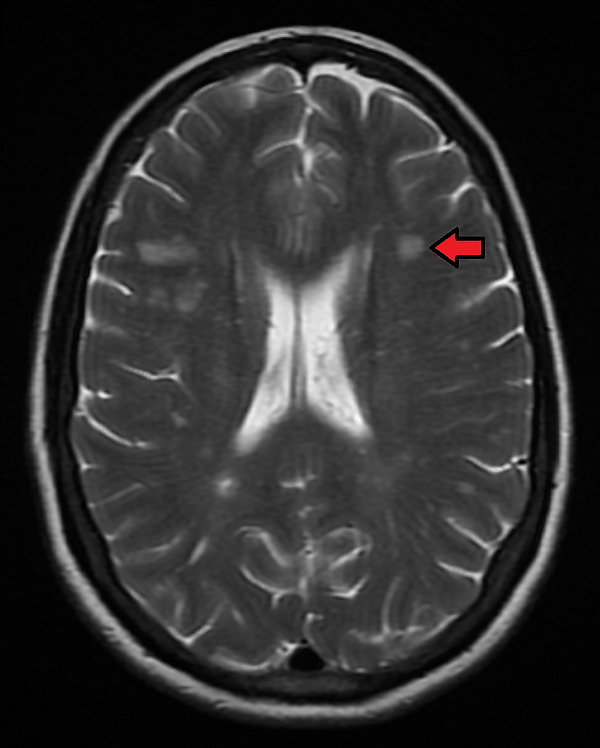
- компьютерную, магнитно-резонансную томографию головного мозга, спинного мозга и периферических нервов[6][7] — на начальных стадиях в половине случаев изменения на томограммах головного мозга не выявляются, на томограммах спинного мозга выявляются поражения более 3 грудных, поясничных сегментов или конус спинного мозга[11];
- оптическую когерентную томографию выполняют для оценки диска зрительного нерва — у детей с оптикомиелитом отёк зрительного нерва встречается до 75 %;
- визометрию — выявляют одно- или двухстороннее снижение остроты зрения (более половины детей в остром периоде имеют остроту зрения 0,1 или хуже)[5];
- периметрию — выявляют дефекты поля зрения;
- оценку цветоощущения — выявляют десатурацию красного цвета;
- исследование зрительных, моторных и соматосенсорных вызванных потенциалов[7][11].
Дифференциальная диагностика
Состояния, от которых необходимо дифференцировать:
- нейроинфекции (нейроборрелиоз, нейросифилис, вирусный и бактериальный энцефалит);
- воспалительные заболевания центральной нервной системы (саркоидоз, системная красная волчанка, синдром Бехчета);
- микроциркуляторные заболевания (гипертоническая энцефалопатия, диабетическая энцефалопатия, диабетическая полинейропатия, CADASIL, системный васкулит, антифосфолипидный синдром, незаращение овального отверстия);
- наследственные заболевания (наследственный спастический парапарез, спиноцеребеллярные дегенерации, лейкодистрофии);
- опухоли центральной нервной системы;
- аномалия Арнольда — Киари[9];
- мигрень;
- эпилепсия[5].
Осложнения
Могут развиться:
- стойкие неврологические дефициты;
- инвалидность;
- смерть[9].
Лечение
Для медикаментозного лечения используют иммуноглобулин человека нормальный, глюкокортикоиды, интерфероны бета-1а, моноклональные антитела, глатирамера ацетат, терифлуномид, диметилфумарат и другие препараты[6][7]. При неэффективности медикаментозного лечения рекомендуют плазмаферез[6][7].
Для улучшения двигательной функции и качества жизни в ходе реабилитации рекомендуют лечебную физкультуру, физиотерапию, психотерапию, применение ортезов, дополнительных опор, санаторно-курортное лечение[6][7].
Прогноз
Выживаемость при рассеянном склерозе Марбурга редко превышает несколько месяцев (есть случаи выживаемости в течение нескольких лет и возвращения к обычной жизни). Прогрессирующие фенотипы рассеянного склероза могут сопровождать молодых пациентов большую часть жизни, приводить к длительной инвалидности и когнитивным нарушениям[8]. Около половины нелеченых больных через 10 лет теряют трудоспособность, через 15 лет испытывают сложности в самостоятельном передвижении, через 20 лет — не могут обслуживать себя[7].
Значительная часть демиелинизирующих заболеваний у детей не требует постоянной иммунотерапии. На восстановление после острого рассеянного энцефаломиелита могут уйти месяцы, а симптомы могут возобновляться на фоне других болезней или недосыпания. В долгосрочной перспективе возможны снижение концентрации внимания, проблемы с исполнительными функциями, зрительно-моторной интеграцией и поведением. У детей с рассеянным склерозом наблюдается высокая частота рецидивов и большой объём поражений головного мозга. Зрение у детей с невритом зрительного нерва восстанавливается лучше, чем у взрослых[5].
Профилактика
Не разработана.
Примечания
Литература
- Алифирова В. М., Титова М. А., Мусина Н. Ф., Жукова И. А. Демиелинизирующие заболевания центральной нервной системы: учебное пособие. — Томск: Издательство СибГМУ, 2020. — 111 с.
- Brenton J. N. Pediatric Acquired Demyelinating Disorders // Continuum. — 2022-08. — Т. 28, № 4. — С. 1104–1130. — ISSN 1538-6899 1080-2371, 1538-6899. — doi:10.1212/con.0000000000001128.
- Chapter 13 Demyelinating Diseases of the CNS (Brain and Spine) // Diseases of the Brain, Head and Neck, Spine 2020–2023: Diagnostic Imaging [Internet]. / Hodler J., Kubik-Huch R. A., von Schulthess G. K., editors. — Cham (CH): Springer, 2020.
Ссылки
- Всероссийское общество неврологов, Общество специалистов по нервно-мышечным заболеваниям, Ассоциация реабилитологов России. Хроническая воспалительная демиелинизирующая полирадикулонейропатия : клинические рекомендации. Рубрикатор клинических рекомендаций. Министерство здравоохранения Российской Федерации (2024). Дата обращения: 29 марта 2026.
- Всероссийское общество неврологов, Национальное общество нейрорадиологов, Медицинская ассоциация врачей и центров рассеянного склероза и других нейроиммунологических заболеваний. Рассеянный склероз : клинические рекомендации. Рубрикатор клинических рекомендаций. Министерство здравоохранения Российской Федерации (2025). Дата обращения: 29 марта 2026.