Адренолейкодистрофия
Адренолейкодистрофи́я (АЛД; боле́знь Зи́мерлинга — Кре́йтцфельда, меланодерми́ческая лейкодистрофи́я, Х-сцепленная адренолейкодистрофия) — наследственное заболевание, передающееся по X-сцепленному рецессивному типу. Оно относится к группе пероксисомных болезней и характеризуется преимущественным поражением белого вещества нервной системы и коры надпочечников.Заболевание вызвано дефектами гена ABCD1, расположенного на Xq28, что приводит к недостаточности лигноцероил-КоА-лигазы и, возможно, других ферментов липидного обмена. В результате нарушается процесс β-окисления насыщенных длинноцепочечных жирных кислот (с длиной цепи 24-32 атома углерода) в пероксисомах. Это вызывает накопление этих кислот, а также эфиров холестерина в клетках нервной системы и коркового слоя надпочечников, что и лежит в основе патологических проявлений болезни[1].
Общие сведения
История
АЛД изначально описывалась как прогрессирующее заболевание белого вещества головного мозга, связанное с надпочечниковой недостаточностью у мальчиков младше 10 лет, и в 1950-х годах была известна как болезнь Шильдера. Позже появились сообщения о наследственной спастической параплегии, сочетающейся с надпочечниковой недостаточностью у взрослых. В 1970-х годах при электронной микроскопии надпочечников мальчиков, умерших от «болезни Шильдера», были обнаружены внутрицитоплазматические пластинчатые и липидные включения. Вскоре выяснилось, что эти включения состоят из холестерина, фосфолипидов и ганглиозидов, этерифицированных с очень длинноцепочечными жирными кислотами (ОДЦЖК), что стало ключевым диагностическим биомаркером[2].
Биохимической особенностью АЛД является патологическое накопление гексакозановой кислоты. Эти открытия позволили объединить болезнь Шильдера и наследственную спастическую параплегию с надпочечниковой недостаточностью в единый спектр метаболического расстройства, характеризующегося накоплением ОДЦЖК. В конце 1970-х и 1980-х годах клиническая классификация АЛД была уточнена. Группа Хьюго Мозера в Институте Кеннеди Кригера (Балтимор) внесла значительный вклад в изучение заболевания, описав его основные фенотипы.
Ген ABCD1, связанный с развитием АЛД, был идентифицирован в 1993 году методом позиционного клонирования[3].
Классификация
На основании клинических проявлений, возраста дебюта, скорости прогрессирования неврологических симптомов заболевание подразделяют на несколько основных форм:
- церебральные формы (детская; юношеская и взрослая);
- адреномиелонейропатия;
- изолированная надпочечниковая недостаточность;
- Х-сцепленная АЛД у гетерозиготных носительниц.
Этиология
АЛД связана с мутациями в гене ABCD1, расположенном в терминальном участке длинного плеча Х-хромосомы (локус Xq28). Его структура включает 10 экзонов, а общая длина составляет 19 000 пар нуклеотидов. Ген кодирует пероксисомный белок ALDP (Adrenoleukodystrophy Protein), который относится к семейству АТФ-зависимых трансмембранных транспортёров и состоит из 745 аминокислот. Идентифицировано более 2600 мутаций ABCD1, связанных с заменой нуклеотидов ДНК и потерей локусов[3].
Нарушение функции белка ALDP приводит к сбою в транспорте ОДЦЖК в пероксисомы. В норме эти кислоты (поступающие с пищей или синтезируемые в организме) должны расщепляться в пероксисомах. Однако при АЛД их накопление из-за отсутствия деградации становится ключевым звеном в развитии заболевания. Это основной патогенетический механизм, лежащий в основе болезни на молекулярном уровне[3].
Патогенез
Белок ALDP, который относится к семейству АТФ-связывающих кассетных транспортёров (ABC-транспортёров), в норме обеспечивает транспорт насыщенных жирных кислот в пероксисомы, где они должны подвергаться процессу β-окисления. При возникновении генетического дефекта происходит потеря функциональности активности белка, что коренным образом нарушает весь процесс метаболизма жирных кислот в организме[4].
Патогенетическая цепь событий начинается с нарушения транспорта жирных кислот в пероксисомы. Это приводит к двум принципиально важным нарушениям: во-первых, блокируется нормальное β-окисление жирных кислот, во-вторых, запускается процесс патологического удлинения их цепей. В результате образуются ОДЦЖК с длиной углеродной цепи С24-С30 и более, тогда как в норме преобладают жирные кислоты с длиной цепи С16—С20. Эти биохимические изменения становятся отправной точкой для развития патологического процесса[3].
Накопление ОДЦЖК происходит диффузно во всех тканях организма, однако наиболее выраженные патологические изменения наблюдаются в трёх ключевых системах: в нервной системе (с преимущественным поражением белого вещества), в коре надпочечников и в клетках Лейдига, расположенных в яичках. В нервной системе избыток ОДЦЖК запускает каскад последовательных патологических изменений. Во-первых, происходит дестабилизация и последующее разрушение миелиновых оболочек, что связано с изменением физико-химических свойств клеточных мембран. Во-вторых, в клетках формируются характерные ламеллярные цитоплазматические включения. В-третьих, активируется цитокиновый ответ, сопровождающийся массивным привлечением Т-лимфоцитов и макрофагов. В-четвёртых, происходит повреждение гематоэнцефалического барьера. Все эти процессы в конечном итоге приводят к развитию выраженного воспалительного демиелинизирующего процесса, который лежит в основе неврологической симптоматики заболевания[3].
Надпочечники: при макроскопическом исследовании поражённые надпочечники выглядят уменьшенными в размерах и атрофичными. Гистологическая картина характеризуется узловой гиперплазией, преимущественно затрагивающей пучковую и сетчатую зоны коры. В клетках обнаруживаются выраженные вакуоли и щелевидные пространства. Мозговое вещество надпочечников обычно остаётся интактным[5].
Патоморфологические изменения ЦНС включают симметричную демиелинизацию белого вещества, с типичным поражением мозолистого тела и затылочно-теменных областей. В тяжёлых случаях в патологический процесс вовлекается и спинной мозг. На клеточном уровне наблюдаются отёк и вакуолизация, вызванные инфильтрацией активированными воспалительными клетками — макрофагами и астроцитами. Эти изменения приводят к прогрессирующей потере миелиновых оболочек, гибели олигодендроцитов и дегенерации аксонов. При гистологическом исследовании в конечной стадии заболевания выявляются участки дистрофической минерализации[5].
Эпидемиология
АЛД преимущественно поражает лиц мужского пола. У мальчиков заболевание проявляется клинически, тогда как у девочек-носительниц мутации обычно протекают бессимптомно. По данным эпидемиологических исследований, распространённость данной патологии составляет примерно 1 случай на 17 тысяч новорождённых мужского пола[6].
Диагностика
Х-сцепленная АЛД подразделяется на три основных фенотипа[5]:
- Детская церебральная форма обычно проявляется в возрасте от 3 до 10 лет. Характерным признаком является регресс развития. Заболевание прогрессирует, приводя к тяжёлым неврологическим нарушениям, инвалидизации, коме и летальному исходу. У некоторых взрослых могут развиваться симптомы, аналогичные детской церебральной форме.
- Надпочечниковая недостаточность (болезнь Аддисона) характеризуется дисфункцией надпочечников при Х-сцепленной форме. Снижение выработки альдостерона и кортизола приводит к следующим проявлениям:
- гипонатриемия;
- повышенная утомляемость;
- артериальная гипотензия;
- обезвоживание;
- гипогликемия;
- общая слабость;
- гиперпигментация кожи.
- Адреномиелоневропатия представляет собой более лёгкий вариант течения Х-сцепленной формы. У мужчин заболевание обычно дебютирует в возрасте 20—30 лет, у женщин — в постменопаузальном периоде. Первые симптомы часто связаны с нарушением функции спинного мозга. Около 65 % женщин с этой формой проявляют симптомы заболевания к 65 годам. Большинство мужчин, доживающих до взрослого возраста, имеют именно эту форму адренолейкодистрофии.
Для адреномиелоневропатии характерно хроническое прогрессирующее поражение аксонов в чувствительных и двигательных путях спинного мозга, что приводит к[5]:
- прогрессирующей спастической параплегии;
- периферической нейропатии;
- нарушению функции сфинктеров мочевого пузыря и кишечника;
- сексуальной дисфункции;
- некоторых случаях отмечается надпочечниковая недостаточность. При вовлечении мозжечка развиваются нарушения походки, атаксия и неустойчивость. Отдельно выделяются неонатальную форму, которая может проявляться сразу после рождения, однако у некоторых младенцев отмечаются лишь лёгкие симптомы, что может приводить к задержке диагностики[5].
Для неонатальной формы характерны следующие симптомы[5]:
- судороги, мышечная гипотония и нарушения слуха;
- потеря зрения, катаракта и дисплазия зрительного нерва;
- желтуха и увеличение печени;
- задержка развития и лицевые дизморфии (гипертелоризм, уплощение средней части лица).
Биохимический анализ крови: характерно повышение концентрации ОДЦЖК, включая увеличение концентрации докозановой, тетракозановой и гексакозановой кислот, а также характерное изменение их соотношений[3].
Исследование культуры фибробластов: выявляет нарушения метаболизма жирных кислот и пероксисомные нарушения[3].
Молекулярно-генетический анализ: выявляются мутации гена ABCD1 методом секвенирования[3].
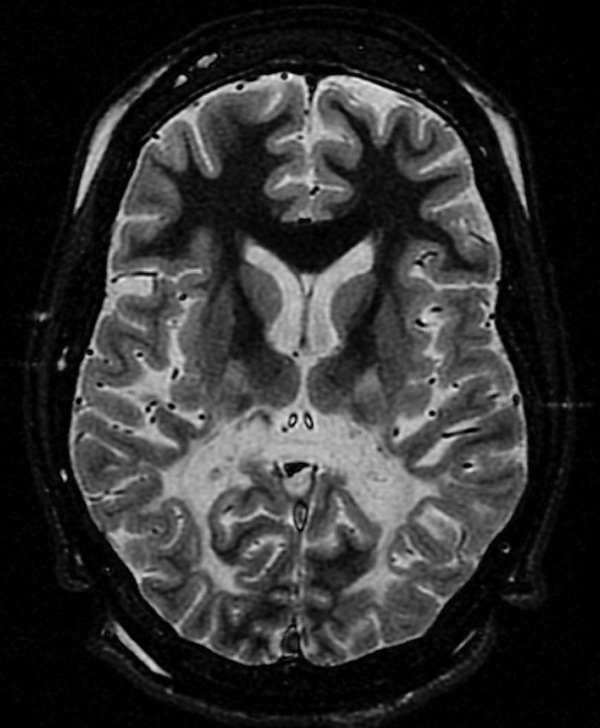
Магнитно-резонансная томография головного мозга: на начальных стадиях заболевания выявляются характерные изменения в белом веществе головного мозга. На томограммах в режиме Т2-взвешенного изображения определяется гиперинтенсивный сигнал в области валика мозолистого тела. На этой стадии контрастное усиление в поражённых участках отсутствует. По мере прогрессирования заболевания наблюдается симметричное поражение затылочных и теменно-затылочных отделов мозга с вовлечением прилежащего субкортикального белого вещества. Развивающийся воспалительный процесс в зонах демиелинизации приводит к нарушению целостности гематоэнцефалического барьера, что проявляется накоплением контрастного вещества при повторных исследованиях[3].
Дифференциальная диагностика
Дифференциальная диагностика АЛД проводится со следующими заболеваниями[4][5]:
- синдром Ангельмана;
- синдром Прадера — Вилли;
- синдром Цельвегера;
- болезнь Рефсума;
- ризомелическая точечная хондродисплазия 1-го типа;
- гипоксически-ишемическая энцефалопатия;
- миотоническая дистрофия;
- острый диссеминированный энцефаломиелит;
- рассеянный склероз;
- ретинопатия с лейкодистрофией;
- дефицит ацил-КоА-оксидазы;
- энцефалопатия из-за дефекта пероксисомного деления;
- лейкоэнцефалопатия с дистонией.
Лечение
Основной метод лечения церебральной формы адренолейкодистрофии — аллогенная трансплантация гемопоэтических клеток, которая проводится при наличии активного воспалительного процесса в мозге. Для пациентов без подходящего донора рассматривается экспериментальная генная терапия с использованием аутологичных стволовых клеток, модифицированных лентивирусным вектором. Возможно применение симптоматической терапии: прегабалин или габапентин для уменьшения нейропатической боли, баклофен для снижения спастичности. Надпочечниковая недостаточность требует пожизненной заместительной терапии глюкокортикоидами, при необходимости добавляются минералокортикоиды. При гипогонадизме назначается заместительная терапия тестостероном. Диетическая терапия маслом Лоренцо может снижать уровень ОДЦЖК, но её клиническая эффективность не доказана[7].
Прогноз
Прогноз при неонатальной АЛД и большинстве форм Х-сцепленной АЛД остаётся неблагоприятным. Однако пациенты с адреномиелоневропатией могут доживать до 65 лет и старше, хотя обычно с существенными функциональными нарушениями[5].
Диспансерное наблюдение
Для мальчиков в возрасте от 3 до 12 лет с подтверждённым диагнозом АЛД, но без признаков поражения нервной системы, рекомендуется проведение магнитно-резонансной томографии головного мозга с контрастным усилением каждые 6 месяцев.
У пациентов старше 12 лет риск развития церебральной формы АЛД снижается, однако сохраняется вероятность поражения головного мозга. Поэтому магнитно-резонансную томографию с контрастом следует проводить при первых клинических признаках неврологического дефицита.
Для пациентов с взрослыми формами АЛД, включая адреномиелонейропатию, рекомендуется следующий алгоритм наблюдения:
- Неврологический осмотр должен проводиться дважды в год с обязательной коррекцией симптоматической терапии, направленной на: купирование спастического синдрома, уменьшение нейропатических болевых ощущений, коррекцию других доминирующих неврологических нарушений.
- Обязательными являются консультации: специалиста по лечебной физкультуре, физиотерапевта, уролога (при развитии дисфункции тазовых органов).
- Нейровизуализационный мониторинг: ежегодное проведение магнитно-резонансной томографии головного мозга (в связи с сохраняющимся риском церебрального вовлечения).
Профилактика
В целях профилактики возможно проведение пренатальной диагностики АЛД с использованием как биохимических (определение уровня ОДЦЖК в плазме крови), так и методов ДНК-анализа. Обследование рекомендовано для родственников по материнской линии.
Примечания
- ↑ Чумак С. А., Песочина Э. А., Озерова Л. С., Печерский Б. В. О семейной адренолейкодистрофии // Проблемы Эндокринологии : журнальная статья. — 2001. — Т. 47, № 3. — С. 29—33. — doi:10.14341/probl11527.
- ↑ Kemp, S.; Huffnagel, I.C.; Linthorst, G.E.; Wanders, R.J.; Engelen, M. Adrenoleukodystrophy – neuroendocrine pathogenesis and redefinition of natural history (англ.) // Nature Reviews Endocrinology : статья. — 2016. — 17 июнь (vol. 12, no. 10). — P. 606—615. — ISSN 1759-5037 1759-5029, 1759-5037. — doi:10.1038/nrendo.2016.90.
- ↑ 1 2 3 4 5 6 7 8 9 Еремина Е. Р. Х-сцепленная адренолейкодистрофия: некоторые сведения о заболевании // Вестник Бурятского государственного университета. Медицина и фармация : статья. — 2015. — № 12.
- ↑ 1 2 Raymond G.V., Moser A.B., Fatemi A. X-Linked Adrenoleukodystrophy. — Seattle (WA): University of Washington, Seattle, 1993—2025. — (GeneReviews® [Internet]).
- ↑ 1 2 3 4 5 6 7 8 Alsaleem M., Haq N., Saadeh L. Adrenoleukodystrophy. — Treasure Island (FL): StatPearls Publishing, 2025. — (StatPearls [Internet]).
- ↑ Гирш Я. В., Якимова К. А. Клинический случай Х-сцепленной адренолейкодистрофии у мальчика 9 лет // Бюллетень сибирской медицины : журнальная статья. — 2022. — Т. 21, № 1. — С. 197—202. — doi:10.20538/1682-0363-2022-1-197-202.
- ↑ Engelen M.; van Ballegoij W.J.C.; Mallack E.J. et al. International Recommendations for the Diagnosis and Management of Patients With Adrenoleukodystrophy: A Consensus-Based Approach (англ.) // Neurology : статья. — 2022. — 22 ноябрь (vol. 99, no. 21). — P. 940—951. — doi:10.1212/WNL.0000000000201374. — PMID 36175155.
Литература
- Ерёмина Елена Робертовна, Назаренко Людмила Павловна. Клинический случай Х-сцепленной адренолейкодистрофии // Байкальский медицинский журнал. — 2015. — № 4.
- Волкова Анна Ральфовна, Лискер Анна Владимировна, Остроухова Елена Николаевна, Семикова Галина Владимировна, Дыгун Ольга Дмитриевна, Мозгунова Валентина Сергеевна. Адренолейкодистрофия у больного с первичным гипокортицизмом // Эндокринология: Новости. Мнения. Обучение. — 2019. — № 1 (26). — doi:10.24411/2304-9529-2019-11007.
- Н. В. Худякова, И. Ю. Пчелин, А. Н. Шишкин, О. В. Соловьёв, В. В. Смирнов. Адренолейкодистрофия/адреномиелонейропатия и гиперактивный мочевой пузырь. Обзор литературы // Juvenis scientia. — 2023. — № 5. — doi:10.32415/jscientia_2023_9_5_20-30.
- Новиков П. В., Михайлова С. В., Захарова Е. Ю., Воинова В. Ю. Федеральные клинические рекомендации по диагностике и лечению Х-сцепленной адренолейкодистрофии. Май 2013 г. Министерство Здравоохранения Российский Федерации. 05.2013.