Острый вялый миелит
О́стрый вя́лый миели́т (ОВМ) — это заболевание, характеризующееся острым развитием вялого паралича одной или нескольких конечностей. Оно связано с избирательным поражением передних рогов спинного мозга, которое возникает на фоне предшествующей вирусной инфекции. Болезнь преимущественно встречается у детей. Симптомы появляются остро, после лихорадочного состояния. Характерны вялые парезы и параличи. При осутствии своевременного лечения ОВМ может приводить к дыхательной недостаточности и смерти[1].
Общие сведения
| Острый вялый миелит | |
|---|---|
| МКБ-11 | 1D02.Z |
| МКБ-10 | G04.82 |
| МКБ-10-КМ | G04.82 |
| MedlinePlus | 007743 |
| MeSH | C000629404 |
История
Широкую известность ОВМ получил после сообщений о крупных вспышках заболевания с симптомами, напоминающими полиомиелит. Первые такие случаи были зафиксированы у детей в Калифорнии в 2012 году, а затем в Колорадо в 2014 году. Особое внимание к болезни привлекла ситуация в США в 2014 году, когда на фоне масштабной вспышки вирусных заболеваний, вызванной энтеровирусом D68, было отмечено одновременное и территориально совпадающее увеличение числа случаев ОВМ. Это совпадение указало на возможную эпидемиологическую связь между вирусной инфекцией и развитием паралитического синдрома[1][2].
Классификация
Не разработана.
Этиология
Наиболее частой причиной развития ОВМ считаются энтеровирусы, в частности серотипы А-71 и D-68. К другим возможным патогенам, способным спровоцировать заболевание, относят вирус японского энцефалита, вирус лихорадки Западного Нила, риновирус, а также вирус Эпштейна—Барр[2].
Хотя в качестве возможных триггеров ОВМ также упоминались бактериальные инфекции, токсины, тяжёлые металлы, порфирины, стероиды, нервно-мышечные блокаторы и различные вакцины, эти случаи носят преимущественно единичный характер и, как правило, не подтверждены надёжными доказательствами или опубликованными исследованиями, что делает их менее вероятными причинами заболевания[3].
Патогенез
В развитии ОВМ ключевую роль играет аномальная активация иммунной системы в ответ на инфекцию, которая может усугубляться на фоне травмы или воспаления и приводить к поражению спинного мозга. Активированные иммунные клетки — цитотоксические Т-лимфоциты (CD4 и CD8), В-клетки, дендритные клетки, моноциты, макрофаги и нейтрофилы — мигрируют к очагу инфекции. Посредством выброса провоспалительных цитокинов, активных форм кислорода и литических ферментов эти клетки способны запускать процессы апоптоза или некроза инфицированных клеток, что приводит к тяжёлому повреждению нервной ткани[3].
Эпидемиология
Точная распространённость ОВМ в мире не определена. Заболевание преимущественно возникает у пациентов младше 21 года, с небольшим преобладанием среди лиц мужского пола. Заболеванию подвержены как люди без сопутствующих патологий, так и, реже, пациенты с иммунодефицитными состояниями и больные бронхиальной астмой. Не было выявлено связи с факторами окружающей среды, а также не установлена этническая или расовая предрасположенность к данному заболеванию[4].
На территории Российской Федерации наибольшее количество случаев заболевания было зарегистрировано в Москве (5 пациентов). По два случая выявлено в Московской и Белгородской областях, а также в Краснодарском крае. По одному случаю отмечено во Владимирской, Кировской, Пензенской, Липецкой, Тамбовской, Тульской и Калужской областях. Заболевание демонстрировало выраженную сезонность: все случаи были зафиксированы в период с июля по ноябрь в 2015, 2016 и 2019 годах[1].
Диагностика
В 90 % случаев ОВМ характерно предшествие общих клинических симптомов (озноб, лихорадка) и наличие в анамнезе респираторного заболевания, длившегося от нескольких дней до недель. За этим следует развитие ряда неврологических нарушений, включая выраженную мышечную слабость в конечностях, птоз, диплопию, дисфагию, диспноэ или даже дыхательную недостаточность. У большинства пациентов с ОВМ наблюдается внезапное и быстрое нарастание асимметричной мышечной слабости (парезов или параличей) в сочетании с потерей координации и равновесия. Параличи часто носят асимметричный характер и могут затрагивать любую комбинацию конечностей; у значительной доли пациентов (около 36 %) развивается тетрапарез (слабость всех четырёх конечностей). Характер мышечной слабости соответствует поражению нижних мотонейронов и включает гипорефлексию или арефлексию (снижение или отсутствие сухожильных рефлексов), гипотонию (снижение мышечного тонуса), а также последующую быструю атрофию мышц поражённых конечностей из-за повреждения передних рогов спинного мозга. Также могут присутствовать нарушения функций черепных нервов, мочевого пузыря и кишечника. Чувствительные расстройства возможны, но встречаются редко[3][4].
При физикальном осмотре у пациентов характерно выявляется асимметричная мышечная слабость в конечностях, более выраженная в верхних отделах, которая развивается в течение нескольких дней. Слабость преимущественно затрагивает проксимальные группы мышц. При поражении черепных нервов наиболее часто определяются симптомы поражения лицевого нерва, затем отводящего и глазодвигательного. Сухожильные рефлексы у большинства пациентов снижены или отсутствуют. Гипорефлексия или арефлексия отмечается у 80 % больных[5].
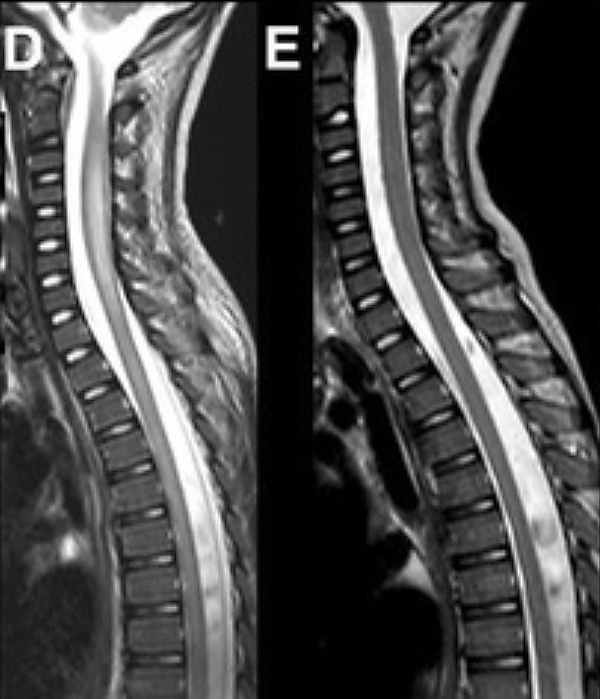
При проведении магнитно-резонансной томографии спинного мозга с контрастным усилением обычно выявляется обширное неконтрастируемое очаговое поражение в области передних рогов спинного мозга, которое проявляется повышением интенсивности сигнала на T2-взвешенных изображениях. Данное поражение часто распространяется на один или несколько позвоночных сегментов. У подавляющего большинства пациентов сигнальные изменения наблюдаются на всем протяжении спинного мозга. В острой фазе заболевания может также отмечаться перифокальный отёк[4].
Электронейромиография: отмечается снижение амплитуды и скорости проведения составного мышечного потенциала действия по двигательным волокнам, в то время как сенсорные нервные потенциалы действия, как правило, остаются сохранными[5].
Игольчатая электромиография показывает уменьшение количества и амплитуды потенциалов действия двигательных единиц, что соответствует повреждению двигательных нейронов в передних рогах спинного мозга[5].
Клинический анализ цереброспинальной жидкости: характерна картина плеоцитоза с увеличением числа клеток и преобладанием лимфоцитов, также повышение концентрации белка[5].
Полимеразная цепная реакция: возможно выявление энтеровируса в кале[5].
Дифференциальная диагностика
Существует ряд неврологических заболеваний, имеющих сходные с ОВМ черты, но отличающихся по своей патологической основе[3][4]:
- Рассеянный склероз и острый поперечный миелит: оба являются демиелинизирующими заболеваниями центральной нервной системы. Острый поперечный миелит, в частности, проявляется быстрым развитием слабости, нарушений чувствительности и дисфункцией мочевого пузыря или кишечника, часто как постинфекционное осложнение. Ключевое отличие от ОВМ — отсутствие активной демиелинизации при ОВМ. Данное состояние, в отличие от ОВМ, вызывается именно воспалительным иммуноопосредованным повреждением спинного мозга;
- Другие поражения спинного мозга: сирингомиелия, опухоли спинного мозга, спинальные инфаркты и состояния, вызывающие компрессионную миелопатию (кровоизлияния, опухоли, абсцессы), также могут имитировать картину ОВМ.
- Синдром Гийена — Барре (СГБ): при СГБ мышечная слабость в конечностях также часто возникает после вирусной инфекции. Однако, в отличие от ОВМ, при СГБ происходит демиелинизация периферических нервов на фоне острого воспаления. Для СГБ характерен восходящий паралич с сенсорными нарушениями, и он часто имеет благоприятный прогноз;
- Оптиконевромиелит (болезнь Девика) и острый рассеянный энцефаломиелит: Эти демиелинизирующие заболевания затрагивают головной и спинной мозг, и острый миелит может быть одним из их проявлений. Подобная демиелинизация не свойственна ОВМ;
- Энцефалит Бикерстаффа: это демиелинизирующее заболевание ствола головного мозга, имеющее инфекционную этиологию и аутоиммунный компонент. Описаны перекрёстные формы с СГБ у пациентов со слабостью в нижних конечностях;
- Периферическая нейропатия: при периферических нейропатиях отсутствует поражение самого спинного мозга, а патологический процесс локализуется в периферических нервах;
- Полиомиелит: вызывается высокоинфекционным энтеровирусом. Для паралитической формы характерны высокая лихорадка, миалгия, а затем быстрое (в течение 48 часов) развитие асимметричной вялой слабости, преимущественно в нижних конечностях, при сохранной чувствительности. Как и при ОВМ, в ликворе отмечается плеоцитоз и повышение белка;
- Ботулизм: редкое, жизнеугрожающее состояние, вызываемое токсином Clostridium botulinum. Характерен нисходящий паралич с ранним вовлечением черепных нервов (диплопия, птоз, дисфагия), последующим поражением дыхательной мускулатуры и выраженными вегетативными нарушениями, часто на фоне предшествующих желудочно-кишечных симптомов. Отличается от ОВМ паттерном развития и наличием дисавтономии.
Осложнения
Осложнения у пациентов, перенёсших ОВМ, могут развиваться следующие осложнения[4]:
- к неврологическим осложнениям относятся дыхательная недостаточность, требующая респираторной поддержки, нейропатическая боль и хронические запоры;
- к осложнениям со стороны опорно-двигательного аппарата относятся мышечная атрофия, контрактуры суставов, деформации грудной клетки, разница в длине конечностей, вывихи и подвывихи суставов, а также развитие сколиоза;
- среди психологических осложнений наиболее часто встречаются тревожные и депрессивные расстройства.
Лечение
Эффективного метода лечения ОВМ не существует. На практике применяются иммуномодулирующие методы, такие как внутривенное введение иммуноглобулина, плазмаферез или терапия глюкокортикостероидами. Потенциальная польза от этих методов неочевидна, и существует риск, что они могут усугубить активную инфекцию. Эффективность противовирусных препаратов также не доказана, поэтому их использование для терапии ОВМ не рекомендуется. Определённый оптимизм вызывает транспозиция нервов, которая в ряде случаев предотвращает мышечную атрофию у пациентов с ОВМ и может рассматриваться как перспективный метод лечения. Хотя эффективность большинства терапевтических подходов при ОВМ остаётся неясной, они могут препятствовать дальнейшему прогрессированию заболевания[3].
Прогноз
Прогноз при ОВМ сильно варьируется — от полного восстановления функций до летального исхода. Хотя некоторые пациенты демонстрируют значительное улучшение, у большинства наблюдаются стойкие и тяжёлые неврологические осложнения. Раннее начало интенсивной реабилитации может улучшить исходы, однако степень восстановления часто ограничена тяжестью первоначального повреждения нейронов. На прогноз влияют такие факторы, как тяжесть и скорость развития симптомов, конкретные области поражения спинного мозга, возраст пациента и его общее состояние здоровья[4].
Диспансерное наблюдение
Диспансерное наблюдение пациентов с ОВМ строится на принципах мультидисциплинарного подхода. Координацию наблюдения обычно осуществляет невролог, который проводит первичную диагностику, определяет тактику лечения и контролирует состояние пациента в отдалённом периоде. В состав специалистов, вовлечённых в процесс, входят инфекционист для выявления и контроля вирусной инфекции, физиотерапевт и эрготерапевт для проведения комплексной реабилитации и разработки программ по восстановлению двигательных функций, а также пульмонолог для пациентов с дыхательными нарушениями. При необходимости к наблюдению подключаются психолог или психиатр для оказания психологической поддержки пациенту и его семье, врач-реабилитолог для планирования восстановительного лечения и ортопед для коррекции ортопедических осложнений, таких как контрактуры или сколиоз. Непрерывность и преемственность диспансерного наблюдения обеспечивается тесным взаимодействием со специалистами первичного звена — участковым терапевтом или педиатром, которые контролируют общее состояние здоровья, профилактику сопутствующих заболеваний и организацию долгосрочного амбулаторного мониторинга[4].
Профилактика
Не разработана.
Примечания
- ↑ 1 2 3 Белялетдинова И .Х., Гмыль А. П., Еремеева Т. П. и др. Клинико-эпидемиологическая характеристика зарегистрированных в Российской Федерации в 2015–2019 гг. случаев острого вялого миелита у детей // Нервно-мышечные болезни. — 2023. — Т. 13, № 3. — С. 10—17. — doi:10.17650/2222-8721-2023-13-3-10-17.
- ↑ 1 2 Агранович О. Е., Комолкин И. А. Транспозиция нервов у детей с острыми вялыми миелитами для восстановления функции верхней конечности (обзор литературы) // Нервно-мышечные болезни. — 2024. — Т. 14, № 1. — С. 63—75. — doi:10.17650/2222-8721-2024-14-1-63-75.
- ↑ 1 2 3 4 5 Fang X., Huda R. Acute Flaccid Myelitis: Current Status and Diagnostic Challenges (англ.) // Journal of Clinical Neurology. — 2020. — Vol. 16, no. 3. — P. 376—382. — doi:10.3988/jcn.2020.16.3.376.
- ↑ 1 2 3 4 5 6 7 Yarovaya К., Rayi А. Acute Flaccid Myelitis (англ.). StatPearls (24 июля 2025). Дата обращения: 4 декабря 2025.
- ↑ 1 2 3 4 5 Dinov D., Donowitz J.R. Acute flaccid myelitis a review of the literature (англ.) // Frontiers in Neurology. — 2022. — Vol. 13. — P. 1034607. — doi:10.3389/fneur.2022.1034607.
Литература
- Dinov D., Donowitz J.R. Acute flaccid myelitis a review of the literature (англ.) // Frontiers in Neurology. — 2022. — Vol. 13. — P. 1034607. — doi:10.3389/fneur.2022.1034607.
- Fang X., Huda R. Acute Flaccid Myelitis: Current Status and Diagnostic Challenges (англ.) // Journal of Clinical Neurology. — 2020. — Vol. 16, no. 3. — P. 376—382. — doi:10.3988/jcn.2020.16.3.376.
- Агранович О.Е., Комолкин И.А. Транспозиция нервов у детей с острыми вялыми миелитами для восстановления функции верхней конечности (обзор литературы) // Нервно-мышечные болезни. — 2024. — Т. 14, № 1. — С. 63—75. — doi:10.17650/2222-8721-2024-14-1-63-75.
- Белялетдинова И. Х., Гмыль А. П., Еремеева Т. П. и др. Клинико-эпидемиологическая характеристика зарегистрированных в Российской Федерации в 2015–2019 гг. случаев острого вялого миелита у детей // Нервно-мышечные болезни. — 2023. — Т. 13, № 3. — С. 10—17. — doi:10.17650/2222-8721-2023-13-3-10-17.