Синдром Лея
Синдром Лея (СЛ; подострая некротизирующая энцефаломиопатия, болезнь Ли, болезнь Лея) — тяжёлое наследственное заболевание из группы митохондриальных болезней. Он характеризуется ранним началом и прогрессирующими неврологическими расстройствами, которые проявляются в виде двусторонних поражений одной или нескольких областей центральной нервной системы, таких как ствол мозга, зрительный бугор, подкорковые узлы, мозжечок или спинной мозг. Заболевание является генетически гетерогенным: его причиной служат мутации в генах, кодирующих белки энергетического обмена. К ним относятся белки комплексов I, II, III, IV и V дыхательной цепи митохондрий, участвующие в окислительном фосфорилировании и генерации АТФ, а также компоненты пируватдегидрогеназного комплекса. Специфичного лечения СЛ нет. Прогноз при СЛ, как правило, неблагоприятный[1].
Общие сведения
История
СЛ впервые описал в 1951 году британский невролог Арчибальд Дэнис Лей. Он представил клиническое наблюдение за пациентом, который умер в возрасте семи месяцев, имея с рождения такие симптомы, как сонливость, дыхательная недостаточность, слепота, глухота, двустороннее повышение мышечного тонуса и судороги. Описанное заболевание исследователь назвал инфантильной подострой некротической энцефалопатией[1].
Что касается генетических основ синдрома, то в 1989 году, был идентифицирован ген PDHA1, мутации в котором ассоциированы с X-сцепленной формой СЛ, а в 1998 году был картирован ген BCS1L, мутации в котором приводят к развитию формы болезни, связанной с недостаточностью комплекса III дыхательной цепи митохондрий[1].
Классификация
Синдром Лея является наиболее частой митохондриальной энцефалопатией детского возраста. Классификация основана на генетическом дефекте (мутации в митохондриальной или ядерной ДНК) и биохимическом дефиците (поражённый комплекс дыхательной цепи или пируватдегидрогеназы)[2].
Этиология
СЛ связан с патогенными мутациями в генах, кодирующих компоненты митохондриальной дыхательной цепи и пируватдегидрогеназного комплекса. Заболевание является генетически гетерогенным. К развитию болезни приводят мутации более чем в 85 различных генах, которые могут наследоваться по аутосомно-доминантному, аутосомно-рецессивному, X-сцепленному типу или через митохондриальную ДНК[3].
Патогенез
Патогенез СЛ представляет собой каскад биохимических и структурных нарушений, берущий своё начало в генетической поломке митохондриального энергообмена и заканчивающийся гибелью нейронов в специфических отделах центральной нервной системы. Основу патологического процесса составляет дефицит АТФ вследствие нарушения окислительного фосфорилирования. Мутации в генах, кодирующих белки дыхательной цепи митохондрий (комплексы I—V) или пируватдегидрогеназного комплекса, приводят к дефектам этих ферментных систем. В результате электрон-транспортная цепь работает неэффективно, окисление питательных веществ (глюкозы и жирных кислот) не доводится до конца, и резко снижается производство АТФ[3].
Энергетический кризис запускает несколько вторичных патологических механизмов. Во-первых, развивается лактат-ацидоз, поскольку накопление пирувата из-за блокировки его окисления приводит к его превращению в лактат, что закисляет внутреннюю среду. Во-вторых, нарушается баланс активных форм кислорода: сбой в работе дыхательной цепи вызывает утечку электронов и избыточное образование свободных радикалов, что приводит к окислительному стрессу, повреждающему клеточные структуры. В-третьих, дефицит АТФ нарушает все энергозависимые процессы, включая поддержание ионного баланса (необходимого для нервной проводимости), синтез нейромедиаторов, внутриклеточный транспорт и репаративные механизмы[4][5].
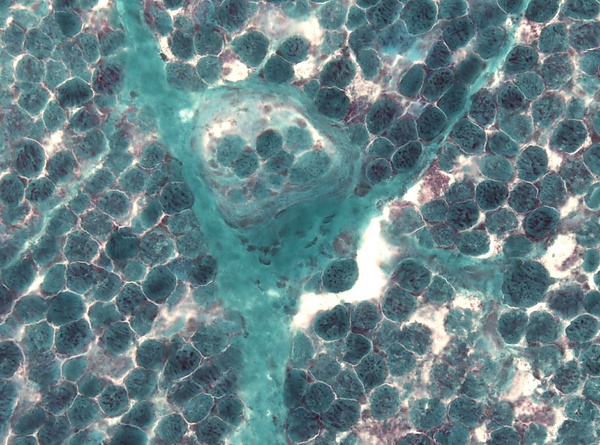
Для СЛ типично вовлечение ствола мозга и базальных ганглиев. Часто поражаются также таламус, мозжечок и спинной мозг. Внутри этих структур наиболее уязвимыми областями являются чёрная субстанция, скорлупа и зубчатое ядро мозжечка. Поражения серого вещества спинного мозга встречаются с частотой, сопоставимой с поражением базальных ганглиев. Хотя поражения преимущественно затрагивают серое вещество, у пациентов также могут наблюдаться дополнительные очаги в структурах белого вещества. Макроскопически СЛ определяется уникальной картиной некротического повреждения тканей или очагов в центральной нервной системе. Эти поражения видимы невооружённым глазом как участки изменения цвета, часто серо-коричневых или красновато-коричневых оттенков, причём красноватый оттенок отражает гипертрофию и пролиферацию сосудов. Некротические очаги являются очаговыми и распределены симметрично. Симметричность поражения является ключевым идентификатором синдрома. Очаги часто выглядят размягчёнными или даже с образованием полостей, что описывается как проявление дегенерации[5].
Гистологически поражения при СЛ характеризуются вакуолизацией нейропиля на фоне относительной сохранности нейронов, что сочетается с демиелинизацией, глиозом, а также пролиферацией и утолщением сосудов. Вакуолизация, или «разрыхление» пучков астроцитарных и нейрональных отростков в нейропиле, является светооптическим гистологическим признаком нейродегенерации, приводящим к образованию полостей (спонгиоз). Могут также наблюдаться области со значительной дегенерацией и потерей нейронов. Пролиферация капилляров и прекапилляров часто сопровождается гипертрофией сосудов, что отражает набухание эндотелиальных клеток вследствие увеличения ядер и цитоплазмы. Демиелинизация, ключевая характеристика поражений белого вещества, связана с потерей олигодендроцитов, ответственных за миелинизацию аксонов. Глиоз характеризуется пролиферацией и гипертрофией астроцитов, которые могут трансформироваться в фиброзную глиальную рубцовую ткань[5].
Эпидемиология
Распространённость СЛ зависит от типа наследования. Формы, вызванные мутациями в генах ядерной ДНК, встречаются примерно у 1 из 40 000 новорождённых. Формы, наследуемые по митохондриальному типу, встречается значительно реже, примерно у 1 из 100 000 до 1 из 140 000 новорождённых. Заболевание также имеет выраженную предрасположенность в определённых популяциях. Например, на Фарерских островах распространённость возрастает до 1 случая на 1700 новорождённых, а в регионе Лак-Сен-Жан в Квебеке (Канада) — примерно 1 из 2000 новорождённых[3].
Диагностика
Возраст дебюта заболевания приходится на период младенчества или раннего детства, однако в редких случаях он может возникать и у подростков, и у взрослых. Наиболее частым симптомом, встречающимся более чем у 50 % пациентов, является задержка развития или утрата уже приобретённых навыков. У детей с СЛ наблюдается задержка двигательного развития, прогрессирующее снижение когнитивных функций, дистония, атаксия и признаки дисфункции ствола мозга. Эпилептические приступы и дыхательная недостаточность встречаются примерно в 33 % и 34 % случаев соответственно. К другим клиническим проявлениям относятся мышечная слабость, повышенная утомляемость, гипотония, тремор, слабый сосательный рефлекс, птоз, нистагм и различные аномалии со стороны глаз. Часто наблюдается сердечная недостаточность на фоне гипертрофической кардиомиопатии или дилатационной кардиомиопатии и аритмии[3][6].
Неврологическая симптоматика при СЛ часто сопровождается системными проявлениями, затрагивающими другие органы и системы. К редким, но возможным признакам относятся дисморфические черты лица, а также эндокринные нарушения, такие как гипертрихоз и низкий рост. Со стороны желудочно-кишечного тракта у младенцев и детей с СЛ часто наблюдаются трудности с кормлением и синдром недостаточного питания, что связано с поражением центральной нервной системы, мышечной гипотонией и нарушением координации сосания и глотания. Также распространены гастроэзофагеальный рефлюкс, гастропарез и замедленное опорожнение желудка. Гепатомегалия или печёночная недостаточность, наблюдаются примерно у 10 % пациентов. Почечные аномалии относительно редки (около 5 % случаев) и могут проявляться в виде тубулопатии или гломерулокистозной болезни. Также описаны случаи сахарного диабета[6].
Магнитно-резонансная томография: характерными находками у пациентов с СЛ обычно являются двусторонние симметричные участки повышенного сигнала на Т2-взвешенных изображениях. Эти зоны поражения в первую очередь локализуются в специфических отделах мозга: базальных ганглиях (особенно в скорлупе) и различных структурах ствола мозга, таких как чёрная субстанция, красное ядро и продолговатый мозг. К другим возможным находкам относятся микроцефалия, расширение желудочков, интракраниальные псевдокисты и аномалии белого вещества. Поражения при СЛ обычно эволюционируют со временем, однако в некоторых сериях случаев описывалось частичное или даже полное обратное развитие очагов[6].
Электроэнцефалография: возможно выявление нерегулярной фоновой активности и фокальных эпилептических разрядов[6].
Игольчатая электромиография: возможно определение нерегулярной спонтанной активности[6].
Биохимический анализ крови: характерно повышение концентрации лактата и пирувата. В случаях с вовлечением скелетных мышц наблюдается повышение активности креатинкиназы[6].
Клинический анализ крови: в редких случаях может определяться анемия[6].
Молекулярно-генетический анализ методом секвенирования позволяет выявить мутацию, лежащую в основе заболевания[6].
Дифференциальная диагностика
Дифференциальная диагностика СЛ проводится со следующими заболеваниями[3][6]:
- неонатальная асфиксия;
- энцефалопатия Вернике;
- различные метаболические расстройства;
- токсически индуцированные поражения базальных ганглиев;
- синдром митохондриальной деплеции;
- дефекты митохондриальной трансляции;
- синдром MEGDEL.
Осложнения
Большинство осложнений при СЛ связаны с поражением центральной и периферической нервной системы. К ним относятся глухота, пигментный ретинит, задержка развития и дисфагия. Неврологический дефицит может распространяться на периферическую нервную систему, проявляясь полинейропатией и миопатией. Реже в патологический процесс вовлекаются другие органы и системы: у пациентов может развиться гипертрофическая кардиомиопатия и различные гормональные дисбалансы[3].
Прогноз
Прогноз при СЛ неблагоприятный. Средний возраст наступления смерти составляет около двух лет. Основной причиной летального исхода являются респираторные осложнения. Дыхательная и сердечная недостаточность становятся причиной смерти 50 % пациентов к трёхлетнему возрасту. Как и при других митохондриальных заболеваниях, средняя продолжительность жизни после постановки диагноза СЛ составляет около 90 дней. С факторами, связанными с низкой выживаемостью, относят начало заболевания в возрасте до 6 месяцев, синдром недостаточного питания и наличие очагов поражения в стволе мозга. Хотя дебют болезни во взрослом возрасте встречается редко, у таких пациентов заболевание протекает в менее тяжёлой форме[3].
Диспансерное наблюдение
Пациенты с СЛ нуждаются в диспансерном наблюдении невролога. Объём и частота контрольных обследований определяется индивидуально[3].
Профилактика
Специфическая профилактика СЛ не разработана. Однако, в современной медицинской практике зафиксирован уникальный случай превентивного подхода к СЛ, который заключался в рождении здорового ребёнка с использованием генетического материала трёх родителей. Специалисты из США и Великобритании провели процедуру, в ходе которой ядро яйцеклетки матери, имевшей мутацию в митохондриальной ДНК, ответственную за развитие СЛ, было перенесено в безъядерную яйцеклетку женщины-донора со здоровыми митохондриями. Полученную таким образом реконструированную яйцеклетку затем оплодотворили сперматозоидом отца[1].
Примечания
- ↑ 1 2 3 4 Гамисония А. М. Синдром Лея (рус.). Генокарта - генетическая энциклопедия. РуДжин (28 декабря 2020). Дата обращения: 29 января 2026.
- ↑ Лепесова М. М., Нукебаева Ж. М., Султамуратова Ф. Б. Синдром Лея (подострая некротизирующая энцефаломиелопатия). Сложный клинический случай // Наука о жизни и здоровье. — 2020. — № 4. — doi:10.24411/1995-5871-2020-10120.
- ↑ 1 2 3 4 5 6 7 8 Fecek С., Samanta D. Subacute Necrotizing Encephalomyelopathy (англ.). Statpearls (3 июля 2023). Дата обращения: 29 января 2026.
- ↑ Schubert Baldo M., Vilarinho L. Molecular basis of Leigh syndrome: a current look (англ.) // Orphanet Journal of Rare Diseases. — 2020. — Vol. 15. — P. 31. — doi:10.1186/s13023-020-1297-9.
- ↑ 1 2 3 Lake N. J., Bird M. J., Isohanni P., Paetau A. Leigh syndrome: neuropathology and pathogenesis (англ.) // Journal of Neuropathology and Experimental Neurology. — 2015. — June (vol. 74, no. 6). — P. 482—492. — doi:10.1097/NEN.0000000000000195.
- ↑ 1 2 3 4 5 6 7 8 9 Magro G., Laterza V., Tosto F. Leigh Syndrome: A Comprehensive Review of the Disease and Present and Future Treatments (англ.) // Biomedicines. — 2025. — 17 March (vol. 13, no. 3). — P. 733. — doi:10.3390/biomedicines13030733.
Литература
- Magro G., Laterza V., Tosto F. Leigh Syndrome: A Comprehensive Review of the Disease and Present and Future Treatments (англ.) // Biomedicines. — 2025. — 17 March (vol. 13, no. 3). — P. 733. — doi:10.3390/biomedicines13030733.
- Lake N. J., Bird M. J., Isohanni P., Paetau A. Leigh syndrome: neuropathology and pathogenesis (англ.) // Journal of Neuropathology and Experimental Neurology. — 2015. — June (vol. 74, no. 6). — P. 482—492. — doi:10.1097/NEN.0000000000000195.
- Лепесова М. М., Нукебаева Ж. М., Султамуратова Ф. Б. Синдром Лея (подострая некротизирующая энцефаломиелопатия). Сложный клинический случай // Наука о жизни и здоровье. — 2020. — № 4. — doi:10.24411/1995-5871-2020-10120.