Сотрясение мозга
Сотрясе́ние головно́го мо́зга (СГМ; также используется термин сотрясе́ние мо́зга) — наиболее лёгкая клиническая форма диффузного транзиторного повреждения мозга, в основе которого лежат метаболические, ионные, нейротрансмиттерные нарушения и нейровоспаление. СМ характеризуется отсутствием видимых изменений на компьютерной томографии[1].
Общие сведения
История
История научного изучения СМ берёт начало в конце XIX века, когда Джеймс Крайтон-Браун впервые описал динамические изменения в нервных клетках и предупредил об опасности повторных ударов, ведущих к изменениям личности. В 1893—1904 годах появились термины «травматическое слабоумие», и исследователи документально зафиксировали случаи психических расстройств даже после лёгких травм головы без потери сознания.
В 1916 году Фредерик Мотт выдвинул гипотезу о том, что повторные сотрясения создают в мозге уязвимые зоны, делая его восприимчивым к будущим повреждениям. Переломным моментом стали 1927—1928 годы, когда Харрисон Мартленд опубликовал классическое описание «punch drunk» (ныне известного как хроническая травматическая энцефалопатия) у боксёров, связав множественные микроскопические кровоизлияния с развитием паркинсонизма и прогрессирующего слабоумия, а его коллеги доказали, что структурные изменения мозга, а не только психологические факторы, являются реальной причиной психических нарушений. В 1943 году физик Холборн создал биомеханическую модель ускорения и замедления, объяснившую физику травмы и позволившую применять инженерные принципы для защиты.
В 1950-х годах Сабина Стрич описала диффузное аксональное повреждение, предположив, что симптомы сотрясения являются результатом растяжения нервных волокон, а другие исследователи подтвердили кумулятивный эффект даже лёгких подпороговых ударов. К 1975 году нейропсихологи Гронвалл и Райтсон с помощью психометрических тестов доказали накопление когнитивных нарушений при повторных сотрясениях[2].
Классификация
СМ относится к формам черепно-мозговой травмы[1].
Этиология
СМ возникает в результате прямого или непрямого воздействия силы. Черепно-мозговая травма ведёт к острой акселерационно-децелерационной травме головного мозга, что, в свою очередь, приводит к сотрясению. К наиболее распространённым причинам сотрясения мозга относятся дорожно-транспортные происшествия, падения, спортивные травмы и велосипедные аварии. К факторам риска можно отнести употребление алкоголя, физическое насилие и наличие сотрясения в анамнезе. Пациенты пожилого возраста и дети младше 4 лет также подвержены большему риску получения сотрясения. Черепно-мозговые травмы часто возникают в результате падений с велосипеда у подростков и воздействия взрывных устройств у военнослужащих. Среди спортсменов риск сотрясения наиболее высок у игроков в американский футбол, регби, хоккей и футбол соответственно. У девушек и молодых женщин риск наиболее высок в футболе и баскетболе[3].
Патогенез
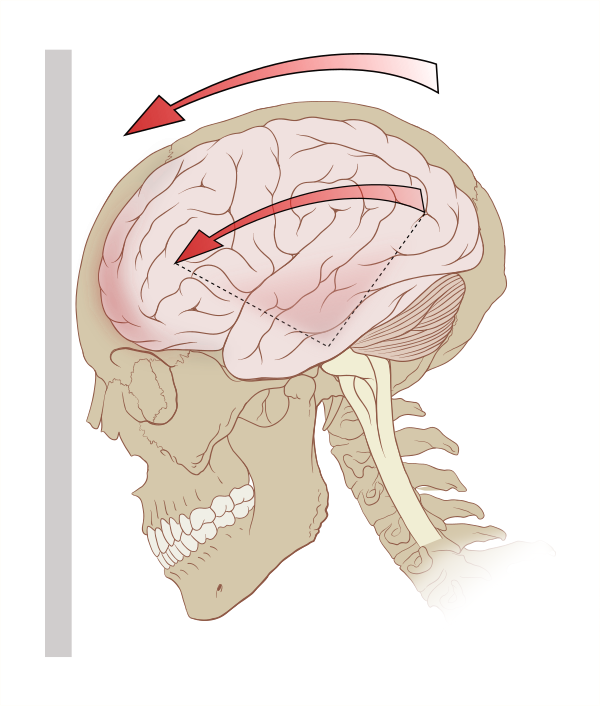
Ведущим патогенетическим механизмом травмы и кратковременного нарушения сознания при СМ является фактор линейного или углового ускорения-замедления. Данный механизм возникает в момент гашения скорости при столкновении с препятствием либо при ударе тупым предметом по нефиксированной голове. Наиболее типичны случаи падения с ударом головой о твёрдую поверхность, удары по голове в боксе, а также удары головой при столкновении с препятствием в дорожно-транспортных происшествиях. В момент травмы относительно подвижные и массивные полушария головного мозга приходят в ротационное движение по отношению к тонкому стволу, который плотно фиксирован корешками нервов к основанию черепа. При таком ротационном повреждении верхних отделов ствола головного мозга и таламуса возникает дисфункция активирующей части ретикулярной формации, что клинически проявляется утратой сознания. Определённое значение придаётся также кратковременному повышению ликворного давления в момент травмы[4].
При СМ структурные изменения мозгового вещества отсутствуют, однако возникает комплекс метаболических расстройств, нарушающих функционирование нейрональных мембран и течение физиологических процессов в нервной ткани. В качестве субстрата возникающей симптоматики также рассматривается обратимое микроваскулярное повреждение, а также селективное повреждение таламических ретикулярных и гиппокампальных нейронов, связанное с токсическим действием возбуждающих аминокислот[4].
Эпидемиология
Ежегодные показатели регистрируемой распространённости СМ варьируют в широких пределах. Среди госпитализированных пациентов она составляет от 200 до 300 случаев на 100 тысяч населения, однако с учётом лиц, не обращавшихся за стационарной помощью, этот показатель, по всей вероятности, удваивается. В некоторых популяционных исследованиях приводятся ещё более высокие цифры, превышающие 700 случаев на 100 тысяч населения. Частота полученных сотрясений существенно различается в зависимости от вида спорта и возраста спортсменов. Значительная доля таких травм остаётся незарегистрированной либо вследствие лёгкости симптомов, либо из-за опасений спортсменов быть отстранёнными от участия в соревнованиях. В возрастной структуре заболеваемости СМ наиболее часто диагностируется у детей, у молодых людей до 30 лет, а также у пациентов пожилого возраста. Отчётливо прослеживается гендерная диспропорция: доля пострадавших мужчин составляет от 70 до 81 %. Соотношение мужчин и женщин варьирует в зависимости от региона: от 1,2:1 в Швеции до 2,7:1 в Испании, причём в развивающихся странах этот разрыв достигает 4,8:1[1][3].
Диагностика
СМ характеризуется кратковременным нарушением сознания после травмы, которое может длиться от нескольких секунд до нескольких минут. В значительной части случаев наблюдается ретро- или антероградная амнезия на короткий промежуток времени, составляющий от нескольких минут до одного часа. Клиническая картина представлена преимущественно субъективной симптоматикой. Нарушения сознания отмечаются примерно у девяти из десяти пациентов, причём у семи из десяти имеет место кратковременная утрата сознания непосредственно в момент травмы[1].
Наиболее частым симптомом является головная боль, встречающаяся в подавляющем большинстве случаев. Весьма характерно головокружение, которое отмечается примерно у трёх четвертей пострадавших. Около трети пациентов предъявляют жалобы на тошноту и однократную рвоту. Общая слабость беспокоит три четверти пациентов, быстрая утомляемость — около трети. Реже встречаются шум в ушах и светобоязнь. Практически постоянно наблюдаются различные вегетативные проявления: бледность кожных покровов и слизистых, либо, значительно реже, их гиперемия, повышенная потливость ладоней и стоп, изменение дермографизма. Нередко регистрируются колебания артериального давления как в сторону повышения, так и понижения, а также изменения частоты сердечных сокращений в виде тахикардии или брадикардии. Почти у трети пациентов страдает сон. Может отмечаться болезненность при движении глазных яблок, нарушение конвергенции, а также эмоциональная лабильность. Регресс клинической симптоматики у большинства пострадавших происходит в среднем к четвёртым-пятым суткам[1].
Специфические изменения лабораторных показателей при СМ не определены[1].
Пациентам с подозрением на СМ проводится компьютерная томография головного мозга или рентгенография черепа с целью выявления повреждений костных структур черепа и оценки степени поражения головного мозга[1].
Дифференциальная диагностика
Дифференциальная диагностика СМ проводится со следующими состояниями[1]:
- травма шейного отдела позвоночника;
- внутричерепное кровоизлияние;
- перелом черепа.
Осложнения
Наиболее частым осложнением СМ является постконтузионный синдром, при котором симптомы сохраняются от нескольких недель до месяцев после травмы. Данное состояние проявляется множеством соматических, эмоциональных и когнитивных нарушений, причём тяжесть первоначальной травмы не коррелирует с вероятностью развития синдрома, однако наличие сотрясений в анамнезе повышает риск развития данного осложнения. Редким, но опасным осложнением является синдром второго удара, возникающий при повторной травме головы до полного разрешения симптомов первоначального сотрясения и ведущий к быстро прогрессирующему отёку мозга с риском вклинения и летального исхода, хотя данные о данном состоянии носят преимущественно описательный характер[5].
Имеется возможная связь повторных травм головы с СМ с развитием хронической травматической энцефалопатии. Клинически она может проявляться нарушениями памяти, изменением поведения и личности, расстройствами речи и походки[1].
Лечение
При лечении СМ постельный режим с полной изоляцией от внешних раздражителей не применяется, поскольку такой подход не улучшает восстановление, а напротив, может удлинять период регресса симптомов и повышать риск развития стойких нарушений. После кратковременного периода покоя показано постепенное возвращение к обычной повседневной активности. Однако до полного клинического выздоровления необходимо исключить любую деятельность, связанную с риском повторной травмы головы, чтобы избежать развития синдрома повторного повреждения, который может проявляться опасным для жизни диффузным отёком мозга. В первые 48 часов следует воздерживаться от деятельности, требующей повышенного внимания и концентрации, в том числе от использования экранов, что способствует сокращению сроков регресса симптомов. Противоэпилептические препараты с профилактической целью не назначаются. При наличии повреждений мягких тканей головы возможно выполнение хирургического вмешательства[1].
Прогноз
Диспансерное наблюдение
Профилактика
Не разработана.
Примечания
Литература
- Воскресенская О. Н., Дамулин И. В. Сотрясение головного мозга: клиника, диагностика, лечение // Российский медицинский журнал. — 2015. — № 5.
- Tamimi A., Tamimi I., Barbarawi P. M., et al. Brain Concussion: Recent Advances, Outcomes, and Challenges (англ.). — IntechOpen, 2025. — ISBN 978-0-85466-944-8. — doi:10.5772/intechopen.1005615.
- Casper S. T. Concussion: A History of Science and Medicine, 1870-2005 (англ.) // Headache. — 2018. — June (vol. 58, no. 6). — P. 795—810. — doi:10.1111/head.13288.