Дерматофития
Дерматофити́я (дерматомикоз) — группа инфекционных заболеваний кожи, волос и ногтей, вызванных патогенными грибами — дерматофитами[1]. Эти грибковые инфекции вызываются дерматофитами родов Trichophyton, Microsporum, Epidermophyton, которые могут проникать в более глубокие слои кожи, вызывая воспаление, зуд и шелушение. Заражение часто происходит при контакте с инфицированными людьми, животными, водой или почвой либо через загрязнённые предметы, особенно в условиях высокой влажности и температуры, способствующих размножению грибов. Симптомы заболевания зависят от того, какой участок тела поражён. Для диагностики используют микроскопию и бактериологический посев соскоба с повреждённого участка[2].
Что важно знать
| Дерматофития | |
|---|---|
| МКБ-11 | 1F28 |
| МКБ-10 | B35.0-B35.9 |
| МКБ-10-КМ | B35.0-B35.9 |
| МКБ-9 | 110.0-110.8 |
| МКБ-9-КМ | 110.0-110.8 |
Эпидемиология
Эпидемиология дерматофитий в Российской Федерации за период с 2016 по 2018 года показывает незначительные колебания, но с общей тенденцией к распространению инфекции. В 2016 году заболеваемость составила 195,4 случая на 100 тысяч человек, в 2017 году она немного снизилась до 194,8, а в 2018 году вновь возросла до 200,2 на 100 тысяч населения. Наиболее распространёнными формами являются микозы кистей и стоп, заболеваемость которыми составила 133,7 случая на 100 тысяч в 2016 году, резкий рост до 180,0 в 2017 году, и последующее снижение до 137,3 в 2018 году[3].
В структуре микозов кистей и стоп заметную часть занимает онихомикоз: заболеваемость составила 90,2 на 100 тысяч в 2016 году, 88,8 в 2017 году и выросла до 96,7 в 2018 году. Значительную часть среди дерматофитий составляет микроспория, для которой характерна стабильная заболеваемость: 46,2 в 2016 году, 50,2 в 2017 году и 47,9 в 2018 году. Эти данные указывают на высокую распространённость и значимость данного заболевания в структуре дерматофитий в России[3].
Заболеваемость трихофитией волосистой части головы и гладкой кожи остаются стабильно низкой, что свидетельствует о меньшей эпидемиологической значимости этих инфекций по сравнению с другими формами дерматомикозов. Среди случаев микоза стоп, заболеваемость выше среди мужчин (57,8 %), причём частота заболевания возрастает с возрастом. Наиболее уязвимы пациенты старше 50 лет (37,8 %), затем следуют группы 40—49 лет (20,5 %) и 30—39 лет (22,8 %). Для возрастной группы от 10 до 29 лет заболеваемость ниже и составляет 17,8 %. В структуре микоза стоп чаще выявляются сквамозная и интертригинозная формы. Онихомикоз проявляется преимущественно нормотрофическим типом поражения ногтей, особенно на III и IV пальцах, что отмечается в 48,2 % случаев[3].
Микроспория передаётся от больных людей и животных, преимущественно кошек и собак, а также реже — через контакт с заражённой почвой или предметами. Заражение происходит через предметы быта или общие принадлежности, особенно в детских учреждениях и парикмахерских. Заболеваемость растёт летом и осенью, что связано с эпизоотиями микоза у животных и летними контактами детей с ними. Антропофильная трихофития распространяется через контакт с больным человеком и его вещами, особенно при несоблюдении гигиены. Зооантропонозная трихофития чаще встречается у сельских жителей и связана с крупным рогатым скотом и мелкими животными. Риск выше у детей и лиц с ослабленным иммунитетом. При поверхностной трихофитии грибы могут распространяться через кровь, поражая внутренние органы. Без лечения инфекция переходит в хроническую форму. Пик заболеваемости обычно приходится на зиму, что связано с эпизоотиями у домашних животных, особенно крупного рогатого скота[3].
Этиология и патогенез
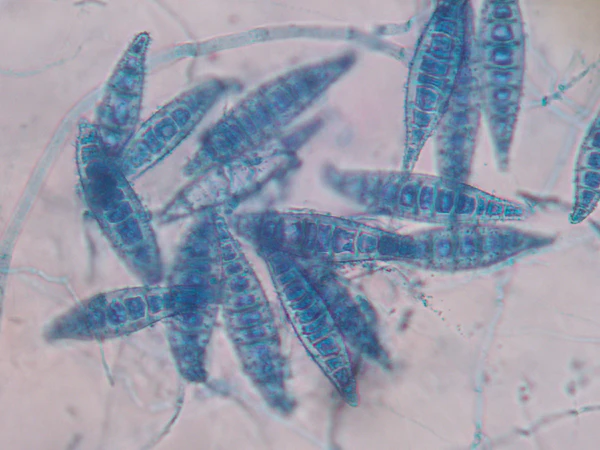
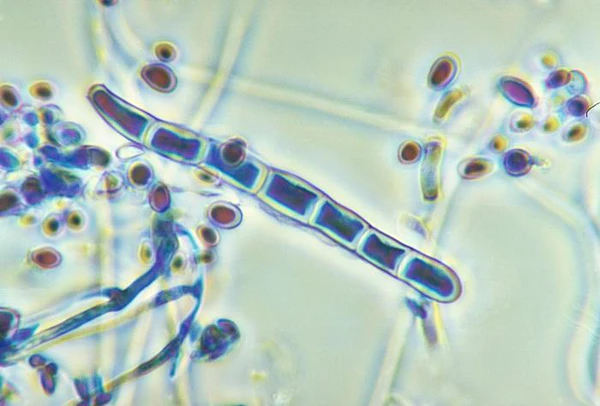
Этиология дерматомикозов обусловлена инфекцией, вызванной специфическими грибами — дерматофитами. Основные роды возбудителей дерматомикозов включают Trichophyton, Microsporum, Epidermophyton. Микроспория вызывается грибами рода Microsporum, которые делятся на три группы: антропофильные (М. ferruginеum), зоофильные (М. canis lanosum) и геофильные (М. gypseum). Эти грибы провоцируют воспалительные изменения на коже и волосах, при этом поражённые волосы часто ломаются, что приводит к характерным очагам облысения. Трихофитию вызывают грибы рода Trichophyton. Поверхностную трихофитию провоцируют антропофильные виды (Tr. violaceum, Tr. tonsurans, Tr. rubrum), а глубокую — зоофильные (Tr. mentagrophytes var. granulosum, Tr. verrucosum) и геофильный (Tr. gypseum). Грибы этого рода поражают кожу, волосы и ногти. Род Epidermophyton представлен видом E. floccosum, который поражает кожу и ногти. Этот антропофильный гриб легко передаётся между людьми, особенно в условиях повышенной влажности[3][4].
Выделяют факторы риска, повышающие вероятность развития дерматофитий:
- микротравмы кожи (трещины, ссадины, порезы),
- повышенная потливость,
- сухая, легко травмирующаяся кожа,
- плоскостопие,
- узость межпальцевых промежутков,
- плохая микроциркуляция,
- плохая гигиена,
- изменение pH кожи,
- длительный приём антибиотиков, стероидов или цитостатиков,
- повышенная влажность и температура,
- иммунодефицит,
- заболевания эндокринной системы, чаще всего — диабет и заболевания щитовидной железы,
- нарушения питания,
- аутоиммунные процессы,
- хронические заболевания,
- гиповитаминозы[3][5][6][7].
Патогенез дерматомикозов начинается с проникновения грибов через повреждения кожи. Грибы, разлагая кератин, используют его как источник питания, что способствует их распространению в глубокие слои кожи и ногтей. Это вызывает воспаление, отёчность, покраснение и шелушение. Инфекция может распространяться через контакт с инфицированными животными, людьми или предметами. Снижение иммунной защиты организма увеличивает восприимчивость к инфекциям. Аллергические реакции на грибы также могут усугубить течение заболевания[8].
Классификация
По клинической классификации грибковых заболеваний, предложенной Н. Д. Шеклаковым в 1976 году, дерматофитии делятся на:
1. Эпидермофития паховая (истинная) или эпидермомикоз паховый (возбудитель — Epydermophyton floccosum).
2. Микоз, вызванный интердигитальным трихофитоном (эпидеромикоз стоп, возбудитель — T. mentagrophytes var. interdigitale).
3. Микоз, обусловленный красным трихофитоном (рубромикоз, возбудитель — T. rubrum).
4. Трихофития:
а) поверхностная трихофития гладкой кожи;
б) поверхностная трихофития волосистой части головы;
в) хроническая трихофития, включая трихофитию ногтей; возбудители этих форм — трихофитии Tr. violaceum, Тr. tonsurans;
г) инфильтративно-нагноительная трихофития (возбудители — Tr. verrucosum, Tr. mentagrophytes var. gypseum, Tr. simii, Тr. erinacei);
д) фавус (возбудитель — Tr. schonleinii);
е) черепитчатый микоз (токело, возбудитель — Tr. сoncetricum).
5. Микроспория:
а) обусловленная антропофильными грибами M. audoinnii, М. ferrugeneum;
б) обусловленная зоофильными грибами M. canis, М. distortum;
в) обусловленная геофильными грибами M. nanum, М. gypseum[9].
По локализации выделяют:
- Дерматофития волосистой части головы;
- Дерматофития области бороды;
- Дерматофития гладкой кожи;
- Дерматофития паховая;
- Дерматофития стоп и кистей;
- Онихомикоз[10].
По течению выделяют:
- Острая форма;
- Хроническая форма[10].
Клиническая картина
Невоспалительный тип дерматофитии волосистой части головы вызван чаще всего M.audouinii или M.ferrugineum. Наблюдаются ограниченные округлые шелушащиеся участки с редкими обломанными волосами на высоте 1—3 мм от поверхности кожи. Эти участки называют «серыми пятнами», поскольку из-за накопления грибковых спор они приобретают сероватый оттенок. Пятна часто локализуются в затылочной области. «Чёрноточечная» форма обычно вызвана T.tonsurans и T.violaceum. На фоне слабовыраженного воспаления волосы обламываются у самого основания, оставляя чёрные точки в устьях фолликулов. В участках обломанных волос остаются и непоражённые волосы. Воспалительный тип вызван M.canis, M.gypseum и T.verrucosum. Он характеризуется болезненными воспалёнными узлами или инфильтратами с гнойным содержимым, что может привести к рубцовой алопеции. Отмечаются интенсивное воспаление, отёчность, зуд, часто в сочетании с увеличением задних шейных лимфатических узлов. Фавус — хроническая форма дерматофитии волосистой части головы, чаще всего вызывается T.schoenleinii. В первые недели проявляется перифолликулярной эритемой, шелушением и спутанными волосами. По мере прогрессирования образуются жёлтые корочки (скутулы) вокруг волоса, которые со временем сливаются и распространяются, оставляя участки облысения с неприятным запахом[10].
Поверхностная форма возникает при заражении T. violaceum. Проявляется в виде слабо выраженного воспаления, напоминающего дерматофитию гладкой кожи. Вокруг фолликулов образуются папулы и пустулы с лёгким покраснением. Облысение в таких случаях редкое и обычно обратимое. Воспалительная форма чаще вызывается T. interdigitale или T. verrucosum и считается наиболее выраженной. Характеризуется образованием крупных узлов и корок с гнойным отделяемым, напоминающих керион. Волосы легко удаляются, оставляя видимые пустоты. Иногда формируются свищи и рубцы, что может привести к стойкой алопеции[10].
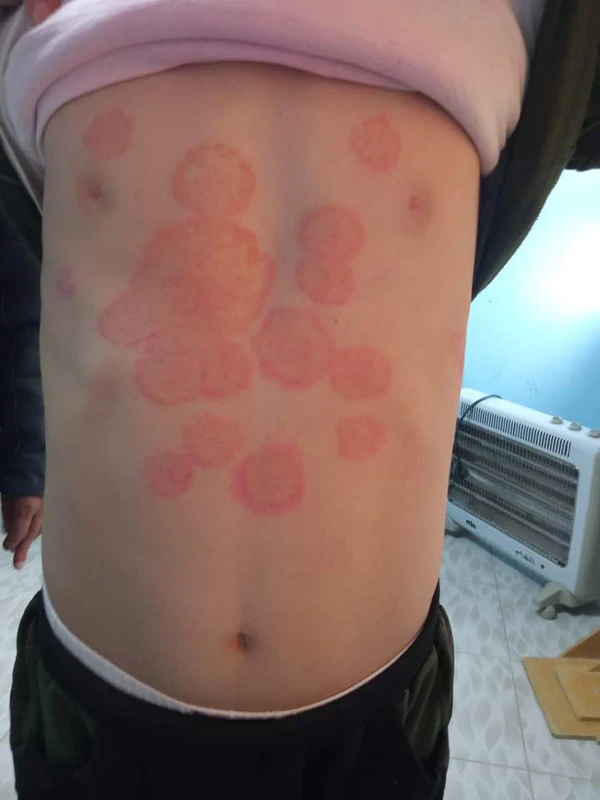
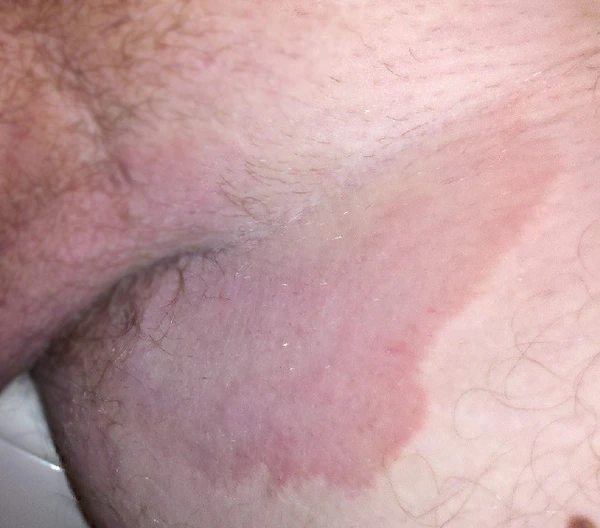
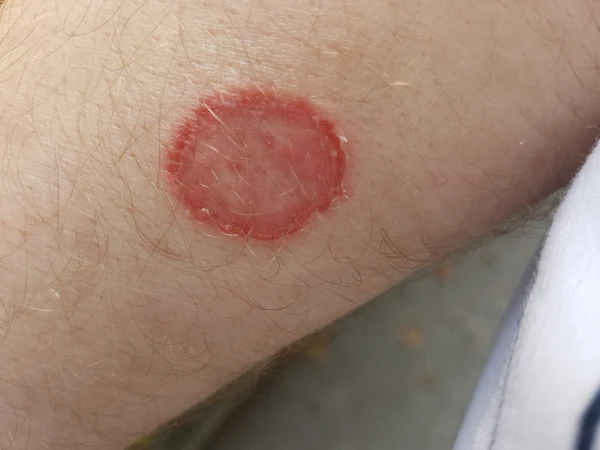
Типичная картина — кольцевидная или извилистая бляшка с шелушащейся эритематозной границей, которая распространяется от центра к периферии. В центре бляшки часто присутствует шелушение, а иногда наблюдается полное разрешение. Концентрические круги с пузырьками могут свидетельствовать о скрытой дерматофитии (tinea incognito), вызванной T.rubrum. Инфекции, вызванные T. rubrum, могут принимать форму крупных, сливающихся полициклических или псориазоподобных бляшек, что особенно характерно для пациентов с ослабленным иммунитетом. Гранулёма Майокки — это дерматофитная инфекция, поражающая глубокие слои фолликула и проявляющаяся шелушащимися папулами и узлами, образующими кольцевидные структуры. Часто вызывается T. interdigitale и M. canis, T.rubrum[10].
Микоз чаще всего локализуется в паховых складках, что объясняет его название. Он может распространяться на внутреннюю поверхность бёдер, промежность, перианальную область и межъягодичную складку. Поражения начинаются с розовых, слегка отёчных пятен с чёткими краями, которые могут сливаться в большие очаги с фестончатыми контурами, склонные к периферическому росту. В краевой зоне появляются пузырьки, пустулы, эрозии и корки. Зуд варьирует от умеренного до сильного. С течением времени воспаление утихает, и очаги могут быть покрыты шелушением и буроватым оттенком[11].
Межпальцевая форма дерматофитии стоп — наиболее часто встречающаяся, проявляется шелушением и покраснением в межпальцевых промежутках, особенно между третьим и четвёртым, а также четвёртым и пятым пальцами. При присоединении бактериальной инфекции (Pseudomonas, Proteus, Staphylococcus aureus) могут возникать болезненные эрозии с неприятным запахом, что называется «стопой атлета». Хроническая гиперкератотическая (мокасиновая) форма характеризуется диффузным или очаговым шелушением на подошвах и боковых участках стоп, образуя узор, напоминающий форму мокасин. Возможны покраснение кожи и небольшие пузырьки. Везикуло-буллёзная форма проявляется крупными, напряжёнными пузырями на подошвах и боковых участках стопы, чаще всего вызывается зоофильными грибами T. interdigitale и встречается в основном у взрослых. Острая язвенная форма развивается при сочетании дерматофитии с тяжёлой бактериальной инфекцией. Она характеризуется образованием гнойных язв, пузырьков и пустул на подошвах, а также сопровождается лимфаденитом и повышенной температурой[10].
Дистально-латеральный подногтевой онихомикоз — самая распространённая форма грибкового поражения ногтей, которая может вызываться разными видами возбудителей. Инфекция начинается с проникновения в ногтевое ложе и гипонихий, вызывая утолщение и пожелтение дистальной части ногтя. По мере прогрессирования грибок распространяется к корню ногтя, поражая всю ногтевую пластину и приводя к её деформации, разрушению и отслоению. Часто наблюдаются гиперкератоз и онихолизис. Проксимальный подногтевой онихомикоз встречается реже и обычно ассоциируется с иммунодефицитом, например, у пациентов с ВИЧ-инфекцией. Инфекция проникает через проксимальный валик ногтя, распространяясь в направлении к его свободному краю. Появляется белое пятно у основания ногтя, которое постепенно увеличивается, приводя к его утолщению и деформации. Могут также возникать лейконихия и разрушение ногтевой пластины. Белый поверхностный онихомикоз — вызван прямым внедрением грибков в верхний слой ногтя, что приводит к появлению белых или желтоватых пятен на его поверхности. Часто поражает ногти на пальцах стопы. Основной возбудитель — Trichophyton interdigitale, но также могут быть задействованы плесневые грибы, такие как Aspergillus, Scopulariopsis и Fusarium. Инфекция ограничивается поверхностными слоями и редко приводит к деформации всей ногтевой пластины[10].
Диагностика
Диагноз устанавливается на основании клинической картины и результатов лабораторного исследования, включающего микроскопию и культуральное исследование. При микроскопии применяют КОН-тест, который позволяет выявить грибковые структуры в образцах кожи, ногтей или волос, что является быстрым и чувствительным тестом. Микроскопия имеет низкую специфичность и не позволяет определить вид гриба с высокой достоверностью. Культуральный метод считается «золотым стандартом», так как позволяет точно идентифицировать вид возбудителя. Однако этот метод также имеет низкую чувствительность. Лампа Вуда используется для диагностики дерматофитий с поражением волосистой части головы. В её ультрафиолетовом свете некоторые дерматофиты светятся характерными оттенками. Например, виды Microsporum, такие как M. audouinii и M. canis, дают зелено-голубое свечение, а M. ferrugineum — изумрудное. Некоторые виды Trichophyton, такие как T. schoenleinii, флуоресцируют светло-голубым оттенком, в то время как большинство остальных видов этого рода не светятся. Метод полезен для диагностики и контроля излечения, поскольку исчезновение люминесценции волос указывает на успешную терапию. Однако он имеет низкую чувствительность, поэтому активно исследуются дополнительные методы, такие как ПЦР для точной диагностики. В зарубежной практике также обсуждается применение дерматоскопии для диагностики микозов волосистой части головы: при дерматофитиях можно обнаружить специфические дерматоскопические признаки, такие как «волосы в форме запятой» или «штопорообразные волосы» без уточнения этиология микоза[2].
Дифференциальная диагностика
Дифференциальная диагностика дерматофитии волосистой части головы
- себорейный дерматит,
- контактный дерматит,
- атопический дерматит,
- псориаз,
- пиодермии,
- подрывающий фолликулит,
- плоский лишай,
- рассекающий целлюлит,
- подострая кожная красная волчанка,
- сифилис,
- псевдопелада,
- трихотилломания,
- гнёздная алопеция[10].
Дифференциальная диагностика дерматофитии области бороды
- вульгарный сикоз,
- псевдофолликулит области бороды,
- вульгарное акне,
- розацеа,
- контактный дерматит,
- простой герпес,
- кандидозный фолликулит[10].
Дифференциальная диагностика дерматофитии гладкой кожи
- грибовидный микоз,
- вторичный сифилис,
- кольцевидная эритема,
- подострая кожная красная волчанка,
- экзема,
- псориаз,
- разноцветный лишай,
- розовый лишай,
- кожный кандидоз,
- контактный дерматит,
- себорейный дерматит,
- атопический дерматит,
- парапсориаз[10].
Дифференциальная диагностика паховой дерматофитии
- эритразма,
- кожный кандидоз,
- интертриго,
- контактный дерматит,
- псориаз,
- себорейный дерматит,
- простой хронический лишай,
- фолликулит,
- доброкачественная семейная пузырчатка,
- болезнь Дарье—Уайта[10].
Дифференциальная диагностика дерматофитии стоп и кистей
- межпальцевая эрозия,
- эритразма,
- дисгидроз,
- псориаз,
- контактный дерматит,
- атопический дерматит,
- кератодермия,
- пустулёзный псориаз,
- ладонно-подошвенный пустулёз,
- пиодермии,
- чесотка,
- реактивный артрит,
- красный волосяной лишай[10].
Дифференциальная диагностика онихомикоза
Лечение
Местные антимикотики часто назначаются при поверхностных дерматофитиях, особенно если поражён небольшой участок кожи. Основные местные препараты включают азолы (например, кетоконазол, клотримазол, эконазол); аллиламины (например, тербинафин, нафтифин); морфолины (например, аморолфин), которые применяются чаще при онихомикозе. При выборе формы препарата (крем, мазь, раствор, лак для ногтей) врач ориентируется на локализацию и тип поражения[3][5][7][10].
Системная терапия назначается при широком или распространённом поражении кожи, онихомикозе, трихофитии волосистой части головы, а также при наличии рецидивирующих или трудно поддающихся лечению инфекций. При микозе волосистой части головы рекомендуется сбривать волосы в поражённых местах с помощью одноразовых станков для бритья или делать эпиляцию. Мыть голову следует шампунем с кетоконазолом (2 %) 1—2 раза в неделю. Применяются следующие системные антимикотики: гризеофульвин, кетоконазол, итраконазол, тербинафин, флуконазол. Курс и дозировка препаратов зависят от тяжести и локализации инфекции, возраста и состояния пациента. Излеченность подтверждается исчезновением симптомов, отсутствием свечения под лампой Вуда и тремя отрицательными результатами микроскопии (с интервалом 5-7 дней). После лечения пациент наблюдается 1—3 месяца[3][5][7][10].
Хирургическое лечение применяется только при неэффективности системной и местной терапии и выраженном гиперкератозе ногтевых пластин (чаще I и V пальцев стоп). Выполняется экстирпация ногтевых пластин[3].
Профилактика
Первичная профилактика дерматомикозов включает комплекс мероприятий, направленных на предотвращение заражения грибковыми инфекциями. К основным мерам относятся:
- повышение санитарной грамотности населения;
- соблюдение правил личной гигиены;
- использование индивидуальных предметов личной гигиены;
- безопасное поведение в общественных местах — следует носить обувь в общественных душевых, бассейнах, раздевалках и на пляжах, чтобы избежать контакта кожи с потенциально заражёнными поверхностями;
- регулярное обследование домашних животных;
- создание условий для хорошей вентиляции и чистоты в жилых и учебных помещениях — влажные и плохо проветриваемые помещения создают благоприятную среду для грибков. Регулярная уборка, проветривание и дезинфекция помогают поддерживать здоровую среду и снижают риск заражения[3][5].
Вторичная профилактика дерматомикозов направлена на предотвращение распространения инфекции и рецидивов у уже заболевших пациентов. Основные меры включают:
- раннее выявление и изоляция больных;
- обследование контактных лиц — медицинские осмотры детей и взрослых, которые контактировали с заболевшими, позволяют выявить возможное заражение на ранней стадии. При необходимости проводится профилактическое лечение контактных лиц;
- диспансерное наблюдение;
- обработка и дезинфекция предметов общего пользования, регулярная дезинфекция помещений;
- контроль за соблюдением гигиенических рекомендаций у выздоравливающих[3][5].