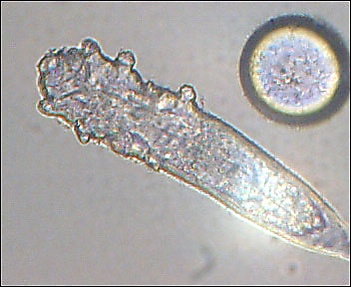
Демодекоз
Демодеко́з (лат. demodecosis) — акариаз, вызываемый железницей угревой (Demodex folliculorum и Demodex brevis). Клещ относится к сапрофитам, присутствует на коже 23—100 % людей и обычно не вызывает симптомов. Под действием факторов риска (иммунодефицит, возраст 20—30 лет, мужской пол, приём иммунодепрессантов, ожирение, стресс, сахарный диабет, дискоидная красная волчанка, фототерапия ультрафиолетовым светом) популяция клещей увеличивается и появляются симптомы: лёгкий зуд, папулёзные или пустулёзные высыпания на лице, блефарит[1][2]. Для лечения используют метронидазол, ивермектин, перметрин[3], масло чайного дерева, интенсивный импульсный свет[2], азелаиновую кислоту, бензилбензоат, пиритион цинка[4]. Прогноз благоприятный[5], однако демодекоз относят к факторам риска развития периорального дерматита[6], папуло-пустулезной розацеа[7][3], акне[5] и кератита[8].
История
Первооткрывателем клещей Demodex spp. считают немецкого учёного Якоба Хенле, обнаружившего их в 1841 году. В 1842 году немецкий дерматолог Густав Симон опубликовал первое подробное описание и назвал клещей Acarus folliculorum. 1843 году британский учёный Ричард Оуэн присвоил роду название D. folliculorum — «червь, сверлящий волосяные фолликулы». В 1963 году выделили вид D. brevis[1].
В 1966 году Л. Х. Акбулатова предложила первую российскую классификацию демодекоза, включавшую папулёзную, папуло-везикулёзную, эритематозно-сквамозную, розацеаподобную, пустулёзную и малосимптомную формы. В 2002 году Б. Г. Коган предложил классификацию из 4-х форм: эритематозной, папулёзной, пустулезной и комбинированной. Позднее демодекоз стали делить на первичный и вторичный. К первичному отнесли демодекоз как самостоятельную болезнь (на внешне неизменённых себорейных участках кожи, без сопутствующих болезней); вторичный — демодекоз на фоне других дерматозов (розацеа, себорейный или периоральный дерматит). В 2012 году Ю. Е. Чжао и соавт. провели метаанализ, в котором показали связь между акне и увеличенным числом клещей[9].
Классификация
Общепринятой классификации нет. В статье 2025 года А. Эль-Моамли и соавт. приводят деление демодекоза на первичный и вторичный:
- первичный — необъяснимое увеличение численности клещей, приводящее к воспалению кожи:
- фолликулярный питириаз;
- розацеаподобный демодекоз;
- фолликулитоподобный демодекоз;
- демодекоз, имитирующий периоральный дерматит;
- демодекозный блефарит;
- вторичный демодекоз — наличие клещей Demodex у пациентов с другими кожными или системными болезнями[1].
Т. В. Соколова и соавт. выделяют 6 групп по этиологии:
- демодекоз как самостоятельная болезнь:
- демодекозный фолликулит;
- шиповидный лихен;
- фолликулярный демодекоз;
- демодекоз как сопутствующее заболевание при розацеа, себорейном, периоральном дерматите, ВИЧ-инфекции, COVID-19, онкологических, гематологических, аутоиммунных и других болезнях;
- демодекоз как осложнение дерматозов;
- демодекоз как осложнение терапии глюкокортикоидами, ингибиторами рецепторов эпидермального фактора роста, ингибиторами кальциневрина;
- демодекозная гиперинвазия — бессимптомное увеличение численности клещей при заболеваниях или приёме лекарственных препаратов;
- интактная демодекозная гиперинвазия — повышенная численность клещей, выявленная случайно[9].
Этиология
Причина — железница угревая (D. folliculorum и D. brevis). Факторы риска: иммунодефицит, возраст 20—30 лет, мужской пол, приём иммунодепрессантов, ожирение, стресс, сахарный диабет, дискоидная красная волчанка, фототерапия ультрафиолетовым светом[1].
Патогенез
В норме на 1 см2 кожи приходится 0,7 особей. При демодекозе число клещей вырастает до 10,8 особей на 1 см2[10]. В малых количествах D. folliculorum и D. brevis безвредны. В норме они населяют волосяные фолликулы и сальные железы. У пациентов с ослабленным иммунитетом клещи бесконтрольно размножаются, а их белки и экскременты, механическое раздражение, закупорка фолликулов и протоков сальных желёз телами клещей способствуют воспалению кожи: активируются толл-подобные рецепторы кератиноцитов, стимулируется продукция иммуноглобулина D и интерлейкинов 8 и 17 в T-лимфоцитах[1][11].
Распространённость клещевой инвазии среди здоровых людей 23—100 %; среди людей старше 60 лет — 84 %, старше 70 лет — 100 %. Заражение возможно через прямой контакт с кожей, средства гигиены и косметические средства. Большинство людей являются бессимптомными носителями[1]. D. folliculorum выявляют у 30—68 % больных хроническим блефаритом[2].
Диагностика
Демодекоз может протекать бессимптомно. Симптомные случаи проявляются лёгким зудом, асимметричными папулёзными высыпаниями вокруг рта, глаз и ушей, в слуховом проходе. Почти всегда высыпания связаны с волосяными фолликулами. Папулы обычно конические, 0,5—2 мм в диаметре, беловатого, жёлтого или розового цвета, воспалительная реакция минимальная. На вершинах папул расположены чешуйки или лёгкий гиперкератоз. Иногда на поверхности папул образуются микровезикулы и/или микропустулы. Поражение век сопровождается блефаритом, конъюнктивитом или халазионом[12].
Фолликулярный питириаз проявляется сухими, шероховатыми, эритематозными пятнами на лице из-за усиленного шелушения фолликулов; розацеаподобный демодекоз — папуло-пустулёзными высыпаниями на лице, сухостью, зудом и жжением кожи; фолликулитоподобный демодекоз — локализованными фолликулярными пустулами, напоминающими фолликулит или акне; демодекоз, имитирующий периоральный дерматит — папулами и пустулами вокруг рта[1]; демодекозный блефарит — засохшими выделениями вокруг ресниц[2].
Для дифференциальной диагностики выполняют микроскопическое исследование соскоба эпидермиса или поверхностного цианакрилатного биоптата эпидермиса, содержимого сально-волосяных фолликулов[12][2]. Однако критерий диагностики — 5 или более клещей на 1 см2 — считают спорным[10][1].
Выполняют дерматоскопию[12].
Дифференциальная диагностика
Состояния, от которых необходимо дифференцировать:
- розацеа;
- поздние акне;
- себорейный дерматит;
- пероральный дерматит[4].
Осложнения
Лечение
Для лечения используют местные и системные формы метронидазола, ивермектина, перметрина[3][11], а также местное лечение маслом чайного дерева, интенсивным импульсным светом[2][13], азелаиновой кислотой, бензилбензоатом, пиритионом цинка[4].
Прогноз
Прогноз благоприятный[5].
Диспансерное наблюдение
Больных наблюдают дерматологи и офтальмологи. Длительность и частоту наблюдения подбирают индивидуально[8].
Профилактика
Не разработана.
Примечания
Литература
- American Academy of Ophthalmology. Blepharitis Preferred Practice Pattern. — American Academy of Ophthalmology, 2023. — 37 с.
- Clanner‐Engelshofen B. M., Bernhard D., Dargatz S., et al. S2k guideline: Rosacea // JDDG: Journal der Deutschen Dermatologischen Gesellschaft. — 2022-08. — Т. 20, № 8. — С. 1147–1165. — ISSN 1610-0387 1610-0379, 1610-0387. — doi:10.1111/ddg.14849.
- El-Moamly A., El-Swify O. Raising awareness of Demodex mites: a neglected cause of skin disease // Infection. — 2025. — Т. 53, № 4. — С. 1273—1298. — doi:10.1007/s15010-025-02521-z.