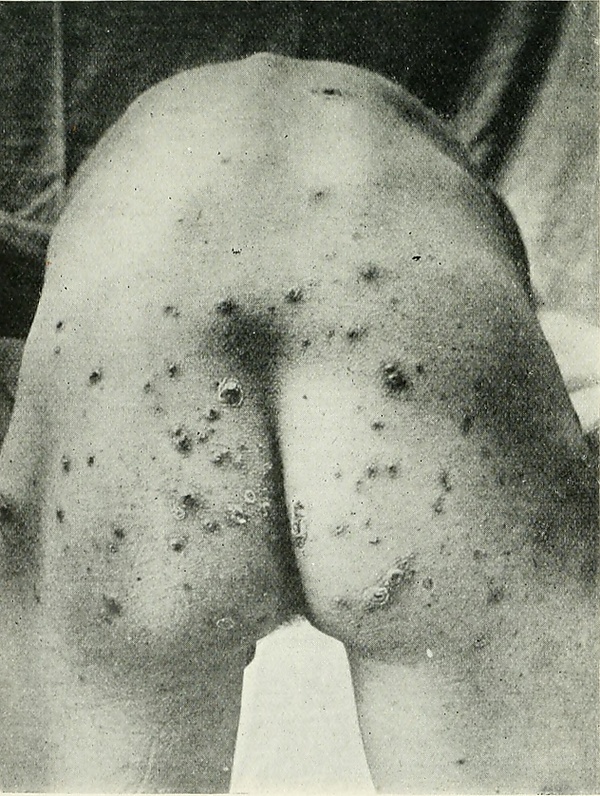
Пиодермия
Пиодерми́я (от др.-греч. πύον — гной и δέρμα — кожа) — группа дерматозов, характеризующихся гнойным поражением кожи, и протекающих с образованием покраснения, эксфолиации (шелушение, отслоение), отеков и уплотнений[3].
Общие сведения
Этиология и эпидемиология
Возбудителями заболевания чаще всего являются представители семейства Micrococcaceae: стафилококки (Грам-положительные факультативно-анаэробные бактерии) и стрептококки (Грам-положительные аэробные и факультативно-анаэробные бактерии), наиболее часто — Staphylococcus aureus, S. haemolyticus, S. еpidermidis, β-гемолитический стрептококк.
Может возникнуть первично на здоровой коже или вторично — как осложнение различных, особенно зудящих, заболеваний. Предрасполагающие к образованию пиодермии фактору — мелкие травмы (порезы, уколы, расчёсы), загрязнение кожи, перегревание или переохлаждение её, нарушения функций внутренних органов, центральной нервной системы, обмена веществ, индивидуальная повышенная чувствительность к гноеродной инфекции[4].
Этиологическими агентами пиодермий могут являться и другие микроорганизмы — вульгарный протей, пневмококки, синегнойная палочка и др., выступающие, как правило, в ассоциациях со стафилококками и стрептококками. В эпидемиологии стафилококковой инфекции большое значение придается стафилококконосительству[4].
К экзогенным факторам, способствующим развитию пиодермий и их рецидивов, относят нарушение целостности эпидермиса (микротравмы, мацерации кожи), загрязнение кожи, повышенное потоотделение, смещение рН кожи в щелочную сторону, действие высоких и низких температур. К эндогенным факторам риска развития заболевания относятся различные эндокринопатии и, прежде всего, нарушение углеводного обмена (сахарный диабет), недостаточное поступление белков в организм, наличие тяжелых соматических заболеваний, гиповитаминоз, хронические интоксикации, наличие очагов стафилококковой инфекции в различных органах и тканях[4].
Классификация
Различают острые и хронические стафилло- и стрептодермии, которые могут быть ограниченными и распространёнными, поверхностными и глубокими. Возможно одновременное поражение кожи обоими видами кокков — так называемая стрептостафиллодермия.
Для стафиллодермий характерна локализация процесса в области сально-волосяных фолликулов и апокриновых желёз. К этой форме пиодермии относят:
- остиофолликулит (гнойничок размером до чечевицы, расположенный в устье волосяной воронки и пронизанный в центре волосом);
- фолликулит (инфекция проникает в глубь волосяной воронки).
При хроническом течении которого и наличии множественных остиофолликулитов развивается сикоз, фурункул, карбункул, гидраденит[3][5]. Хотя последние три относить к пиодермии некорректно.
Стрептодермии отличаются поверхностным поражением кожи с образованием на ней вначале тонкостенного вялого пузырька с мутным содержимым (фликтена) и венчиком воспаления вокруг. Фликтена засыхает с образованием серозно-гнойной корочки, которая бесследно отпадает.
К острым стрептодермиям относят импетиго, диффузную поверхностную стрептодермию и эктиму (язва, образующаяся под ссохшейся фликтеной).
Хронические стрептодермии — простой лишай лица.
Также существуют околораневые пиодермии, отличающиеся локализацией непосредственно возле раны, и являющиеся осложнением раневого процесса. Наиболее часто встречается фолликулит, поражающий участки кожи с волосяным покровом.
Лечение
При поверхностных формах пиодермий рекомендуется применение топических антисептиков, анилиновых красителей, антибактериальных препаратов наружного действия. Антибактериальные средства системного действия назначают при распространенных, глубоких, хронических, рецидивирующих пиодермиях, при отсутствии эффекта от наружной терапии, наличии общих явлений (лихорадка, недомогание) и регионарных осложнений (лимфаденит, лимфангит), локализации глубоких пиодермий на лице[4].
Глюкокортикостероидные средства для системного применения назначают при высокой активности патологического процесса, при хронической язвенно-вегетирующей и гангренозной пиодермиях. Системные ретиноиды назначают в случае келоидных акне, абсцедирующего фолликулита и перифолликулита головы. Иммунобиологические средства назначают в случаях рецидивирующих, упорно протекающих форм пиодермий[4].
Лечение фурункула, карбункула, гидраденита в большинстве случаев, оперативное с последующим назначением вышеобозначенных консервативных мероприятий. Также, может помочь кварцевание поражённых участков тела кварцевой лампой[6].
Профилактика
Соблюдение правил личной гигиены, витаминопрофилактики, принятие солнечных ванн.