Кожный рог
Ко́жный ро́г (лат. cornu cutaneum; фиброкерато́ма, рогова́я керато́ма, фиброкерато́ма У́нны) — плотное экзофитное образование конической или цилиндрической формы, состоящее из компактных роговых масс, формирующихся вследствие выраженного гиперкератоза. Характерный внешний вид, напоминающий рог животного, обусловлен слоистым расположением и высокой адгезивностью кератина. Кожный рог может возникать на коже, красной кайме губ и слизистой оболочке полости рта. Наиболее частыми состояниями, сопутствующими его формированию, являются себорейный кератоз, вирусные бородавки, актинический кератоз и плоскоклеточный рак. Кожный рог преимущественно выявляется у лиц пожилого возраста, чаще на участках кожи, подвергающихся хроническому ультрафиолетовому воздействию, включая кожу головы, лица, ушей, тыльные поверхности кистей и предплечий. Высота образования нередко превышает диаметр его основания, а размеры могут варьировать от нескольких миллиметров до нескольких сантиметров[1][2].
Общие сведения
| Кожный рог | |
|---|---|
| МКБ-11 | ME60.3 |
| МКБ-10 | L85.8 |
| DiseasesDB | 31351 |
История
Первое документированное описание кожного рога относится к 1588 году и связано с жительницей Уэльса Маргарет Гриффит, у которой было обнаружено плотное роговое образование. В последующие столетия подобные случаи часто становились объектом публичной демонстрации, поскольку роговые структуры воспринимались как редкое и необычное явление[3].
Этиология
Этиология кожного рога отличается выраженным разнообразием, поскольку данное образование представляет собой вторичную морфологическую реакцию на широкий спектр патологических процессов. Кожный рог может формироваться при доброкачественных, предраковых и злокачественных эпителиальных или придаточных поражениях. Среди доброкачественных состояний наиболее часто встречаются себорейный и лихеноидный кератоз. К другим причинам относят вирусные бородавки, обусловленные папилломавирусной инфекцией, контагиозный моллюск, ангиокератомы, эпидермальные невусы, трихолеммальные кисты, пиломатрикомы, гемангиомы, саркоидоз, ювенильную ксантогранулёму и риноспоридиоз. Возможную роль играет также хроническое механическое раздражение кожи[1][4].
К числу предраковых и злокачественных процессов, при которых может развиваться кожный рог, относятся актинический кератоз, плоскоклеточная карцинома (in situ или инвазивная), болезнь Боуэна, базальноклеточный рак, кератоакантома, псевдоэпителиоматозная гиперплазия, веррукозная карцинома, рак сальных желёз и опухоли волосяного фолликула. В отдельных случаях роговые структуры описаны на фоне системных или метастатических злокачественных процессов, включая почечно-клеточную карциному. Этиология роговых образований слизистых оболочек имеет особенности: значимую роль играют инфицирование вирусом папилломы человека, хронические воспалительные изменения, травматизация слизистой и недостаточная гигиена[1][4].
Патогенез
Патогенез кожного рога окончательно не установлен. Общим механизмом его формирования считается развитие выраженного гиперкератоза над участком патологической гиперпролиферации эпидермальных или придаточных структур кожи. Накопление плотно упакованных роговых масс приводит к образованию характерного плотного конусовидного выроста. Наиболее вероятными патогенетическими факторами рассматриваются клеточное старение, фотоповреждение и связанная с ним дисфункция кератиноцитов. Эти факторы отражают высокую частоту появления кожного рога у пожилых людей и на участках кожи, длительно подвергающихся ультрафиолетовому облучению[4][5].
Темпы роста рогового образования зависят от характера исходного патологического процесса. Доброкачественные поражения обычно характеризуются медленным увеличением, тогда как процессы с высокой митотической активностью, включая плоскоклеточную карциному, могут сопровождаться быстрым нарастанием роговых масс. Морфологические особенности выроста, включая соотношение высоты и ширины основания, коррелируют с вероятностью злокачественного происхождения. Патологические изменения в кератиноцитах, вызванные вирусными и некоторыми другими инфекционными агентами, также могут способствовать формированию роговых образований. Это подтверждается развитием роговых образований при вирусных бородавках, контагиозном моллюске и отдельных инфекционных процессах[1][4]
Эпидемиология
Кожный рог встречается у пациентов обоих полов и всех возрастных групп, однако наиболее часто наблюдается у людей пожилого возраста, преимущественно в интервале от 60 до 80 лет. В детском возрасте это образование наблюдается крайне редко. Точная распространённость заболевания неизвестна. Вероятность предраковых и злокачественных изменений увеличивается с возрастом. Злокачественные процессы, сопровождающиеся формированием кожного рога, чаще выявляются у мужчин. Наиболее частой локализацией кожного рога являются участки, подвергающиеся длительному ультрафиолетовому воздействию, такие как кожа головы, лица, шеи и верхних конечностей. Заболевание чаще встречается у людей со светлой кожей, что связано с меньшей естественной защитой от ультрафиолетового излучения. Тем не менее образования описаны и у пациентов со смуглой и тёмной кожей[1][4].
Диагностика
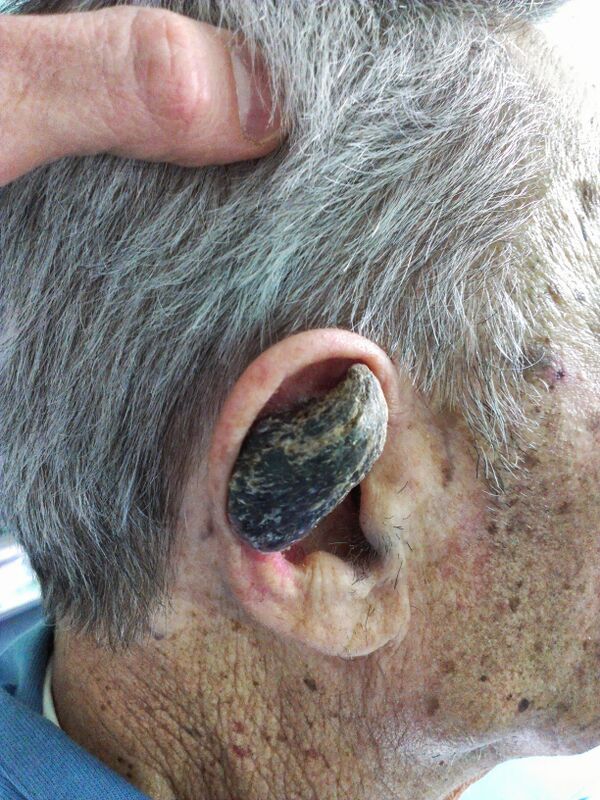
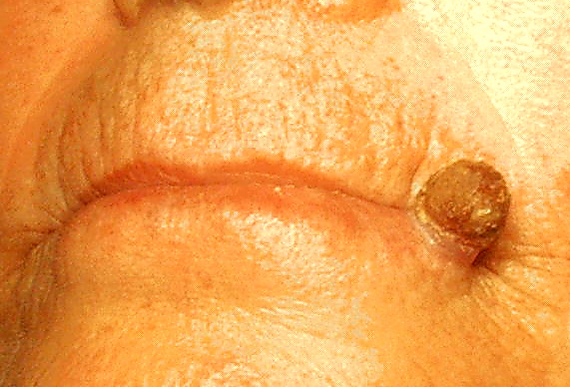
Кожный рог представляет собой плотный экзофитный вырост из компактных роговых масс, имеющий коническую, цилиндрическую или изогнутую форму и варьирующий по окраске от белой и серой до жёлтой и коричневой. Толщина рогового стержня уменьшается от основания к вершине. Поверхность выроста характеризуется горизонтальными рельефными пластинками, формирующими так называемую террасную морфологию. Размеры кожного рога варьируют от нескольких миллиметров до нескольких сантиметров, при этом высота обычно превышает ширину основания. Образования высотой более 1 см относят к гигантским. Описаны случаи кожного рога длиной до 25 см. Диаметр основания обычно не превышает 1 см. Основание рогового выроста плотно фиксировано к коже и может располагаться как на неизменённом фоне, так и на участке эритемы[1][4].
Кожный рог чаще является одиночным образованием, но иногда встречается в виде множественных выростов. Он может возникать на любых участках кожи, включая грудную клетку, шею, плечи и половой член, однако наиболее часто локализуется в областях, подвергающихся хроническому солнечному воздействию: на коже головы, ушных раковин, лица, тыльных поверхностей кистей и предплечий[2]. До 30 % всех случаев приходится на волосистую часть головы и верхнюю половину лица. Редко кожный рог образуется на слизистых оболочках и в переходных зонах, преимущественно на красной кайме губ. Наиболее часто поражается нижняя губа[1][3].
Клинические проявления на губах и в углах рта сходны с аналогичными образованиями на коже. Рог, возникающий на спинке или боковых поверхностях языка, обычно имеет небольшие размеры и формируется из роговых масс на фоне визуально неизменённой слизистой, обычно без связи с опухолевыми процессами[1].
Большинство кожных рогов протекает бессимптомно. При травматизации возможны боль и воспалительная реакция. Болевые ощущения, выраженная эритема основания, крупные размеры, плотная инфильтрация и широкое основание рассматриваются как признаки, повышающие вероятность злокачественного характера поражения. Роговые выросты, высота которых превышает диаметр основания в один-два раза, также демонстрируют более высокую вероятность ассоциации с злокачественными процессами[1][2].
При пальпации определяется плотный, твёрдо фиксированный экзофитный вырост. Абсолютные значения высоты и ширины варьируют, однако высота в большинстве случаев превышает ширину более чем вдвое[4].
Основным методом верификации диагноза является гистологическое исследование биопсийного материала поражённого участка кожи. Микроскопически в роговом выросте определяется выраженный гиперкератоз, представленный плотными слоями кератина, обычно с сочетанием ортокератоза и паракератоза. Кожный рог человека не содержит костных элементов и может включать кистоидные образования, выстланные эпителием трихолеммального типа. Ключевое диагностическое значение имеет оценка тканей, расположенных под роговой массой, поскольку именно здесь выявляются признаки первичного патологического процесса. Гистологическая картина может соответствовать доброкачественным, предраковым или злокачественным изменениям, что определяет дальнейшую клиническую тактику и прогноз[3][4].
Инструментальная диагностика основывается на визуальной оценке образования с помощью дерматоскопии. Ключевым признаком является так называемая террасная морфология, представляющая собой упорядоченные горизонтальные контуры на боковых поверхностях рогового выроста. Значимым диагностическим признаком является эритема основания, определяемая как участок покраснения в пределах 5 мм от границы рогового выроста по сравнению с окружающей кожей. Эритема основания выявляется более чем в половине наблюдений и наиболее выражена при инвазивной плоскоклеточной карциноме[1][4].
Дифференциальная диагностика
Дифференциальную диагностику следует проводить со следующими заболеваниями[3][4]:
- кератоакантома;
- кератопапиллома[6];
- негенитальные бородавки;
- перфорирующая пиломатрикома;
- эктопический ноготь;
- себорейный кератоз;
- актинический кератоз;
- плоскоклеточный рак кожи;
- болезнь Боуэна;
- меланома;
- трихолеммальная карцинома;
- аденома сальных желёз;
- риноспоридиоз;
- кожная мозоль;
- онихогетеротопия;
- хондродерматит узелковый завитка ушной раковины;
- кальциноз кожи;
- солнечное лентиго[7];
- злокачественное лентиго[7];
- меланоцитарный невус[7];
- акрохордон.
Осложнения
Кожный рог может вызывать ряд осложнений, обусловленных как самим экзофитным выростом, так и патологическим процессом, который вызвал его образование. В большинстве случаев заболевание не вызывает выраженного дискомфорта, однако при повторной травматизации возможно появление боли или воспалительной реакции. В отдельных наблюдениях отмечается ускоренный рост рогового выроста. Особое клиническое значение имеет риск предраковых и злокачественных изменений, поскольку именно они определяют тяжесть возможных осложнений. Малигнизация выявляется приблизительно в 20 % случаев, наиболее часто — в форме плоскоклеточного рака. При локализации кожного рога на половом члене доля злокачественных вариантов возрастает до 33 %. К признакам, предполагающим злокачественный процесс, относят болезненность основания, кровоточивость и значительные размеры образования. В редких случаях гигантские кожные рога могут формировать разветвления, напоминающие древесные структуры, что способно приводить к функциональным нарушениям, например ограничению движений кисти[4][5].
Лечение
Основным методом лечения кожного рога является хирургическое вмешательство. Поскольку внешний вид рогового выроста не позволяет надёжно определить характер первичного патологического процесса, ключевым этапом является проведение полноценной эксцизионной биопсии. Данный подход обеспечивает как удаление образования, так и получение материала для морфологической верификации, необходимой для исключения предраковых и злокачественных состояний. Простое срезание или поверхностная деструкция роговой массы не позволяют оценить состояние основания, что делает такие методы неприемлемыми[1][3].
После получения гистологического заключения определяется дальнейшая тактика. В случаях, когда кожный рог связан с доброкачественным процессом, возможно динамическое наблюдение либо удаление образования по эстетическим показаниям. При выявлении предраковых или злокачественных изменений предпочтительным методом лечения является широкое иссечение с соблюдением рекомендуемых онкологических границ резекции в соответствии с характером выявленной патологии[3][4].
Прогноз
Прогноз при кожном роге определяется характером первичного патологического процесса. Кожный рог может формироваться над доброкачественными и бессимптомными образованиями, в таких случаях удаление имеет преимущественно косметическое значение. Однако существенная доля очагов связана с предраковыми или злокачественными процессами, что обусловливает необходимость обязательного гистопатологического исследования. Среди предраковых состояний наиболее часто выявляется актинический кератоз, а среди злокачественных — плоскоклеточный рак, который может проявляться как in situ, так и в инвазивной форме. Таким образом, определение прогноза возможно только после морфологической верификации природы поражения, сопровождающего формирование кожного рога[4][5].
Диспансерное наблюдение
Наблюдение у врача — дерматовенеролога. Пациенты с кожным рогом, связанным с плоскоклеточной карциномой, подлежат обязательному обследованию для исключения метастазирования и нуждаются в регулярных контрольных осмотрах в течение первых трёх лет после установления диагноза. При выявлении базальноклеточного или плоскоклеточного рака кожи проводится дальнейшее наблюдение в соответствии с онкологическими рекомендациями, предусматривающими плановые дерматологические осмотры и оценку возможных рецидивов. В остальных случаях частота и объём диспансерного наблюдения определяются стандартами ведения заболевания, которое послужило причиной формирования рогового выроста[3][4].
Профилактика
Специфических мер профилактики не разработано.