Экстранодальная NK/T-клеточная лимфома
Экстранода́льная NK/T-кле́точная лимфо́ма (ЭТКЛ) — редкое и агрессивное лимфопролиферативное заболевание, отличающееся преимущественным поражением органов, а не лимфатических узлов. Для него характерно агрессивное течение, неблагоприятный прогноз и низкая эффективность стандартных схем химиотерапии. Ключевыми патологическими признаками заболевания являются ангиоцентричность (поражение кровеносных сосудов) и ангиодеструкция (разрушение сосудистых стенок), приводящие к обширному некрозу тканей. Опухолевые клетки имеют цитотоксический фенотип и практически всегда ассоциированы с вирусом Эпштейна — Барр. Наиболее часто лимфома локализуется в верхних дыхательных путях, особенно в полости носа и околоносовых пазухах. Реже в процесс вовлекаются кожа, мягкие ткани, лёгкие, желудочно-кишечный тракт и яички. Широкий спектр возможных локализаций создаёт значительные трудности для своевременной диагностики этого заболевания[1].
Что важно знать
История
Состояние, известное как прогрессирующий некротизирующий гранулёматоз полости носа, было впервые описано в 1897 году и характеризовалось быстрым поражением носа и средней зоны лица. В ранней литературе болезнь получала различные названия, основанные на клинической картине: «злокачественная гранулёма носа», «прогрессирующая летальная гранулёматозная язва носа», «срединная летальная гранулёма» и «гангренозная гранулёма». На основе патологических характеристик её называли «полиморфный ретикулёз» и «ангиоцентрическая лимфома»[2].
В 1982 году это заболевание было признано разновидностью Т-клеточной лимфомы, а в 1985 году впервые была описана его связь с вирусом Эпштейна — Барр. В 1987 году было установлено, что опухоль происходит из NK-клеток. Классификация REAL, опубликованная в 1994 году, впервые выделила эту патологию в отдельный подтип злокачественной лимфомы под названием «ангиоцентрическая лимфома». В том же году был опубликован труд, сравнивавший Т-клеточные лимфомы в азиатских и западных странах. Было показано, что назальная Т-/NK-клеточная лимфома является самостоятельной клинико-патологической единицей, и предложено использовать это название для поражений средней зоны лица, а для опухолей другой локализации — «назальный тип Т-/NK-клеточной лимфомы»[2].
До 1920-х годов для лечения этой лимфомы применялись хирургия, антибиотики и глюкокортикостероиды, но все эти методы оказывались неэффективными. Устойчивые ремиссии были достигнуты только с началом использования лучевой терапии. Что касается химиотерапии, первые единичные ответы были отмечены при применении метотрексата в 1964 году, однако долгое время химиотерапия играла лишь вспомогательную роль из-за низкой частоты ответа и быстрого развития резистентности. Ситуация изменилась с внедрением в практику L-аспарагиназы. Первый случай полной ремиссии у пациента с рефрактерной лимфомой после лечения L-аспарагиназой был зарегистрирован в 1986 году[2].
Классификация
Классификация Всемирной организации здравоохранения 2001 года закрепила за этим заболеванием название «экстранодальная NK/T-клеточная лимфома, назальный тип», которое в классификации 2022 года было изменено на «экстранодальная NK/T-клеточная лимфома»[2].
ЭТКЛ делится на назальную и экстраназальную формы[3].
Стадирование ЭТКЛ проводится согласно классификации Ann Arbor. Она основана на расположении поражённых лимфатических узлов относительно диафрагмы и включает четыре стадии[1]:
- I стадия: поражена одна лимфатическая зона или один лимфоидный орган;
- II стадия: поражены две или более группы лимфоузлов, но все они находятся с одной стороны диафрагмы;
- III стадия: поражены группы лимфоузлов с обеих сторон диафрагмы;
- IV стадия: имеет место распространённое поражение (метастазы) в одном или нескольких внелимфатических органах, таких как костный мозг, печень или лёгкие.
Этиология
Патогенез
В патогенезе ЭТКЛ ключевую роль играют три взаимосвязанных фактора: генетические аномалии, инфицирование вирусом Эпштейна — Барр, и особенности микроокружения опухоли[3]:
- генетические аномалии: наиболее значимы мутации в сигнальном пути JAK/STAT, который регулирует кроветворение и иммунный ответ. Чаще всего определяется мутация гена STAT3, что приводит к его постоянной активации и усилению экспрессии белка PD-L1 на опухолевых клетках. Связывание PD-L1 с рецептором PD-1 на Т-лимфоцитах подавляет противоопухолевый иммунитет. Важную роль играет эпигенетическая дисрегуляция, в частности аномальная сверхэкспрессия белка EZH2, которая способствует росту опухоли;
- роль вируса Эпштейна — Барр: вирусная инфекция является центральным звеном патогенеза. Встраивание фрагментов генома вируса в ДНК клетки-хозяина нарушает процессы репарации ДНК, вызывая геномную нестабильность. Экспрессия вирусных белков (EBNA1, LMP1, LMP2A/B) позволяет опухолевым клеткам уклоняться от иммунного ответа и противостоять апоптозу. Вирусные РНК также вносят вклад в развитие заболевания и иммунное ускользание;
- микроокружение опухоли: опухолевые клетки секретируют хемокины (IP-10, CCL2, CCL22), которые привлекают в очаг моноциты. Взаимодействие между моноцитами и опухолевыми клетками через комплекс интерлейкин-15/интерлейкин-15R создаёт положительную обратную связь, способствуя прогрессированию заболевания.
Эпидемиология
Согласно данным популяционных регистров, ЭТКЛ является редким заболеванием с уровнем заболеваемости около 0,49 случая на 100 000 человек в год, при этом отмечается тенденция к её постепенному росту. Заболевание имеет выраженную географическую вариабельность: его частота значительно выше в странах Азии, а также Центральной и Южной Америки. В то время как в Европе на его долю приходится менее 1 % всех лимфом, в Восточной Азии этот показатель достигает 3 %, а в Южной Корее — примерно 9 %. Для данной патологии характерна гендерная и возрастная специфика: мужчины заболевают значительно чаще (около 65 % случаев), а средний возраст пациентов составляет примерно 45 лет[1].
Диагностика
Клиническая картина ЭТКЛ отличается значительным разнообразием, которое определяется первичной локализацией опухолевого процесса. В патологический процесс вовлекаются верхние дыхательные пути. Типично поражение полости носа, околоносовых пазух, носоглотки, а также смежных анатомических областей — твёрдого нёба, глазниц и лимфоидного глоточного кольца. Основными клиническими проявлениями при этом выступают стойкая заложенность носа, слизисто-гнойные выделения и повторяющиеся носовые кровотечения. Помимо характерной локализации, опухоль может распространяться на гортань, нижние дыхательные пути (трахею и бронхи), пищевод, а также структуры среднего и внутреннего уха. Нередко в процесс вовлекаются кожа, лёгкие, тонкий кишечник и почки. Важной патогенетической особенностью лимфомы является её диффузный рост, который часто сочетается с ангиоцентричностью (прорастание стенок кровеносных сосудов) и ангиодеструкцией (разрушением сосудистых стенок). Это поражение сосудов приводит к обширным ишемическим некрозам в ткани самой опухоли[1][4].
При компьютерной томографии характерными и относительно специфичными для ЭТКЛ назального типа являются сочетание массивной деструкции костных и хрящевых структур с отсутствием чётко определяемого объёмного образования. Ключевым дифференциально-диагностическим признаком служит феномен «чёрной раковины» — отсутствие контрастного усиления носовых раковин вследствие их ишемического некроза, обусловленного ангиоцентричным и ангиодеструктивным характером роста опухоли. При этом, в отличие от других лимфом данной локализации, деструктивные изменения преобладают над масс-эффектом[5].
Позитронно-эмиссионная томография позволяет выявить экстраназальное поражение и стадировать заболевани в соответствии с классификацией Лугано 2014 года[3]:
- Стадия I: поражение одного лимфатического узла, группы смежных лимфоузлов или единичное экстранодальное поражение без вовлечения лимфатических узлов.
- Стадия II: поражение двух или более групп лимфатических узлов по одну сторону диафрагмы или ограниченное смежное экстранодальное поражение. При этом стадия II bulky (объёмная) определяется так же, но с наличием объёмного образования размером 10 см и более или превышающего одну треть трансторакального диаметра.
- Стадия III: поражение лимфатических узлов по обе стороны диафрагмы или узлов выше диафрагмы с вовлечением селезёнки.
- Стадия IV: наличие дополнительного несмежного экстралимфатического поражения.
Биохимический анализ крови: характерно повышение активности лактатдегидрогеназы[1].
Молекулярно-биологический анализ методом полимеразной цепной реакции: используется для выявлении инфекции вируса Эпштейна — Барр, вируса гепатита В или С и ВИЧ[4].
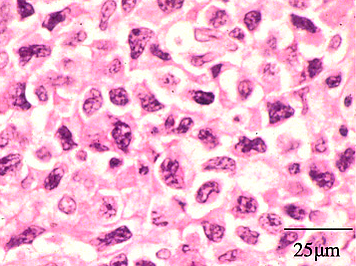
Гистологическое исследование опухоли: характерно выявление лимфоидного инфильтрата с ангиоцентрическим характером роста опухолевых клеток, признаками ангиодеструкции[1]
Иммуногистохимическое исследование биоптата: опухоль характеризуется экспрессией CD2, CD3, CD56+/-, TIA-1+, гранзим В, перфорин; отсутствует экспрессия CD4, CD5, CD8, CD16, CD57[1].
Клинический анализ крови, клинический анализ мочи и коагулограмма проводятся для оценки общего состояния пациента и выявления сопутствующей патологии[4].
Дифференциальная диагностика
ЭТКЛ требует дифференциальной диагностики, которая включает другие зрелые T- и NK-клеточные новообразования (агрессивный NK-клеточный лейкоз, подкожная T-клеточная лимфома, анапластическая крупноклеточная лимфома, грибовидный микоз), а также назофарингеальную карциному. Кроме того, необходимо исключить неопухолевые заболевания: системные васкулиты, саркоидоз, инфекционные процессы (туберкулёз, сифилис) и саркомы[1][3].
Осложнения
В редких случаях заболевание может осложниться синдромом гемофагоцитоза[3]
Лечение
Выбор лечения при ЭТКЛ зависит от стадии и локализации заболевания[3]:
- при локализованной назальной форме (стадии I—II) применяется одновременная химиолучевая терапия с использованием комбинаций на основе этопозида и ифосфамида. Альтернативой служат последовательные режимы, где химиотерапия по протоколам SMILE или P-GEMOX сочетается с облучением. Для пациентов с непереносимостью химиотерапии рассматривается вариант изолированной лучевой терапии;
- при распространённом заболевании (стадия III—IV) и экстраназальных формах основной метод лечения — интенсивная химиотерапия с применением режимов на на основе пегаспаргазы. Лучевая терапия может добавляться для контроля над локальными опухолевыми очагами.
Пациенты с локализованной стадией и достигнутой полной ремиссией переводятся под наблюдение. При частичной ремиссии обязательна биопсия остаточного образования — положительный результат требует смены тактики, а отрицательный позволяет ограничиться наблюдением. Для пациентов с распространёнными стадиями, достигших ремиссии, рекомендована консолидация в виде трансплантации гемопоэтических стволовых клеток[3].
При подтверждённом гистологически рецидиве или рефрактерности заболевания применяются режимы второй линии на основе пегаспаргазы. Перспективным направлением является иммунотерапия пембролизумабом. При неэффективности указанных методов рассматривается паллиативная терапия[3].
Прогноз
Выживаемость при ЭТКЛ значительной степени зависит от типа заболевания и стадии на момент диагностики. У пациентов с назальной формой заболевания пятилетняя общая выживаемость составляет 54 %, в то время как у пациентов с экстраназальной формой этот показатель значительно ниже и достигает лишь 34 %[3].
Диспансерное наблюдение
Взрослым пациентам, завершившим лечение ЭТКЛ с достижением полной ремиссии, рекомендуется пожизненное диспансерное наблюдение у онколога или гематолога. В течение первого года после терапии осмотры проводятся каждые три месяца, на втором году — каждые шесть месяцев, в последующие годы — ежегодно, а после пяти лет ремиссии — каждые два года[4].
Программа наблюдения включает тщательный сбор жалоб, физикальный осмотр, а также инструментальные исследования: рентгенографию или компьютерную томографию органов грудной клетки, ультразвуковое исследование брюшной полости и периферических лимфатических узлов. Для пациентов, получавших терапию антрациклинами в сочетании с облучением средостения, дополнительно показаны регулярные кардиологические обследования и оценка функции лёгких[4].
Профилактика
Методов профилактики заболевания не существует, поскольку достоверно неизвестны этиологические факторы, ведущие к развитию заболевания[4].
Примечания
Литература
- Крюков А. И., Товмасян А. С., Носуля Е. В. и др. NK/Т-клеточная лимфома, назальный тип // Российская ринология. — 2020. — Т. 28, № 3. — С. 173—179. — doi:10.17116/rosrino202028031173.
- Yan Z., Yao S., Wang Z. et al. Treatment of extranodal NK/T-cell lymphoma: From past to future (англ.) // Front Immunol. — 2023. — Vol. 14. — P. 1088685. — doi:10.3389/fimmu.2023.1088685.
- Чернова Н.Г., Нарейко М.В., Синицына М.Н., Сидорова Ю.В., Яцык Г.А., Ковригина А.М., Звонков Е.Е., Двирнык В.Н., Кузьмина Л.А., Паровичникова Е.Н., Савченко В.Г. Экстранодальная NK/Т-клеточная лимфома: обзор литературы, описание клинического случая // Онкогематология. — 2016. — Т. 11, № 3. — С. 29—39. — doi:10.17650/1818-8346-2016-11-3-29-39.