Первичная кожная лимфома маргинальной зоны
Первичная кожная лимфома маргинальной зоны (ПКЛМЗ) — это индолентная первичная кожная В-клеточная лимфома, изначально ограниченная кожей. Опухоль состоит из малых В-лимфоцитов и моноклональных плазматических клеток, расположенных в фоне реактивной Т-клеточной гиперплазии[1].
Что важно знать
Классификация
Согласно классификации Всемирной организации здравоохранения ПКЛМЗ относится к первичным кожным В-клеточным лимфомам[2]
Этиология
ПКЛМЗ остаётся неизвестной, но, вероятно, она развивается в условиях хронической антигенной стимуляции. Связь ПКМЗЛ с Borrelia burgdorferi является предметом споров, поскольку были описаны только случаи в Европе. Дополнительные факторы, ассоциированные с ПКЛМЗ, о которых сообщается в литературе, включают инфекцию Helicobacter pylori, вакцинация против гриппа или гепатита A, укусы членистоногих, травматические повреждения кожи, татуировки, заболевания желудочно-кишечного тракта и аутоиммунные заболевания[3].
Патогенез
Патогенез ПКЛМЗ принято связывать с феноменом хронической антигенной стимуляции. Считается, что длительная и неустойчивая активация иммунной системы является ключевым пусковым механизмом, приводящим к злокачественной трансформации лимфоидных клеток в коже. Наиболее изученным провоцирующим антигеном является инфекция Borrelia burgdorferi.. Помимо этого, ПКМЗЛ демонстрирует значительную ассоциацию с системными патологиями, что указывает на общий фон иммунной дисрегуляции[4].
ПКЛМЗ представляет собой злокачественную опухоль из зрелых В-клеток, прошедших стадию герминативного центра. Характерной особенностью является то, что неопластические В-клетки могут в значительной степени замещаться реактивными Т-лимфоцитами, что иногда затрудняет диагностику. Сами опухолевые В-клетки имеют малый или средний размер и в литературе описываются как клетки «маргинальной зоны», «центроцитоподобные» или «моноцитоидные» В-клетки. Важным признаком является наличие лимфоплазмоцитоидных клеток и зрелых плазматических клеток, которые обычно располагаются на периферии опухолевого инфильтрата и в поверхностных слоях дермы[4]
Эпидемиология
ПКЛМЗ составляет около 9 % от всех первичных кожных В-клеточных лимфом, что делает её второй по распространённости разновидностью данной группы заболеваний. Данный тип лимфомы в типичных случаях поражает людей в возрасте около 55 лет. Несмотря на то, что в педиатрической практике ПКМЗЛ встречается редко, именно она представляет собой наиболее частый вариант первичных кожных В-клеточных лимфом у детей[3].
Диагностика
В типичных случаях ПКЛМЗ проявляется в виде множественных, реже солитарных, медленно растущих кожных высыпаний. Эти поражения имеют вид эритематозных или фиалково-багровых папул, небольших узлов или бляшек. Наиболее частая локализация — туловище и конечности, в то время как область головы и шеи обычно остаётся незатронутой. В литературе также описаны случаи гипопигментированных пятен у пациентов негроидной расы, что представляет собой менее типичный вариант. Помимо классических проявлений, существуют и крайне редкие атипичные формы заболевания. К ним относятся анетодермическая форма (характеризующаяся очагами дряблой, морщинистой кожи) и агминированная форма, которая по своему внешнему виду может напоминать милиарный вариант другой лимфомы — первичной кожной лимфомы из клеток фолликулярных центров[4].
Дерматоскопия: наиболее постоянным и значимым элементом является наличие однородного розовато-оранжевого, так называемого «лососёвого» фона, который служит основой для других дерматоскопических находок. На этом фоне обычно визуализируются выраженные сосудистые структуры, преимущественно в виде извилистых сосудов. Дополнительными, но менее постоянными признаками могут выступать белые круги, размытые древовидные сосуды, участки шелушения и изъязвления. Хотя эта комбинация признаков считается характерной, она не является абсолютно специфичной[5].
Молекулярно-генетический анализ методом секвенирования: наиболее клинически значимой выступает мутация в гене FAS, обнаруживаемая у большинства пациентов и приводящая к нарушению апоптоза опухолевых клеток. Параллельно наблюдается характерный спектр аберрантных соматических гипермутаций в группе генов, включающей PAX5, RhoH/TTF, cMYC, PIM1, SLAMF1, SPEN и NCOR2[3].
Кариотипирование: метод позволяет выяввить специфические хромосомные транслокации: t(14;18) с участием генов IGH и MALT1 встречается примерно в 25 % случаев, тогда как t(3;14) и t(11;18) наблюдаются реже — в 10 % и 7 % случаев соответственно. Эти перестройки активируют онкогенные пути, способствуя выживанию опухолевых клеток[3].
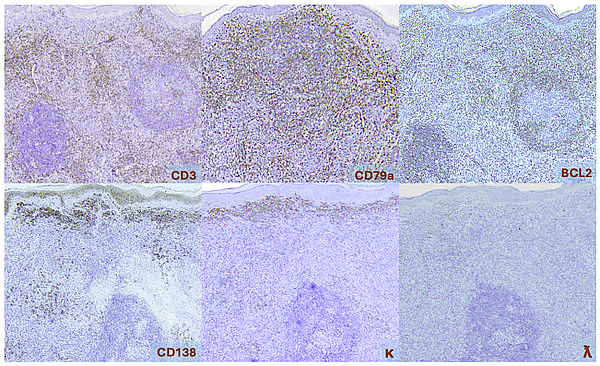
Иммуногистохимическое исследование биоптата кожи: клетки характерно позитивны на маркеры CD20, CD79a, PAX5, CD43, MUM-1 и Bcl-2. Важным диагностическим критерием является отсутствие экспрессии CD5, CD10, FOXP1 и Bcl-6, что помогает исключить другие первичные кожные В-клеточные лимфомы. Присутствующие в инфильтрате плазматические клетки позитивны на CD79a и CD138, но негативны на CD20, и демонстрируют моноклональность по лёгким цепям (каппа или лямбда). На основе различных иммунофенотипов выделяют два подтипа ПКЛМЗ. Первый и наиболее распространённый подтип характеризуется экспрессией иммуноглобулинов с переключением класса, чаще всего IgG, реже — IgA или IgE. Вариант с экспрессией IgG4 обладает особыми чертами: он демонстрирует преобладание Т-лимфоцитов, поляризованных по Th2-типу, и ассоциирован с более выраженной сетью CD21-позитивных фолликулярных дендритных клеток. Второй подтип ПКЛМЗ отличается диффузной пролиферацией или крупными узлами, состоящими из В-клеток, которые экспрессируют IgM и часто — хемокиновый рецептор CXCR3[3][6].
Гистологическое исследование биоптата кожи: картина ПКЛМЗ, как правило, представлена узловым или диффузным характером роста, который локализуется преимущественно в сетчатом слое дермы, при этом сосочковый слой и эпидермис часто остаются незатронутыми. В ряде случаев наблюдаются реактивные герминативные центры. Они могут иметь чёткие мантийные зоны, однако в сформированных поражениях неопластические клетки часто колонизируют эти центры, что приводит к стиранию границ между герминативным центром и окружающей его мантийной зоной[4].
Дифференциальная диагностика
Дифференциальная диагностика ПКЛМЗ включает[7]:
- хронический лимфолейкоз;
- диффузная крупноклеточная В-клеточная лимфома;
- фолликулярная лимфома;
- лимфоплазмоцитарная лимфома;
- лимфома из клеток мантийной зоны;
- плазмоцитома
- первичная кожная лимфома из клеток фолликулярных центров;
- системная красная волчанка;
- первичная кожная диффузная В-крупноклеточная лимфома, тип нижних конечностей.
Лечение
Лечение ПКЛМЗ зависит от распространённости процесса. При локализованных формах с единичными очагами применяют хирургическое иссечение или лучевую терапию с эффективностью около 90 %, причём современные протоколы рекомендуют низкодозное облучение для снижения побочных эффектов. Для небольших поражений эффективны местные методы — мощные кортикостероиды, криотерапия и иммуномодуляторы. При подтверждённой боррелиозной инфекции назначается антибиотикотерапия. При множественных поражениях или рецидивирующем течении применяют внутриочаговое введение триамцинолона, интерферона-альфа или ритуксимаба, а также системную терапию ритуксимабом или хлорамбуцилом. Для вялотекущих бессимптомных форм допустима выжидательная тактика с регулярным мониторингом, а лечение инициируют только при появлении системных симптомов, быстром прогрессировании или высокой опухолевой нагрузке[3].
Прогноз
Общий прогноз ПКЛМЗ при этом заболевании считается благоприятным: показатель 5-летней выживаемости достигает 95-100 %. Характерной особенностью течения ПКЛМЗ является склонность к локальным рецидивам, которые возникают у до 50 % пациентов. Однако системное распространение (поражение внутренних органов или лимфатических узлов) происходит крайне редко и наблюдается лишь примерно у 4 % больных[3].
Диспансерное наблюдение
Рекомендуемый режим наблюдения включает проведение тщательного осмотра кожи и лимфатических узлов с периодичностью каждые 6 месяцев для оценки динамики процесса[3].
Профилактика
Не разработана.
Примечания
Литература
- Barbati Z.R., Charli-Joseph Y. Unveiling Primary Cutaneous B-Cell Lymphomas: New Insights into Diagnosis and Treatment Strategies (англ.) // Cancers. — 2025. — Vol. 17, no. 7. — P. 1202. — doi:10.3390/cancers17071202.
- Krenitsky A., Klager S., Hatch L. et al. Update in Diagnosis and Management of Primary Cutaneous B-Cell Lymphomas (англ.) // Am J Clin Dermatol. — 2022. — Vol. 23. — P. 689—706. — doi:10.1007/s40257-022-00704-0.
- Горенкова Л.Г., Магомедова А.У., Мангасарова Я.К., Чабаева Ю.А., Куликов С.М., Ковригина А.М., Обухова Т.Н., Бидерман Б.В., Смольянинова А.К., Звонков Е.Е. Первичные кожные В-клеточные лимфомы (анализ данных Российской группы кожных лимфом) // Гематология и трансфузиология. — 2025. — Т. 70, № 3. — С. 280—295. — doi:10.35754/0234-5730-2025-70-3-280-295.