Первичные кожные В-клеточные лимфомы
Первичные кожные В-клеточные лимфомы — группа злокачественных опухолей лимфатической системы, которые происходят из В-лимфоцитов и характеризуются изначальным поражением исключительно кожи без признаков распространения на другие органы в момент установления диагноза. На их долю приходится около четверти всех случаев первичных лимфом кожи. Прогноз заболевания напрямую зависит от его клинико-морфологического подтипа: при вялотекущих формах, таких как лимфома из клеток фолликулярного центра и маргинальной зоны, прогноз благоприятный, в то время как при первичной кожной диффузной В-крупноклеточной лимфоме нижних конечностей, показатели выживаемости значительно ниже[2].
Общие сведения
История
В конце 1980-х годов кожная В-клеточная лимфома впервые была признана самостоятельным заболеванием на основании однородных клинических и прогностических характеристик[3].
Классификация
Согласно классификации Всемирной организации здравоохранения и Европейской организации по исследованиям и лечению рака, первичные кожные В-клеточные лимфомы подразделяют на три основных типа, включая первичную кожную лимфому маргинальной зоны (ПКЛМЗ), первичную кожную лимфому из клеток фолликулярных центров (ПКЛКФЦ) и первичную кожную диффузную В-крупноклеточную лимфому (ПКДЛ), тип нижних конечностей[2].
Этиология
Основная статья: первичная кожная лимфома маргинальной зоны.
Причины возникновения ПКЛМЗ остаются неизвестными, однако вероятно, что она развивается на фоне хронической антигенной стимуляции. Связь этого заболевания с бактерией Borrelia burgdorferi является предметом дискуссий, поскольку такие случаи описаны лишь в Европе. Согласно научным публикациям, к другим возможным ассоциированным факторам относят инфицирование Helicobacter pylori, вакцинацию против гриппа или гепатита A, укусы насекомых, механические травмы кожи, нанесение татуировок, а также заболевания желудочно-кишечного тракта и аутоиммунные заболевания[4].
Основная статья: первичная кожная лимфома из клеток фолликулярных центров.
Причины возникновения ПКЛКФЦ неизвестны, поскольку специфические генетические мутации не выявлены. Предполагается, что определённую роль в патогенезе этой редкой В-клеточной лимфомы могут играть лектины, продуцируемые бактериями-комменсалами кожи[4].
Основная статья: первичная кожная диффузная В-крупноклеточная лимфома, тип нижних конечностей.
Этиология не известна[4].
Патогенез
Точный патогенез заболевания не описан. Морфологически инфильтрат при ПКЛМЗ изначально локализуется в сетчатом слое дермы, а в последующем может распространяться на всю толщу дермы и гиподермы, при этом эпидермис остаётся незатронутым. Часто наблюдается инфильтрация вокруг эккринных желёз и волосяных фолликулов, однако лимфоэпителиальные поражения встречаются редко и не являются критически важными для диагностики[5].
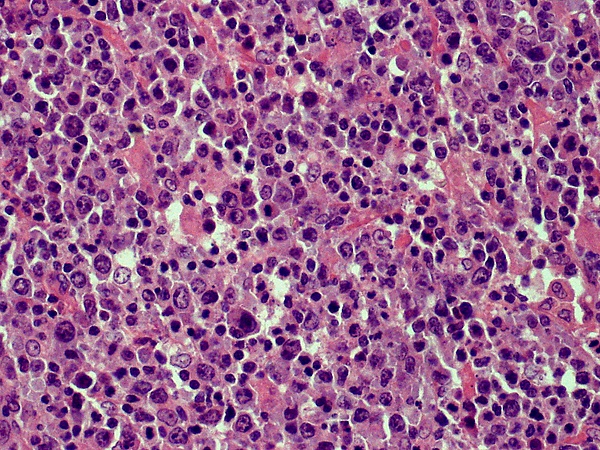
Общая архитектоника инфильтрата обычно нодулярная, но может быть и диффузной. Часто обнаруживаются лимфоидные фолликулы с реактивными герминативными центрами и сохранёнными мантийными зонами. Изначально неопластические клетки маргинальной зоны окружают эти реактивные фолликулы. При прогрессировании заболевания фолликулы могут колонизироваться В-клетками маргинальной зоны с частичным или диффузным разрушением дендритной сети. Опухолевая популяция включает малые и средние В-клетки маргинальной зоны, похожие на центроциты, лимфоплазмоцитоидные клетки, а также единичные центробласты и иммунобластоподобные клетки. Может наблюдаться различная степень плазмоцитарной дифференцировки, при этом плазматические клетки обычно располагаются на периферии инфильтрата. В случаях с выраженной плазмоцитарной дифференцировкой может обнаруживаться отложение амилоида. Описаны некоторые морфологические варианты данной лимфомы, включая варианты с малыми лимфоцитами, моноцитоидные варианты и варианты с диффузной плазмоцитарной дифференцировкой. В опухолевой популяции может присутствовать различное количество воспалительных клеток, включая Т-лимфоциты, гистиоциты, тучные клетки и эозинофилы. Реактивный воспалительный компонент может быть столь выраженным, что маскирует опухолевые клетки[5].
Патогенез заболевания не определён[6].
Морфологически ПКЛКФЦ демонстрирует периваскулярную и периаднексальную, вплоть до диффузной, инфильтрацию моноклональных В-клеток, которая обычно не затрагивает эпидермис, формируя так называемую пограничную зону. Гистологические варианты роста могут быть фолликулярными, фолликулярно-диффузными или диффузными. Фолликулы при фолликулярном варианте обычно слабо сформированы, имеют истончённую мантийную зону, часто лишены макрофагов с фагоцитированными остатками ядер и характеризуются низким индексом пролиферации. Диффузный вариант роста часто проявляется пластами монотонных центроцитов, которые могут иметь расщеплённые, многодольчатые или неправильные ядра. Индекс пролиферации при диффузном варианте роста, как правило, высокий[6].
Патогенез не определён[4].
Гистологическая картина ПКДЛ типа нижних конечностей характеризуется плотным и диффузным инфильтратом, распространяющимся от сосочкового слоя дермы до подкожной жировой клетчатки. Мономорфная популяция крупных атипичных клеток, сходных с центробластами, формирует сливающиеся пласты, в которых часто встречаются митотические фигуры и изредка присутствуют иммунобласты. Реактивный Т-клеточный компонент по сравнению с другими подтипами первичных кожных В-клеточных лимфом минимален. В редких случаях наблюдается вовлечение эпидермиса, при котором крупные неопластические В-клетки образуют структуры, напоминающие микроабсцессы Потрие, характерные для кожной Т-клеточной лимфомы[4].
Эпидемиология
ПКЛМЗ занимает около 20-40 % от всех первичных кожных В-клеточных лимфом и примерно 7 % от общего числа первичных кожных лимфом. Это заболевание преимущественно встречается у людей в возрасте около 55 лет, и чаще наблюдается у мужчин, с соотношением мужчин и женщин два к одному[7].
ПКЛКФЦ является наиболее распространённым подтипом первичных кожных В-клеточных лимфом среди представителей европеоидной расы, составляя до 30-50 % всех случаев и примерно 10 % от общего числа первичных кожных лимфом. Для сравнения, данные из Кореи и Японии показывают, что этот подтип, напротив, встречается реже всех и составляет менее 4 % всех первичных кожных лимфом, что подчёркивает важность этнического фактора в относительном распределении заболевания. Данная лимфома поражает преимущественно взрослых людей, со средним возрастом диагностики от 51 до 58 лет, и наблюдается незначительное преобладание среди мужчин[7].
ПКДЛ типа нижних конечностей является наиболее редким вариантом первичных кожных В-клеточных лимфом и составляет около 2 % от всех первичных кожных лимфом. Данное заболевание поражает преимущественно пациентов пожилого возраста со средним возрастом диагностики от 70 до 82 лет и чаще встречается у женщин[4].
Диагностика
Клиническая картина ПКЛМЗ обычно характеризуется множественными, реже солитарными, медленно растущими эритематозными или багровыми папулами, мелкими узлами или бляшками. Эти поражения преимущественно локализуются на туловище и конечностях, в то время как область головы и шеи обычно остаётся незатронутой. У пациентов негроидной расы также описаны случаи гипопигментированных пятен. Крайне редко встречаются атипичные варианты заболевания, например, анетодермические и агминированные формы, причём последние могут напоминать агминированный или милиарный вариант ПКЛКФЦ[7].
Клиническая картина ПКЛКФЦ обычно характеризуется солитарным эритематозным или багровым узлом либо группой узлов или бляшкой, которые чаще всего локализуются на волосистой части головы, шее или туловище. К более редким клиническим вариантам относятся милиарная или агминированная форма, проявляющаяся множественными папулами на лице, которые могут имитировать акне, розацеа или фолликулит. Другой вариант, исторически известный как «ретикулогистиоцитома спины» или «лимфома Крости», характеризуется фигурными кольцевидными концентрическими бляшками с периферическими пятнами или папулами на туловище. Многоочаговое и распространённое поражение кожи встречается нечасто, также редко наблюдается изъязвление, которое в основном определяется при длительном течении заболевания. Хотя данная лимфома редко встречается среди пациентов негроидной расы, у них она обычно манифестирует в более молодом возрасте и ассоциирована с более распространённым процессом, включающим наличие плоских бляшек. В-симптомы (лихорадка, ночная потливость и потеря веса) возникают крайне редко[7].
Клиническая картина ПКДЛ типа нижних конечностей обычно проявляется в виде быстро растущих эритематозных или багровых узлов и бляшек, которые преимущественно локализуются на коже нижних конечностей. Хотя в большинстве случаев поражения ограничены областью ног, у 10-15 % пациентов может наблюдаться вовлечение других участков тела, таких как туловище или шея. Очаги часто бывают одиночными и могут изъязвляться, вызывая значительный дискомфорт или болезненные ощущения. У пациентов негроидной расы данное заболевание в типичных проявляется гиперпигментированными узлами, которые могут имитировать гранулёматозные поражения, подобные наблюдаемым при саркоидозе или инфекционных гранулёмах. Внекожное распространение опухоли, наиболее часто в лимфатические узлы, костный мозг и центральную нервную систему, происходит примерно в 45 % случаев[7].
Гистологическое исследование[4][7]:
- При ПКЛМЗ неопластические В-клетки имеют малые и средние размеры и описываются как клетки маргинальной зоны, центроцитоподобные или моноцитоидные В-клетки. Кроме того, часто присутствуют лимфоплазмоцитоидные клетки и плазмоциты, особенно на периферии инфильтрата и в поверхностных слоях дермы. Гистопатологическая картина при данной лимфоме, аналогично ПКЛКФЦ, обычно имеет нодулярный или диффузный характер, локализуется в сетчатом слое дермы, при этом сосочковый слой и эпидермис остаются незатронутыми. Также могут наблюдаться реактивные герминативные центры — либо с сохранёнными мантийными зонами, либо, в сформированных поражениях, колонизированные опухолевыми клетками, что приводит к стиранию чёткой границы между герминативными центрами и окружающими их мантийными зонами;
- при ПКЛКФЦ пухолевые клетки занимают сетчатый слой дермы с неравномерным периваскулярным, периаднексальным и глубоким дермальным распределением, иногда распространяясь в подкожную клетчатку. Архитектура роста может быть фолликулярной, смешанной фолликулярно-диффузной или исключительно диффузной. При фолликулярном или смешанном варианте наблюдаются деформированные фолликулярные скопления неправильной формы и размера, часто непосредственно прилегающие к соседним фолликулам, с расширенными сетями дендритных клеток. Эти фолликулы часто лишены мантийных зон и обычно не содержат макрофагов с фагоцитированными остатками ядер. В отличие от этого, диффузный вариант роста, преимущественно выявляемый в длительно существующих или крупных очагах, характеризуется пластообразной пролиферацией неопластических клеток герминативного центра по всей толще дермы без формирования чётких фолликулярных структур и поддерживающих их сетей фолликулярных дендритных клеток;
- при ПКДЛ типа нижних конечностей гистологическая картина характеризуется плотным диффузным инфильтратом, распространяющимся от сосочкового слоя дермы до подкожной клетчатки. Инфильтрат состоит из мономорфной популяции крупных атипичных клеток, сходных с центробластами, которые формируют сливающиеся пласты с многочисленными митотическими фигурами и единичными иммунобластами. Реактивный Т-клеточный компонент минимален. В редких случаях наблюдается вовлечение эпидермиса;
Иммуногистохимическое исследование биоптата[7]:
- При ПКЛМЗ В-клетки экспрессируют общие В-клеточные маркеры и демонстрируют сильную диффузную ко-экспрессию белка BCL-2. Плазматические клетки могут быть визуализированы с помощью маркеров CD38, CD138 или MUM-1 и показывают моноклональное цитоплазматическое ограничение по лёгким цепям иммуноглобулинов с соотношением каппа- к лямбда-цепи от 5:1 до 10:1;
- При ПКЛКФЦ опухолевые клетки экспрессируют панель В-клеточных маркеров, а также маркеры герминативного центра, включая BCL-6, статмин-1, транскрипционный фактор LMO2, белки HGAL и AID. Экспрессия CD10 вариабельна. Опухолевые клетки, как правило, не экспрессируют белок BCL-2, который положителен лишь в 10-30 % случаев. Кроме того, опухолевые клетки демонстрируют минимальное окрашивание на IRF4/MUM-1, причём ядерная экспрессия наблюдается менее чем в 30 % клеток. Пролиферативная активность, оцениваемая с помощью Ki-67, низкая, с положительностью менее чем в 50 % опухолевых клеток, в отличие от реактивных герминативных центров, где этот показатель превышает 90 %. Окрашивание на CD21, CD23 и CD35 выявляет нарушенные или деформированные сети фолликулярных дендритных клеток;
- При ПКДЛ типа нижних конечностей иммунофенотипически клетки экспрессируют общие В-клеточные маркеры, а также обычно демонстрируют экспрессию BCL-2, MUM-1/IRF-4 и FOXP-1. Экспрессия BCL-6 вариабельна и обычно слабая. Экспрессия иммуноглобулинов чаще всего ограничивается IgM, при этом в примерно 50 % случаев наблюдается со-экспрессия IgD. Характерна высокая митотическая активность с индексом пролиферации Ki-67 более 50 %, который в некоторых случаях может достигать 90 %.
Молекулярно-генетический анализ методом секвенирования[7]:
- При ПКЛМЗ описываются аномальные соматические гипермутации в ряде генов, включая PAX5, RhoH/TTF, cMYC, PIM1, SLAMF1, SPEN и NCOR2. Ряд исследований выявил мутации в гене FAS в 63-68 % случаев, что приводит к нарушению апоптоза опухолевых клеток;
- При ПКЛКФЦ характерно выявление точковых мутаций в генах BCL-6 и PAX-5, возникающих в результате аномального процесса соматической гипермутации. Анализ профиля экспрессии генов демонстрирует повышенную активность генов, ассоциированных с паттерном В-клеток герминативного центра, например, SLAM, LCK и SPINK-2.
- При ПКДЛ типа нижних конечностей характерными генетическими нарушениями являются мутация гена MYD88, приводящая к хронической активации сигнального пути NF-κB, мутация гена CD79B, усиливающая сигнализацию через В-клеточный рецептор, а также мутации гена-супрессора опухолевого роста CDKN2A.
Кариотипирование: хромосомные перестройки, например, t(14;18), t(3;14) и t(11;18), наблюдаются примерно в 25 %, 10 % и 7 % случаев ПКЛМЗ соответственно[7].
Для стадирования заболевания и уточнения наличия, размеров и распространенности опухолевых очагов выполняются диагностические исследования[8]:
- рентгенография легких в двух проекциях;
- ультразвуковое исследование лимфатических узлов и внутренних органов;
- позитронно-эмиссионная томографиюя всего тела с флудезоксиглюкозой.
Дифференциальная диагностика
Дифференциальная диагностика проводится со следующими заболеваниями[6][9]:
- фолликулярная лимфома;
- первичная кожная лимфома маргинальной зоны;
- реактивная лимфоидная гиперплазия (доброкачественная лимфоплазия);
- лимфоцитарная инфильтрация Джесснера — Канофа;
- лимфоматоидный папулёз
- саркоидоз;
- метастазы других злокачественных новообразований в кожу;
- грибовидный микоз;
- педжетоидный ретикулёз;
- синдром Сезари;
- первичные кожные CD30-позитивные лимфопролиферативные заболевания;
- первичная кожная анапластическая крупноклеточная лимфома;
- лимфоматоидный папулёз;
- подкожная Т-клеточная лимфома по типу панникулита;
- экстранодальная NK/T-клеточная лимфома, назальный тип.
Лечение
Тактика лечения ПКЛМЗ зависит от характера поражения. При единичных очагах терапией первой линии являются хирургическое иссечение или лучевая терапия, демонстрирующие высокую эффективность. Для небольших поражений также применяются методы локальной терапии, например, топические кортикостероиды и криохирургия. В случаях, ассоциированных с инфекцией Borrelia burgdorferi, назначается антибиотикотерапия. При множественных очагах или в качестве терапии второй линии рассматриваются инъекции лекарственных препаратов непосредственно в очаг поражения, в частности триамцинолона, интерферона-альфа или ритуксимаба. Для лечения распространённых множественных поражений используются методы системной терапии, например, внутривенное введение ритуксимаба или приём пероральных цитостатиков, таких как хлорамбуцил. В связи с вялотекущим характером заболевания при отсутствии симптомов и ограниченном поражении возможна выжидательная тактика с регулярными осмотрами. Решение о начале лечения принимается при появлении системных симптомов, быстром прогрессировании или высокой опухолевой нагрузке[4].
При ПКЛКФЦ при единичных очагах терапией первой линии являются хирургическое иссечение или лучевая терапия, причём рекомендуется использование низких доз облучения для достижения оптимального баланса эффективности и переносимости. Для пациентов с множественными локализованными поражениями применяются лучевое воздействие на несколько очагов, местные методы лечения или инъекции препаратов непосредственно в очаги. При генерализованном поражении кожи эффективно системное введение ритуксимаба, а в редких случаях распространённого внекожного заболевания показана комбинированная химиоиммунотерапия. В связи с индолентным характером заболевания допустима наблюдательная тактика с проведением лечения только при появлении симптоматики. Рекомендуется регулярное наблюдение с полным осмотром кожных покровов и лимфатических узлов каждые 6 месяцев[4].
Терапия ПКДЛ типа нижних конечностей требует комплексного подхода. Стандартом лечения при распространённом процессе является химиотерапия по схеме R-CHOP. Для пациентов с единичными очагами могут применяться локальные методы (лучевая терапия, хирургическое иссечение), однако они обычно комбинируются с системной терапией из-за высокого риска рецидива. При рефрактерном течении рассматриваются альтернативные режимы на основе доксорубицина в комбинации с ритуксимабом[4].
Прогноз
Прогноз при ПКЛМЗ является благоприятным: пятилетняя выживаемость пациентов достигает 98 %. Полный ответ на терапию наблюдается у 93 % пациентов с солитарными очагами и у 75 % пациентов с многоочаговым поражением. Рецидивы в течение пяти лет возникают часто: у 39 % пациентов с единичным очагом и у 77 % пациентов с множественными очагами. Заболевание редко демонстрирует внекожное распространение или трансформацию в крупноклеточную лимфому[5].
ПКЛКФЦ также характеризуется индолентным течением с пятилетней выживаемостью 95 %. После лечения полная ремиссия достигается у 99 % пациентов, при этом кожные рецидивы возникают примерно в 30 % случаев, а внекожное распространение заболевания наблюдается лишь у 10 % пациентов. Трансформация в крупноклеточные лимфомы происходит редко. На прогноз не влияют гистологический вариант и многоочаговый характер заболевания, однако локализация на ногах ассоциирована с менее благоприятным исходом и пятилетней выживаемостью 41 %[5].
ПКДЛ типа нижних конечностей характеризуется агрессивным течением с пятилетней выживаемостью около 50 %, и многие пациенты сталкиваются с рецидивами, несмотря на проводимое лечение. К неблагоприятным прогностическим факторам относятся наличие множественных кожных поражений на одной или обеих ногах, вовлечение обеих нижних конечностей, инактивация гена-супрессора опухолевого роста CDKN2A, а также наличие мутации гена MYD88[5].
Диспансерное наблюдение
Не разработано.
Профилактика
Не разработана.
Примечания
Литература
- Barbati Z.R., Charli-Joseph Y. Unveiling Primary Cutaneous B-Cell Lymphomas: New Insights into Diagnosis and Treatment Strategies (англ.) // Cancers. — 2025. — Vol. 17, no. 7. — P. 1202. — doi:10.3390/cancers17071202.
- Krenitsky A., Klager S., Hatch L. et al. Update in Diagnosis and Management of Primary Cutaneous B-Cell Lymphomas (англ.) // Am J Clin Dermatol. — 2022. — Vol. 23. — P. 689—706. — doi:10.1007/s40257-022-00704-0.
- Горенкова Л.Г., Магомедова А.У., Мангасарова Я.К., Чабаева Ю.А., Куликов С.М., Ковригина А.М., Обухова Т.Н., Бидерман Б.В., Смольянинова А.К., Звонков Е.Е. Первичные кожные В-клеточные лимфомы (анализ данных Российской группы кожных лимфом) // Гематология и трансфузиология. — 2025. — Т. 70, № 3. — С. 280—295. — doi:10.35754/0234-5730-2025-70-3-280-295.