Фокальная дермальная гипоплазия
Фока́льная дерма́льная гипоплази́я (ФДГ, синдро́м Го́льца — Го́рлина, синдро́м Го́льца, очаго́вая гипоплази́я ко́жи) — редкое наследственное заболевание, относящееся к группе эктодермальных дисплазий и характеризующееся множественными врождёнными аномалиями кожи, опорно-двигательного аппарата, глаз, зубов и других органов и тканей[2]. Клиническая картина включает атрофию и линейную пигментацию кожи, выпячивание жировой ткани через кожные дефекты, множественные папилломы на коже и слизистых оболочках, а также аномалии ногтей, пальцев, зубов и глаз. Возможны пороки развития сердечно-сосудистой, нервной, желудочно-кишечной и мочеполовой систем. Заболевание обусловлено мутациями в гене PORCN, Тип наследования ФДГ— X-сцепленный доминантный. Диагностика основывается на характерной клинической картине в сочетании с молекулярно-генетическим анализом, подтверждающим наличие патогенной мутации в гене PORCN[3]. Лечение носит симптоматический характер и требует участия специалистов различных профилей — дерматолога, офтальмолога, ортопеда, педиатра и других[4][5].
Общие сведения
История
Первое описание клинического случая, соответствующего синдрому Гольца — Горлина, было опубликовано Воднянским П. в 1957 году. В 1962 году Гольц Р. В. и соавторы представили систематизированное описание заболевания на основании наблюдения трёх пациенток с врождённым истончением кожи, редкими волосами, выпячиванием жировой ткани в виде желтоватых папул, аномалиями конечностей, ногтей, зубов и глаз. В 2002 году был идентифицирован ген PORCN, мутации в котором лежат в основе развития ФДГ[4].
Этиология
ФДГ вызывается мутациями в гене PORCN, расположенном на коротком плече Х-хромосомы (Xp11.23). Этот ген кодирует трансмембранный белок поркупин (PORCN), который представляет собой ацилтрансферазу эндоплазматического ретикулума. Белок участвует в посттрансляционной модификации и синтезе сигнальных белков семейства Wnt, которые играют ключевую роль в регуляции эмбрионального развития[6][5].
Описано более 80 различных мутаций гена PORCN, включая нонсенс-мутации и миссенс-мутации, мутации со сдвигом рамки считывания, а также частичные или полные делеции и нарушения сплайсинга. В большинстве случаев мутация возникает de novo[7][5].
Патогенез
Мутации в гене PORCN препятствуют выработке функционального белка поркупина. Нарушения функции белка поркупина приводят к дефектам синтеза Wnt-белков, что нарушает передачу сигнала по Wnt-пути. Этот сигнальный путь регулирует пролиферацию, дифференцировку и миграцию клеток в ходе эмбриогенеза. При дефиците поркупина сигнальные белки Wnt не могут покинуть клетку и участвовать в межклеточной передаче сигнала, что приводит к сбоям в пролиферации, миграции и дифференцировке клеток в различных тканях[7][5].
Степень выраженности клинических проявлений при ФДГ варьируется, что связано с механизмом случайной инактивации одной из Х-хромосом (лионизацией) у женщин. Такая инактивация приводит к мозаицизму клеточной популяции: в одних клетках активна мутантная Х-хромосома, в других — нормальная. В тканях, где преобладают клетки с неработающим геном PORCN, развиваются патологические изменения. Поражение кожи, как правило, соответствует эмбриональным линиям Блашко. ФДГ может поражать практически любой орган тела[5][3].
На ранних стадиях заболевания при гистологическом исследовании кожи выявляются мелкие периваскулярные скопления жировых клеток (липоцитов), которые в отдельных случаях обнаруживаются также в сосочковом слое дермы. Атрофические участки кожи характеризуются выраженным истончением коллагеновых волокон дермы, вплоть до частичной или полной утраты коллагена. При лёгком течении жировая ткань локализуется преимущественно вокруг сосудов. В более тяжёлых случаях жировые клетки могут замещать значительную часть или всю соединительную ткань дермы. Иногда наблюдается слоистая структура: жировая ткань располагается между двумя слоями истончённой соединительной ткани. При выраженном разрастании жировой ткани возможна грыжеподобная пролабирация подкожной жировой клетчатки через истончённую кожу. Папилломатозные разрастания состоят из фиброзно-сосудистого стромального компонента, представленного рыхлой соединительной тканью с расширенными сосудами и периваскулярной инфильтрацией воспалительными клетками. Пигментированные пятна, напоминающие лентиго, связаны с увеличением содержания меланина в базальных кератиноцитах. В дерме при этом обнаруживается умеренная лимфоцитарная инфильтрация и большое количество меланофагов[5].
Эпидемиология
ФДГ относится к числу крайне редких заболеваний. Распространенность заболевания неизвестна, описано всего около 300 случаев. Заболевание не имеет расовой или этнической предрасположенности и может встречаться у лиц любого происхождения[7].
Синдром значительно чаще диагностируется у женщин: соотношение женщин и мужчин составляет примерно 9:1[7]. Это связано с тем, что заболевание наследуется по Х-сцепленному доминантному типу, и наличие мутации у плода мужского пола в большинстве случаев приводит к внутриутробной гибели. У выживших мальчиков мутация, как правило, возникает de novo и представлена в мозаичной форме. Выжившие пациенты-мужчины составляют около 10 %[8].
У женщин в большинстве случаев заболевание также возникает спорадически: около 95 % пациенток имеют de novo мутацию, не унаследованную от родителей[4].
Клиническая картина
Заболевание манифестирует, как правило, с рождения, причём у женщин симптомы обычно выражены сильнее, чем у мужчин. У большинства пациентов интеллект не страдает, однако в ряде случаев может наблюдаться умственная отсталость разной степени выраженности[6].
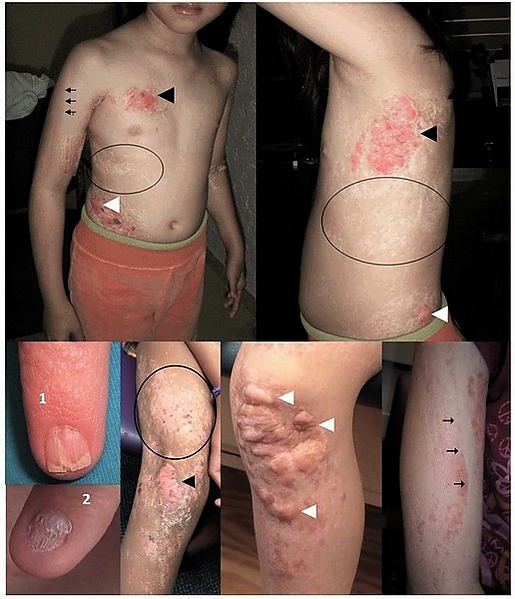
Основным и наиболее ранним проявлением заболевания являются кожные изменения. С рождения или в раннем младенческом возрасте появляются[6][9]:
- Линейная, полосатая, точечная, решётчатая атрофии (гипоплазии). Очаги решётчатой атрофии обычно представлены мелкими точечными вдавлениями в коже, располагающимися вдоль линий Блашко. Участки истончённой или отсутствующей кожи неравномерно распределены по поверхности тела. Также характерна линейная пигментация кожи (чередование тёмных и светлых полос на коже).
- Выпячивания подкожной жировой ткани через участки истончённой дермы, которые выглядят как мягкие желтовато-розовые узелки;
- Врождённая аплазия кожи — очаги полного отсутствия эпидермиса, чаще на туловище и конечностях;
- Папилломы — бородавчатые наросты, развивающиеся с возрастом преимущественно вокруг естественных отверстий (ноздрей, губ, ануса, наружных половых органов), а также на слизистых (язык, глотка, пищевод), могут вызывать затруднение дыхания, глотания или сна;
- Телеангиэктазии — поверхностные сосудистые расширения;
- Редкие или ломкие волосы, иногда их полное отсутствие (очаговая алопеция), особенно в области темени;
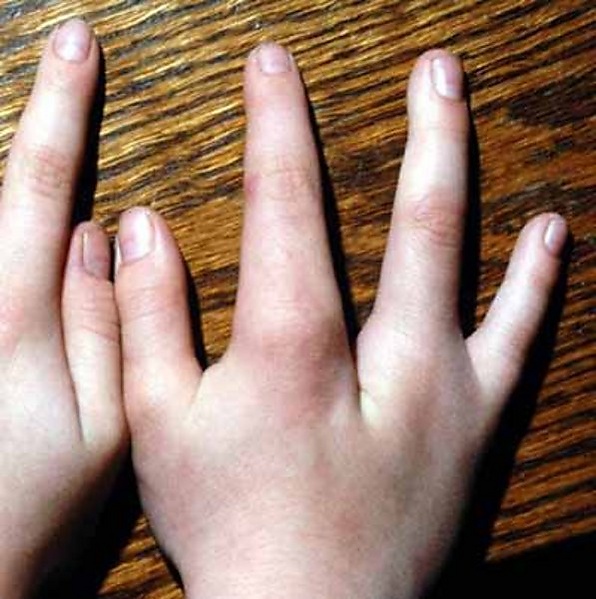
- Аномалии ногтей — дистрофия, бороздчатость, гипоплазия, иногда полное отсутствие ногтей;
- Гиперкератоз ладоней и подошв, гипергидроз, ангидроз, редко — апокриновые невусы и гидроцистомы[5].
Кожные проявления могут быть представлены в нескольких формах: эритематозной, псевдобуллёзной и формой врождённой аплазии. Атрофические зоны могут чередоваться с липоматозными разрастаниями или мелкими сосудистыми мальформациями. При микроскопическом исследовании выявляется глубокая перестройка дермы с участками гипоплазии, отёком и сосудистыми изменениями.
Синдром сопровождается разнообразными аномалиями скелета, которые варьируют по степени выраженности[9]:
- Синдактилия как кожная, так и костная;
- Олигодактилия (отсутствие одного или нескольких пальцев);
- Аномалии кистей и стоп;
- Полидактилия, эктродактилия, адактилия;
- Микро- или брахицефалия;
- Генерализованный остеопороз,
- Краниофациальный дизостоз;
- Костные аномалии таза, позвоночника и рёбер — аномальные позвонки, расщепление позвоночника, сращение или расщепление рёбер, аномалии ключиц;
- Низкорослость, асимметрия конечностей и туловища, кифоз или сколиоз;
- Полосчатая остеопатия — образование вертикальных полосок на костях;
- Врождённые грыжи — пупочные и паховые, а также омфалоцеле — дефект передней брюшной стенки с выходом органов в пупочную область.
- Гигантоклеточные опухоли костей, остеохондромы и костные кисты — описаны в единичных случаях[5].
Нарушения развития лицевого скелета и зубов включают[6][9]:
- Асимметрия лица, гемиатрофия, заострённый подбородок;
- Низко посаженные, маленькие, часто деформированные уши, гипоплазия или дисплазия улитки;
- Узкая переносица, широкие или деформированные ноздри;
- Расщелины губы и нёба, высокое арковидное нёбо, расщелина языка;
- Аномалии зубов — олигодонтия (отсутствие отдельных зубов), дисплазия, неправильное расположение, гипоплазия эмали, нарушения прикуса.
Глазные аномалии встречаются у большинства пациентов и включают[9][5].:
- Микрофтальмия, анофтальмия;
- Колобомы радужки, сосудистой оболочки или сетчатки;
- Катаракта, птоз, нистагм, заворот века;
- Смещение хрусталика, пигментная дегенерация сетчатки;
- Атрофия зрительного нерва, непроходимость слёзных каналов;
- Нарушения зрения различной степени, вплоть до слепоты.
Заболевание может сопровождаться поражением других органов и систем[6][3][5]:
- Аномалии почек — агенезия, подковообразная почка, раздвоенный мочеточник, гидронефроз;
- Пороки сердца, включая открытый артериальный проток;
- Нарушения строения мочевого пузыря (экстрофия);
- Нарушения слуха (нейросенсорная или кондуктивная тугоухость), может быть поражён слуховой нерв;
- Холестеатома;
- Гастроинтестинальные аномалии — кишечная непроходимость, гастроэзофагеальный рефлюкс, смещение анального отверстия;
- Неврологические проявления — гидроцефалия, менингомиелоцеле, гипоплазия мозолистого тела, мальформации Арнольда — Киари;
- Задержка психомоторного развития, реже — выраженная умственная отсталость.
Клиническая картина заболевания крайне вариабельна: от лёгких кожных проявлений до множественных тяжёлых системных пороков. Несмотря на врождённый характер болезни, её течение может сопровождаться появлением новых симптомов в детстве и зрелом возрасте, особенно со стороны кожи и слизистых оболочек[5].
Диагностика
- Молекулярно-генетическое исследование — выявление патогенной мутации в гене PORCN[7].
- Гистологическое исследование поражённых участков кожи[5].
- Рентгенография скелета — выявление костных аномалий (дефекты рёбер, сколиоз, гипоплазия конечностей). Рентгенография может выявить полосчатую остеопатию, которая характеризуется продольными бороздами в метафизах костей[4][5].
- Офтальмоскопия — для выявления врождённых дефектов глаз[8].
- Магнитно-резонансная томография брюшной полости — для исключения пороков развития внутренних органов[8].
- Ультразвуковое исследование почек — для исключения врождённых аномалий мочевыводящей системы[8].
- Аудиометрия — для выявления нарушений слуха[8].
В ряде случаев ФДГ можно заподозрить уже на пренатальном периоде развития при проведении скринингового ультразвукового исследования во время беременности. При выявлении структурных аномалий беременной женщине рекомендуется медико-генетическое консультирование. Для подтверждения диагноза возможно проведение инвазивной пренатальной диагностики — биопсии ворсин хориона или амниоцентеза — с последующим молекулярно-генетическим анализом. Определение мутаций в гене PORCN позволяет установить наличие заболевания на ранних сроках беременности[4][10].
Дифференциальная диагностика
- микрофтальмия с синдромом линейных дефектов кожи,
- недержание пигмента,
- окулоцереброкутанный синдром,
- синдром Ротмунда — Томсона,
- синдром Айкарди,
- синдром Гольденхара,
- синдром Протея,
- синдром Адамса — Оливера,
- энцефалокраниокожный липоматоз,
- синдром Конради — Хюнермана,
- поверхностный липоматозный невус,
- врождённая аплазия кожи,
- бородавка.
Осложнения
Крупные перианальные папилломы могут вызывать трудности при дефекации и гигиене. В редких случаях папилломы в пищеводе или на стенке желудка вызывают непроходимость. Также могут возникать следующие осложнения[5]:
- нарушения жевательной функции,
- речевые нарушения,
- изменение остроты зрения,
- гастропарез,
- гастроэзофагеальный рефлюкс,
- запоры,
- ограничение подвижности.
Возможен летальный исход в младенчестве[7].
Лечение
Лечение ФДГ носит симптоматический характер и направлено на улучшение качества жизни пациента. Включает в себя мультидисциплинарный подход:
- дерматологическая помощь — папилломы и телеангиэктазии могут удаляться с помощью лазерной терапии или хирургическим путём, особенно при выраженном дискомфорте[4][3].
- ортопедическое лечение — при наличии деформаций костно-мышечной системы возможно хирургическое вмешательство, физиотерапия, лечебная физкультура, трудотерапия и использование вспомогательных ортопедических устройств[4][8].
- офтальмологическая и стоматологическая коррекция — по показаниям — установка зубных протезов, коррекция нарушений зрения, лечение аномалий развития глаз и зубов[8][7].
- отоларингологическая помощь — при снижении слуха возможно использование слуховых аппаратов[8].
- неврологическая и психологическая поддержка — при наличии задержки психомоторного развития и когнитивных нарушений рекомендуется регулярная нейрореабилитация (массаж, лечебная физкультура) и психотерапевтическая помощь[4].
Прогноз
Прогноз при ФДГ зависит от тяжести клинических проявлений и вовлечения жизненно важных органов. У большинства пациентов при лёгком течении заболевания возможна нормальная продолжительность жизни, однако кожные и глазные проявления могут сохраняться. Тяжёлые пороки развития, особенно со стороны жизненно важных органов, могут приводить к смерти в младенческом возрасте[7][5]. Характерная высокая внутриутробная летальность для плодов мужского пола[4].
Диспансерное наблюдение
Наблюдение у педиатра, дерматолога, гастроэнтеролога, оториноларинголога, стоматолога, челюстно-лицевого хирурга, офтальмолога, ортопеда[5]. Также необходимы регулярные консультации психолога[4].
Профилактика
Основной мерой профилактики являются пренатальная диагностика[7].