Синдром Шегрена—Ларссона
Синдром Шегрена — Ларссона (СШЛ) — это наследственное заболевание, для которого характерны умственная отсталость различной степени тяжести, сочетающаяся со спастической плегией и врождённым ихтиозом[1].
Что важно знать
История
Заболевание впервые было описано шведскими неврологами К. Г. Т. Шегреном и Т. К. Ларссоном в 1957 году на основе наблюдений за пациентами из северной Швеции. У этих пациентов отмечались умственная отсталость, врождённый ихтиоз и спастические нарушения, связанные с повышенным тонусом мышц конечностей, который усиливается при напряжении и затрудняет пассивные движения. Ген ALDH3A2, играющий ключевую роль в развитии СШЛ, был идентифицирован и локализован в 1996 году[2].
Эпидемиология
СШЛ является редким заболеванием, его распространённость в мире оценивается как 1 случай на 250 000 человек[2].
Этиология
СШЛ — это аутосомно-рецессивное заболевание, вызванное мутациями в гене ALDH3A2, который кодирует фермент жирную альдегиддегидрогеназу (ЖАД). Дефицит ЖАД приводит к накоплению длинноцепочечных алифатических альдегидов и спиртов. Это нарушение липидного обмена вызывает накопление жирных спиртов и жирных альдегидов, что нарушает целостность клеточных мембран. Заболевание в первую очередь поражает кожу, глаза и центральную нервную систему. При этом родители, являющиеся носителями мутации, обычно не имеют симптомов заболевания[2][3].
Патогенез
Информация о токсических эффектах жирных спиртов ограничена. Неясно, вызваны ли патологические изменения самими жирными спиртами или их метаболитами. Предполагается, что накопление жирных спиртов в коже может приводить к ихтиозу, изменяя липидный состав эпидермиса, критически важный для функции водного барьера[3].
Патогенез неврологических изменений также не до конца ясен. Имеются данные о дегенерации нейронов в коре и базальных ганглиях, демиелинизации в белом веществе коры головного мозга, кортикоспинальных и вестибулоспинальных трактах. В мозжечке отмечается потеря клеток Пуркинье и небольшие очаги атрофии[3].
Отложение липидных метаболитов липидных метаболитов в сетчатке глаза приводит к дегенерации клеток Мюллера с последующим образованием кистозных пространств или атрофических изменений в области центральной ямки[3].
Клиническая картина
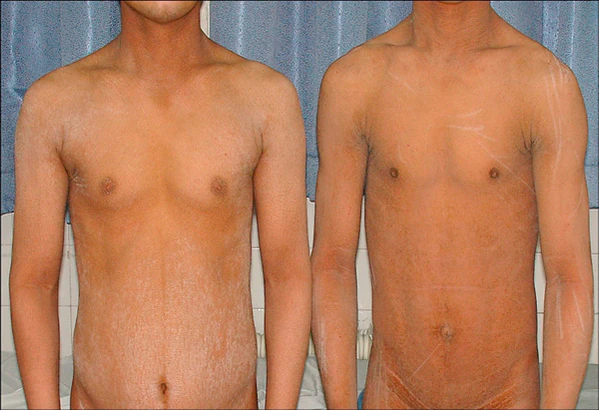
Клинические признаки СШЛ развиваются в пренатальном периоде и в младенчестве. Патологические изменения кожи могут наблюдаться уже на 23-й неделе гестации. Дети часто рождаются недоношенными. Ихтиоз, как правило, присутствует при рождении и является первым симптомом, который привлекает внимание врачей. Ихтиоз носит генерализованный характер и наиболее выражен в складках кожи, на задней поверхности шеи, туловище и конечностях. Центральная часть лица обычно остаётся незатронутой[4].
Неврологические симптомы и признаки появляются на первом или втором году жизни и включают задержку моторного развития из-за спастической дплегии или, реже, спастической тетраплегии. Примерно половина пациентов не способны самостоятельно передвигаться. Судороги наблюдаются примерно у 40 % пациентов. Когнитивные нарушения варьируются от лёгких до тяжёлых, хотя в редких случаях интеллект может оставаться нормальным. Часто отмечаются задержка речи и дизартрия[4].
Характерным офтальмологическим признаком является наличие кристаллических включений в сетчатке, блестящих белых точек, окружающих центральную ямку. Хотя не у всех пациентов с СШЛ наблюдаются эти включения, их наличие является патогномоничным. Также часто встречаются светобоязнь и миопия[4].
Диагностика
МРТ головного мозга обычно выявляет гипомиелинизацию, затрагивающую перивентрикулярное белое вещество, которая может распространяться от лобной до затылочной области. Дополнительным признаком может быть расширение желудочков. Эти изменения связаны с накоплением продуктов липидного обмена в центральной нервной системе[4]
Диагноз подтверждается анализом последовательности гена ALDH3A2[5].
Лечение
В настоящее время не существует эффективного или радикального лечения СШЛ. Терапия в основном симптоматическая и направлена на устранение неврологических и кожных симптомов по мере их возникновения. Лечение требует мультидисциплинарного подхода с участием неврологов, дерматологов, офтальмологов и специалистов по реабилитации[3].
Лечение кожных симптомов при СШЛ в основном неспецифическое. Оно включает меры по восстановлению эпидермального водного барьера, такие как использование увлажняющих лосьонов, удаление избыточных чешуек с помощью кератолитических средств или применение ретиноидов. Часто используются кремы с 2-10 % мочевины, которые наносятся 1-2 раза в день[3].
Лечение спастичности у пациентов с СШЛ включает применение миорелаксантов, бензодиазепинов, антихолинергических препаратов и перорального баклофена. Однако системные побочные эффекты этих препаратов часто ограничивают их применение. Также применяются физиотерапия и хирургические процедуры[3].
Прогноз
Прогноз при СШЛ напрямую связан с тяжестью пороков развития, выраженностью клинических симптомов и наличием сопутствующих осложнений. Пациенты требуют постоянного медицинского наблюдения и пожизненного ухода, направленного на контроль симптомов и улучшение качества жизни[2].