Буллёзный ихтиоз Сименса
Буллёзный ихтио́з Си́менса (ихтио́з буллёзный ти́па Си́менса, эксфолиати́вный ихтио́з Си́менса, пове́рхностный эпидермолити́ческий ихтио́з) — эпидермолитический ихтиоз, наследуемый по аутосомно-доминантному типу. Заболевание обусловлено мутацией гена кератина-2e. Диагноз устанавливается на основании клинической картины и результатах гистологического исследования. Лечение носит симптоматический характер[1][2].
Что важно знать
История
Буллёзный ихтиоз Сименса был впервые описан в 1937 году немецким дерматовенерологом Германом Вернером Сименсом[3].
В 1994 году был идентифицирован ген кератина-2e (KRT2), мутации в котором ассоциированы с развитием буллёзного ихтиоза Сименса[4].
Этиология
Буллёзный ихтиоз типа Сименса является аутосомно-доминантным наследственным заболеванием, обусловленным мутациями гена KRT2, кодирующего кератин 2e. Ген локализован на коротком плече 12-й хромосомы (локус 12q13.13[5]) и обеспечивает синтез кератина второго типа, экспрессируемого преимущественно в клетках верхних слоёв шиповатого и зернистого слоёв эпидермиса[1][6].
Патогенез
Мутации гена KRT2 нарушают формирование кератиновых филаментов и ослабляют структурную стабильность цитоскелета кератиноцитов. Аномальный кератин снижает механическую прочность клеток верхних отделов эпидермиса, что приводит к их повышенной уязвимости при незначительных механических воздействиях[2][6].
Аномальный белок вызывает вакуольную дегенерацию зернистого и верхнего шиповатого слоёв эпидермиса, происходит образование поверхностных булл. При этом пластинчатые тельца (ламеллярные гранулы) не способны полноценно выделять липиды в межклеточное пространство, что дополнительно нарушает барьерную функцию эпидермиса[1].
По мере утолщения эпидермиса склонность к образованию пузырей уменьшается, что объясняет постепенное смягчение клинических проявлений у некоторых пациентов.
Гистологически выявляется акантоз, выраженный зернистый слой, гиперортокератоз и образование внутрироговичных пузырей, компактный гиперкератоз, выраженная вакуольная дегенерация (эпидермолитические изменения) в верхнем шиповатом слое и зернистом слое, скопление филаментов, утолщение зернистого слоя с кератогиалиновыми гранулами неправильной формы[2][6].
Эпидемиология
Распространённость буллёзного ихтиоза Сименса составляет 1:300 000 человек[7].
Буллёзный ихтиоз Сименса наследуется по аутосомно-доминантному типу. Если оба родителя являются гомозиготными носителями заболевания, то вероятность рождения больного ребёнка составляет 100 %. Если же они гетерозиготны, то риск рождения больного ребёнка составляет 75 %[1].
Примерно в половине случаев мутации возникают de novo, и клинические проявления отсутствуют у родителей пациента[8].
Диагностика
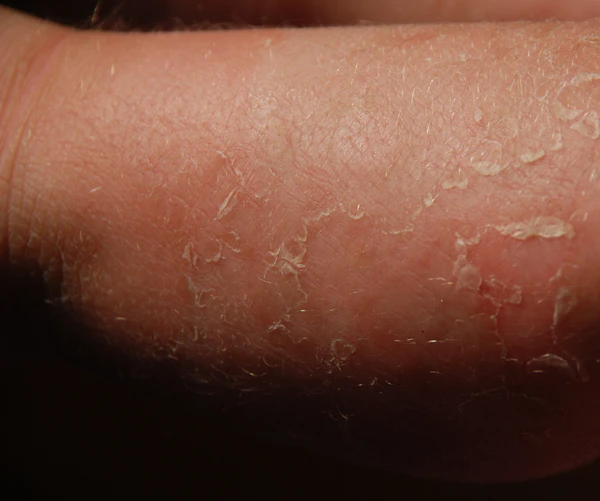
Буллёзный ихтиоз Сименса проявляется с рождения или в неонатальном периоде появлением поверхностных пузырей и волдырей, возникающих при минимальной механической травме или трении[2][7]. Пузыри чаще всего возникают на сгибательных поверхностях, голенях, животе и конечностях[2]. Пузыри быстро вскрываются, образуя поверхностные эрозии. Характерным и диагностически значимым признаком заболевания является феномен Маузеринга (Mauserung) или «симптом линьки»— воротничковое, поверхностное шелушение по краю эрозий, а также небольшие участки нормальной кожи внутри зон гиперкератоза[2][7].
По мере взросления у пациентов развивается поверхностный, диффузный серовато-коричневый гиперкератоз, наиболее выраженный на сгибательных поверхностях крупных суставов, на конечностях и нижней части туловища. Гиперкератоз обычно менее плотный и грубый, чем при эпидермолитическом ихтиозе, и может иметь волнистые края. На других участках кожа выглядит почти нормальной, а ладони и подошвы обычно не поражаются или вовлекаются минимально[2][7].
Волдыри уменьшаются с возрастом, но сохраняются в течение всего детства, а иногда и во взрослом возрасте, в ответ на травму, жару или чрезмерное потоотделение[2].
Нарушение барьерной функции кожи при поверхностном эпидермолитическом ихтиозе делает её уязвимой к бактериальным и грибковым инфекциям. У младенцев значительная поверхностная утрата эпидермиса может приводить к чрезмерной трансэпидермальной потере воды и тепла, создавая риск обезвоживания и переохлаждения. Гиперкератотические наслоения и склонность кожи к образованию пузырей и эрозий способствуют появлению болезненных трещин, особенно в зонах сгибов. Нарушение потоотделения вследствие закупорки потовых желёз может приводить к перегреванию, а при высокой температуре окружающей среды — к гипертермии и даже декомпенсации сердечно-сосудистой системы[1].
- Молекулярно-генетическое исследование — выявление мутаций в гене KRT2[2].
- Электронно-микроскопическое исследование — в кератиноцитах зернистого слоя обнаруживаются структурные изменения тонофиламентов[2].
- Гистологическое исследование поражённых участков кожи[2].
Не применяется.
Дифференциальная диагностика
Дифференциальную диагностику следует проводить со следующими заболеваниями:
- эпидермолитический ихтиоз;
- синдром акрального шелушения кожи;
- синдром стафилококковой обожжённой кожи;
- алопеции, контрактур, карликовости и умственной отсталости синдром;
- атопический дерматит[2].
Осложнения
Могут возникать следующие осложнения:
- вторичное инфицирование[1].
Лечение
Современное лечение наследственных форм ихтиоза носит преимущественно симптоматический характер и направлено на поддержание увлажнённости кожи, восстановление её липидного барьера и удаление избыточных роговых наслоений. При выраженном и распространённом гиперкератозе может применяться системная терапия ретиноидами, которая приводит к заметному снижению толщины рогового слоя и уменьшает вероятность развития бактериальных осложнений[1].
Прогноз
Прогноз благоприятный, буллёзный ихтиоз Сименса обычно протекает в лёгкой форме. Продолжительность жизни не изменяется, а качество жизни существенно не ухудшается[2].
Диспансерное наблюдение
Профилактика
Возможно проведение пренатальной диагностики и генетического консультирования[2].