Кератодермия Меледа
Кератодерми́я Ме́леда (боле́знь о́строва Ме́леда (Млет́а), керато́з Ме́леда, акрокерато́ма врождённая прогресси́рующая, насле́дственная преходя́щая ладо́нно-подо́швенная кератодерми́я, керато́з насле́дственный трансгредие́нтный и прогредие́нтный, кератодерми́я ладо́нно-подо́швенная трансгредие́нтная и прогредие́нтная) — редкая форма ладонно-подошвенной кератодермии с аутосомно-рецессивным типом наследования. Заболевание врождённое и характеризуется прогрессирующим течением, начальные признаки появляются в раннем детстве. К основным проявлениям относятся симметричный гиперкератоз ладоней и подошв с постепенным распространением на тыльные поверхности кистей, стоп, а также на локти и колени. Часто наблюдаются гипергидроз, дистрофия ногтей, периоральная эритема, присоединение вторичной бактериальной или грибковой инфекции, в тяжёлых случаях возможна контрактура пальцев и спонтанная ампутация дистальных фаланг. Генетически заболевание связано с мутациями в гене SLURP1, локализованном на хромосоме 8q24.3. Несмотря на тяжёлые кожные проявления, общее состояние и развитие пациентов, как правило, не страдают. Распространённость кератодермии Меледа составляет около 1 случая на 100 000 человек. В мировой литературе описано около 300 пациентов с подтверждённым диагнозом. Диагностика основывается на характерной клинической картине и подтверждается молекулярно-генетическим исследованием, выявляющим мутации в гене SLURP1. Лечение носит симптоматический характер и направлено на смягчение гиперкератоза, снижение воспаления и борьбу с вторичными инфекциями[2][3].
Общие сведения
История
Болезнь острова Меледа была впервые описана в 1826 году дубровницким врачом Луко Стулличем в итальянском журнале Antologia. Он наблюдал заболевание у нескольких кровных родственников — жителей острова Меледа (Млет), расположенного в Адриатическом море, и охарактеризовал его как «ненатуральную структуру кожи». Позднее болезнь получила название mal de Meleda (млетская болезнь) в честь острова, где впервые была зафиксирована. Остров в течение многих столетий использовался как изолятор для больных чумой и лепрой, что способствовало созданию условий для кровного родства и распространению заболевания в пределах ограниченного генофонда[4][3].
Классификация
Выделяют[5]:
- диффузную ладонно-подошвенную кератодермию,
- фокальную ладонно-подошвенную кератодермию,
- точечную ладонно-подошвенную кератодермию.
Этиология
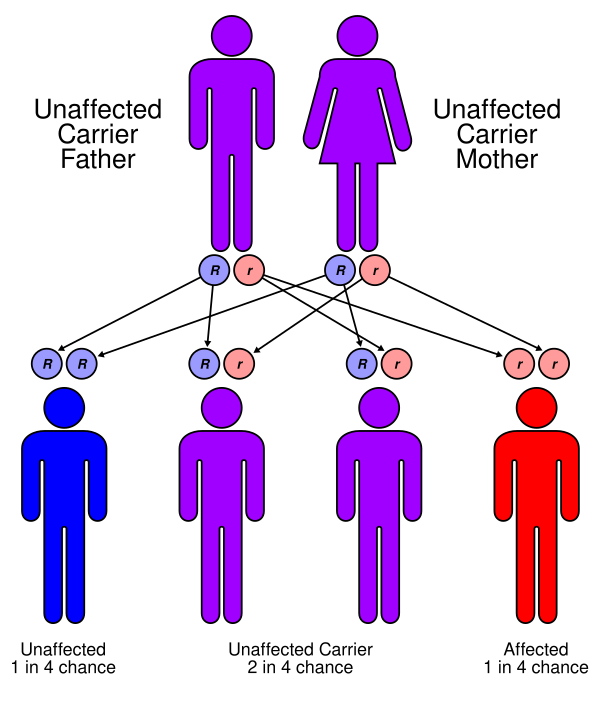
Болезнь острова Меледа вызывается биаллельными мутациями в гене SLURP1, расположенном на длинном плече 8-й хромосомы (локус 8q24.3). Заболевание наследуется по аутосомно-рецессивному типу: заболевание развивается только в случае унаследования патологических аллелей от обоих родителей. Ген SLURP1 кодирует белок SLURP-1, экспрессируемый преимущественно в зернистом слое эпидермиса. Основные патогенные мутации включают миссенс-мутации, нонсенс-мутации, мутации сплайсинга и малые делеции. В редких случаях описаны крупные делеции, затрагивающие весь ген. Заболевание может встречаться в популяциях с высоким уровнем родственных браков[3][6].
Патогенез
Ген SLURP1 кодирует белок SLURP-1 (секретируемый белок Ly-6/PLAUR 1), который экспрессируется преимущественно в зернистом слое эпидермиса и выполняет важные функции в поддержании гомеостаза эпидермиса[3][7]. Этот белок участвует в регуляции апоптоза кератиноцитов, подавлении воспалительных процессов, а также взаимодействует с никотиновыми ацетилхолиновыми рецепторами, расположенными на клетках кожи. Через эти рецепторы SLURP-1 влияет на пролиферацию, дифференцировку и выживание кератиноцитов, способствуя нормальной регенерации эпидермиса[3][8]. Мутации в гене SLURP1 приводят к снижению или полному отсутствию функционального белка SLURP-1. В результате нарушается нормальный механизм апоптоза кератиноцитов. Это приводит к избыточной пролиферации и выживанию кератиноцитов, результатом чего формируется выраженный гиперкератоз — утолщение кожи, особенно на ладонях и подошвах. Также SLURP-1 обладает противовоспалительными свойствами: он ингибирует секрецию фактора некроза опухоли альфа макрофагами и кератиноцитами. При отсутствии функционального SLURP-1 этот процесс не контролируется, что ведёт к активному высвобождению фактора некроза опухоли альфа. Это, в свою очередь, приводит к хемотаксису дендритных клеток и Т-лимфоцитов памяти, которые приводят к хроническому воспалению в эпидермисе[3][8].
В эпидермисе отмечаются выраженный гиперкератоз, паракератоз, гипергранулёз и акантоз. В дерме, особенно в сосочковом слое, выявляется небольшой хронический воспалительный инфильтрат, состоящий преимущественно из лимфоцитов и гистиоцитов. Также характерен локальный гипергидроз, поверхность очагов кератоза обычно влажная, с чёрными точками выводных протоков потовых желёз[4][9].
Эпидемиология
Распространённость кератодермии Меледа составляет около 1 случая на 100 000 человек. В мировой литературе описано около 300 пациентов с подтверждённым диагнозом. Большинство случаев зарегистрированы в странах Средиземноморья — в Южной и Восточной Европе, Северной Африке, на Ближнем Востоке и в Южной Азии[6][10]. Особенно высокое число случаев выявлено в странах бывшей Югославии, в частности в Хорватии, а также в Алжире, Израиле и Тунисе[3]. Частота заболевания не зависит от пола или этнической принадлежности[10].
Диагностика
Кератодермия Меледа проявляется с рождения или в первые месяцы жизни, реже — в раннем детстве. Первым симптомом, как правило, является стойкая эритема с шелушением кожи ладоней и подошв, постепенно переходящая в диффузный симметричный гиперкератоз желтовато-коричневого цвета. Очаги имеют резкие границы и со временем распространяются на тыльную поверхность кистей и стоп в виде перчаток и носков[11][12][3].
В возрасте 4—5 лет формируются плотные роговые наслоения, которые к 15—20 годам становятся массивными. Гиперкератоз может переходить на локтевые и коленные суставы, а также голени и предплечья. Возникают лихеноидные роговые папулы и бляшки, напоминающие псориаз или красный волосяной лишай. Периферия очагов поражения часто ограничена фиолетово-лиловым ободком шириной несколько миллиметров[11][3][2].
Среди постоянных проявлений наблюдаются:
- локальный гипергидроз ладоней и подошв[12][3];
- неприятный запах, связанный с присоединением вторичной бактериальной или грибковой инфекции[12];
- мацерация кожи в зонах наибольшего ороговения[11][4];
- глубокие болезненные трещины, особенно в области пяток[4].
Ногтевые изменения встречаются часто и могут включать[12][3]:
- подногтевой гиперкератоз;
- койлонихию;
- исчерченность (поперечная или продольная);
- вдавления и линии Бо;
- онихогрифоз;
- онихолизис.
У ряда пациентов отмечаются признаки склеродактилии[6], контрактуры пальцев, образование фиброзных тяжей, а в тяжёлых случаях — спонтанная ампутация дистальных фаланг, атрофия фаланг[4][12][2]. Отмечается укорочение фаланг V пальца (брахидактилия)[6][2].
Также часто наблюдаются[3][9]:
- стойкая шелушащаяся эритема периоральной области;
- лейкокератоз и лейкоплакия слизистой оболочки полости рта.
В ряде случаев болезнь сочетается с другими нарушениями[4][11]:
- умственным или физическим недоразвитием;
- атопическими проявлениями (атопический дерматит, астма).
Волосы и зубы, как правило, не изменены. Болезнь имеет хроническое, прогрессирующее течение, однако у некоторых пациентов возможно частичное уменьшение выраженности симптомов с возрастом[11][12]. Также описаны сезонные улучшения (например, в летнее время) и циклические обострения, особенно у женщин перед менструацией[2].
Дифференциальная диагностика
- синдром Папийона — Лефевра,
- кератодермия Грейтера,
- эпидермолитическая ладонно-подошвенная кератодермия,
- неэпидермолитическая ладонно-подошвенная кератодермия,
- ладонно-подошвенная кератодермия типа Нагашимы,
- лёгкие формы врождённой пахионихии,
- синдром Фовинкеля,
- ихтиоз,
- кератодермия Унны —Тоста,
- псориаз,
- красный плоский лишай,
- грибовидный микоз,
- дисменорейные, климактерические, псориатические, ладонно-подошвенные сифилиды,
- болезнь Девержи,
- тилотическая экзема,
- мозоли,
- бородавки.
Осложнения
Лечение
Кератодермия Меледа трудно поддаётся лечению. Терапия носит симптоматический характер и направлена на смягчение ороговевшей кожи, уменьшение воспаления и предотвращение вторичных инфекций. Основу системного лечения составляют ретиноиды (ацитретин, изотретиноин), применяемые как перорально, так и в составе наружных средств[6][12].
Местная терапия включает применение[12][9]:
- кератолитических средств (5—10 % крем с мочевиной, салициловая кислота);
- увлажняющих кремов и лосьонов, улучшающих барьерную функцию кожи;
- антибактериальных и противогрибковых препаратов — при присоединении вторичной инфекции;
- инъекций 5-фторурацила.
В комплексном лечении возможно применение лазерного облучения и ПУВА-терапии, особенно в сочетании с системными препаратами. Также могут применяться препараты витамина D в составе наружной терапии. В отдельных случаях отмечается положительный эффект от наружного применения гентамицина[9][12].
К современным подходам лечения относят использование ингибиторов эпидермального фактора роста (например, эролитиниба), которые способствуют снижению выраженности гиперкератоза при тяжёлом течении заболевания[12].
Прогноз
Диспансерное наблюдение
Индивидуально.
Профилактика
Не разработана.