Синдром Олмстеда
Синдро́м О́лмстеда (СО, мутили́рующая ладо́нно-подо́швенная кератодерми́я с периорифициа́льными бля́шками, мутили́рующая пальмопланта́рная кератодерми́я) — редкий врождённый генодерматоз, характеризующийся ладонно-подошвенной кератодермией с чёткими границами и выраженным периорифициальным гиперкератозом. Заболевание, как правило, манифестирует в первые месяцы жизни и сопровождается стойким поражением кожи, ведущим к деформациям, контрактурам, аутоампутациям пальцев, а также дистрофией ногтей, алопецией и гипермобильностью суставов[1][2]. Большинство зарегистрированных случаев СО являются спорадическими[1], однако описаны и семейные формы заболевания с различными типами наследования, включая аутосомно-доминантный, аутосомно-рецессивный, Х-сцепленный доминантный и Х-сцепленный рецессивный типы[3][4]. Диагноз устанавливается на основании характерной клинической картины, а также при необходимости — с проведением молекулярного-генетического исследования для выявления мутаций в генах[2][5]. Лечение носит симптоматический характер и направлено на уменьшение выраженности гиперкератоза, снижение болевого синдрома и улучшение качества жизни пациентов[2][6].
Что важно знать
История
Заболевание было впервые описано в 1927 году американском врачом Олмстедом, который наблюдал 5-летнего мальчика с врождённой ладонно-подошвенной кератодермией и выраженным периорифициальным гиперкератозом. В своей статье Олмстед отметил необычное сочетание гиперкератоза ладоней и подошв с поражением кожи вокруг естественных отверстий, что позволило выделить данное состояние как отдельную нозологическую форму. Заболевание было названо в его честь[2][6].
Этиология
Большинство зарегистрированных случаев СО являются спорадическими, что предполагает возникновение мутаций de novo[2]. Тем не менее, в литературе описаны и семейные формы заболевания с различными типами наследования, включая аутосомно-доминантный, аутосомно-рецессивный, Х-сцепленный доминантный и Х-сцепленный рецессивный типы[3][4].
Выявлены две ключевые генетические причины СО:
- мутации в гене TRPV3 (транзиторный рецепторный потенциал ваниллоид-3), расположенном на 17-й хромосоме (17p13), обусловливают аутосомно-доминантную или аутосомно-рецессивную формы заболевания. Эти мутации, как правило, приводят к повышенной активности гена[2][3].
- мутации в гене MBTPS2 (мембранно-связанная протеаза фактора транскрипции, сайт 2), ответственны за рецессивную Х-сцепленную форму синдрома[2].
Патогенез
Патогенез СО связан с нарушением регуляции процессов дифференцировки и пролиферации кератиноцитов, что приводит к выраженному гиперкератозу и другим кожным и системным проявлениям[3].
Центральную роль играют мутации гена TRPV3, кодирующего катион-селективный ионный канал, экспрессируемый в эпидермальных кератиноцитах и волосяных фолликулах. Повышенная активность TRPV3, обусловленная мутацией, приводит к усилению апоптоза кератиноцитов, нарушению кератинизации, воспалительной реакции кожи и, как следствие, развитию гиперкератотических поражений. TRPV3 участвует также в модуляции болевой чувствительности и зуда, что объясняет наличие зуда у части пациентов[3][7].
В случае мутаций в MBTPS2 происходит нарушение работы мембранной протеазы, регулирующей активность транскрипционных факторов, что также отражается на процессах эпидермальной дифференцировки[2][5].
Дополнительные патогенетические изменения включают аномалии в экспрессии кератинов (KRT1, KRT10, KRT5, KRT14), а также маркера пролиферации Ki-67, свидетельствующие о сохранении незрелого, гиперпролиферативного эпидермального профиля. У пациентов с СО наблюдается нарушение экспрессии зрелых эпидермальных кератинов (1 и 10 типов) и избыточная экспрессия базальных цитокератинов, характерная для незрелой эпидермальной ткани[3][6][8].
При гистологическом исследовании выявляется массивный акантоз, паракератоз, папилломатоз и незначительный поверхностный периваскулярный инфильтрат[2]
Эпидемиология
Заболевание обычно проявляется при рождении или в раннем детстве, чаще всего — в первые шесть месяцев жизни, и имеет прогрессирующее течение[1]. Синдром встречается крайне редко: его распространённость оценивается менее чем 1 случай на 1000000 человек[2]. В мировой литературе описано не было 73 случаев заболевания. Болезнь диагностируется у представителей обоих полов, однако мужчины поражаются чаще[5]
Диагностика
Диагноз СО в основном устанавливается на основании типичных клинических симптомов[2].
СО, как правило, проявляется при рождении или в первые месяцы жизни, реже — в течение первых 10 лет. Заболевание характеризуется медленным, но неуклонным прогрессированием[2][4].
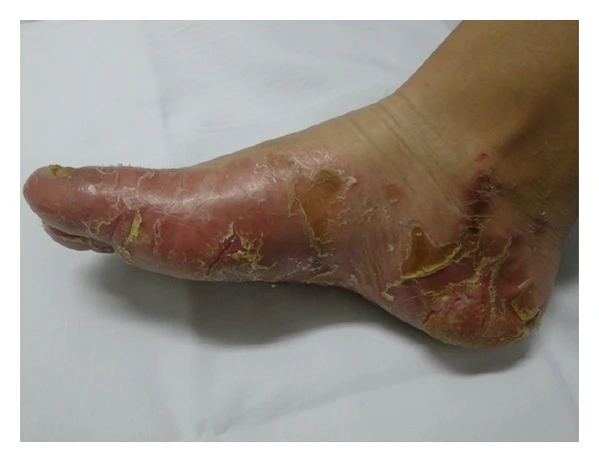
Наиболее типичными проявлениями являются двусторонняя, симметричная, чётко ограниченная и прогрессирующая ладонно-подошвенная кератодермия и симметричные гиперкератотические бляшки вокруг естественных отверстий тела — рта, носа, глаз, наружного слухового прохода, аногенитальной зоны и пупка. Первоначально очаги кератоза могут быть ограниченными и локализоваться в местах давления, но со временем становятся диффузными, кожа утолщается, возникают глубокие болезненные трещины[1][3][4].
Прогрессирующая кератодермия может приводить к деформации сгибательных поверхностей, формированию констрикций, аутоампутации и облитерации пальцев. Эти изменения могут существенно нарушать двигательную активность и в некоторых случаях приводят к инвалидности[1][4].
Характерны периорифициальные и перианальные гиперкератотические бляшки, склонные к мацерации и вторичному инфицированию[3]. Часто наблюдаются выраженные зуд, жжение и боль в области гиперкератотических очагов, которые значительно снижают качество жизни пациентов[1][4].
К частым сопутствующим симптомам относятся:
- универсальная алопеция (часто формируется к 2 годам)[2];
- аномалии ногтей: они могут быть ребристыми, матовыми, утолщёнными (онихогрифоз), шероховатыми, дистрофическими, с подногтевым гиперкератозом. Также может наблюдаться лейконихия, онихолизис, паронихия, отсутствие ногтей[2];
- аномалии волос (гипотрихоз, редкие, ломкие, тонкие волосы)[2][3];
- лейкокератоз слизистой оболочки рта и языка[5];
- гиперкератотические полосы на коленях, локтях, в подмышечных впадинах[3];
- помутнение роговицы, снижение зрения[5];
- гипергидроз или гипогидроз ладоней и подошв[3];
- аномалии зубов, гипермобильность суставов, задержка физического развития[2];
- снижение слуха, реже — первичный склерозирующий холангит[2].
Отмечается склонность к рецидивирующим кожным инфекциям[4][5]. В редких случаях возможно развитие плоскоклеточной карциномы или меланомы на фоне длительно существующих гиперкератотических очагов, что может стать причиной преждевременной смерти[2].
- Гистологическое исследование поражённых участков кожи[2].
- Молекулярно-генетическое исследование — выявление мутаций в гене TRPV3 или MBTPS2[5].
Не применяется.
Дифференциальная диагностика
Включает:
- кератодермия Меледа[1],
- энтеропатический акродерматит[1],
- врождённая пахионихия[2],
- эктодермальная дисплазия[2],
- синдром Фовинкеля[5],
- синдром Клоустона[5],
- синдром Папийона — Лефевра[5],
- синдром Хаима — Мунка[5],
- тирозинемия II типа[5].
Осложнения
Лечение
Специфическая терапия СО не разработана. Лечение носит симптоматический характер и направлено на смягчение гиперкератоза, уменьшение боли и улучшение качества жизни[2][6].
Местное лечение включает:
- эмоленты и увлажняющие средства — для смягчения и увлажнения кожи[4][5];
- кератолитики на основе мочевины, молочной и салициловой кислот — для удаления роговых масс[2][4];
- ретиноиды (например, ретиноевая кислота) и кортикостероиды — оказывают умеренное временное облегчение[4][5];
- гидроколлоидные повязки — при наличии болезненных трещин[2][6];
- регулярные ванночки и бальнеотерапия — способствуют размягчению и последующему механическому удалению гиперкератоза[2],
- мази, содержащие витамины A и D — для смягчения кожи[2]
Системное лечение включает:
- системные ретиноиды (например, ацитретин) могут быть эффективны, особенно при выраженном гиперкератозе, однако эффект часто временный или ограниченный[2][3];
- нестероидные противовоспалительные препараты, противосудорожные препараты, трициклические антидепрессанты и наркотические анальгетики — могут применяться для купирования болевого синдрома[4];
- системные антибактериальные и противогрибковые средства[2].
В тяжёлых случаях, не поддающихся медикаментозной терапии, возможно иссечение гиперкератотических участков с последующей кожной пластикой, однако возможен рецидив[6].
Прогноз
Диспансерное наблюдение
Наблюдение у врача-дерматовенеролога.
Профилактика
Не разработана.
Примечания
| Правообладателем данного материала является АНО «Интернет-энциклопедия «РУВИКИ». Использование данного материала на других сайтах возможно только с согласия АНО «Интернет-энциклопедия «РУВИКИ». |