Эластическая псевдоксантома
Эласти́ческая псевдоксанто́ма (генерализо́ванный эласторе́ксис, синдро́м Гре́нблад — Стра́ндберга) — редкое наследственное заболевание соединительной ткани, относящееся к группе системных дисплазий. В основе патологического процесса лежит нарушение минерализации соединительной ткани, приводящее к эктопической кальцификации и фрагментации эластических волокон. Заболевание носит мультисистемный характер и преимущественно поражает кожу, сетчатку глаза и сердечно-сосудистую систему[2]. Клиническая картина включает появление мелких жёлтоватых папул и бляшек на коже, чаще в области шеи и крупных складок, формирование ангиоидных полос сетчатки с риском прогрессирующей потери зрения, а также сосудистые нарушения. Эластическая псевдоксантома имеет хроническое прогрессирующее течение и отличается высокой вариабельностью проявлений[3].
Общие сведения
История
Эластическая псевдоксантома впервые была описана французским дерматовенерологом Феликсом Бальцером в 1884 году, который обозначил заболевание термином «эластическая ксантома». В 1896 году, Фердинанд-Жан Дарье, исследуя гистологические изменения кожи у пациентов, предложил термин «эластическая псевдоксантома», закрепившийся в медицинской литературе. Первые офтальмологические проявления заболевания в виде ангиоидных полос на сетчатке были описаны Р. У. Дойном в 1889 году и О. Пфланге в 1892 году. В 1929 году шведский офтальмолог Эрик Гренблад и норвежский дерматолог Юхан Страндберг установили сочетание кожных изменений с ангиоидными полосами, что позволило выделить синдром Гренблада — Страндберга[3][4].
Этиология
Эластическая псевдоксантома относится к наследственным заболеваниям соединительной ткани с преимущественно аутосомно-рецессивным типом наследования. В подавляющем большинстве случаев патологический процесс обусловлен мутациями в гене ABCC6, локализованном на коротком плече 16 хромосомы (16p13.1). Данный ген кодирует трансмембранный АТФ-зависимый белок-переносчик MRP6, относящийся к семейству АВС-транспортеров. Описано более 300 различных патогенных вариантов, включая миссенс- и нонсенс-мутации, делеции, инсерции и интронные перестройки[5]. Наиболее распространёнными считаются вариант c.3421C>T, приводящий к преждевременному обрыву синтеза белковой цепи, и делеция экзонов 23-29[2].
В редких случаях заболевание связано с мутациями в гене ENPP1, который чаще ассоциируется с генерализованной инфантильной артериальной кальцификацией. Сходство клинических проявлений при нарушении обоих генов объясняется их участием в едином метаболическом пути, регулирующем процессы минерализации соединительной ткани.
У гетерозиготных носителей мутаций ABCC6 полная клиническая картина обычно не развивается, однако они могут иметь отдельные изолированные признаки заболевания[2].
Патогенез
Патогенез эластической псевдоксантомы обусловлен нарушением системной регуляции кальцификации соединительной ткани. Ведущим звеном процесса является дефицит пирофосфата — основного физиологического ингибитора минерализации[5].
Ключевую роль играет белок-переносчик MRP6, кодируемый геном ABCC6 и преимущественно экспрессируемый в гепатоцитах. В норме он обеспечивает транспорт аденозинтрифосфата (АТФ) во внеклеточное пространство, где под действием фермента ENPP1 происходит его превращение в аденозинмонофосфат и пирофосфат. Пирофосфат препятствует осаждению кальция на эластических волокнах, а образующийся аденозин подавляет активность тканевой щелочной фосфатазы, которая может расщеплять пирофосфат до фосфата — фактора проминерализации[2][5].
При мутациях ABCC6 процесс транспорта АТФ нарушается, что приводит к снижению внеклеточного уровня пирофосфата и смещению соотношения пирофосфат/фосфат в сторону кальцификации. Результатом становится прогрессирующее обызвествление и фрагментация эластических волокон кожи, мембраны Бруха сетчатки и стенок артерий[6]. Дополнительно предполагается, что в поражённых тканях происходит накопление протеогликанов и изменения структуры внеклеточного матрикса, которые усиливают деструкцию эластических структур[5].
Эпидемиология
Эластическая псевдоксантома относится к редким наследственным заболеваниям. Распространённость в общей популяции оценивается в пределах от 1 случая на 25 000 до 1 случая на 100 000 человек[5]. Частота гетерозиготного носительства патогенных вариантов гена ABCC6, ассоциированного с развитием заболевания, составляет приблизительно 1:80 — 1:111. Заболевание встречается у женщин чаще, чем у мужчин. Соотношение женского и мужского пола среди пациентов колеблется от 2:1 до 4:1[2].
Манифестация клинических проявлений чаще всего приходится на второе или третье десятилетие жизни, реже заболевание дебютирует в детском возрасте[5]. Средний возраст постановки диагноза составляет 30-40 лет, что связано с постепенным развитием характерных симптомов и задержкой диагностики. В мире насчитывается около 200 000 человек, страдающих эластической псевдоксантомой. При этом реальная распространённость заболевания может быть выше[3][6].
Диагностика
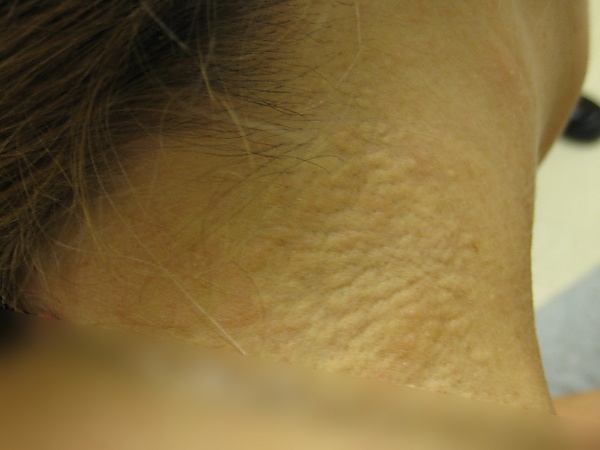
Эластическая псевдоксантома обычно манифестирует в подростковом или раннем взрослом возрасте, однако может проявиться и значительно позже. Первые признаки обычно связаны с кожными изменениями. Появляются мелкие округлые папулы желтоватого или телесного цвета диаметром 1-5 мм, располагающиеся симметрично на задней и боковой поверхности шеи, а также в зонах естественных складок — подмышечных впадинах, паховой области, локтевых и подколенных ямках[5]. Постепенно папулы сливаются, образуя бляшки, придающие коже сетчатый или «булыжниковый» вид. Со временем кожа становится дряблой, морщинистой и может провисать, особенно в области шеи, что описывается как феномен «цыплячьей кожи». Иногда вовлекаются слизистые оболочки полости рта, влагалища или прямой кишки[4]. Несмотря на бессимптомное течение, кожные изменения являются значимым диагностическим маркером и могут предшествовать системным осложнениям[2][6][7].
Поражения глаз встречаются у большинства пациентов. На ранних стадиях наблюдается симптом «апельсиновой корки» — пёстрый вид глазного дна. Позднее формируются ангиоидные полосы, представляющие собой разрывы кальцифицированной мембраны Бруха, расходящиеся от диска зрительного нерва. На их фоне часто развивается хориоидальная неоваскуляризация, сопровождающаяся субретинальными кровоизлияниями, экссудацией и формированием фиброваскулярных рубцов, что приводит к прогрессирующему снижению остроты зрения и может закончиться слепотой[4]. Выделяют три стадии глазных изменений: латентную с бессимптомным течением и ангиоидными полосами, стадию с выраженным снижением остроты зрения вследствие формирования субретинальной неоваскулярной мембраны в макулярной области и терминальную — с рубцеванием, развитием скотомы и необратимой утратой зрения[3][5][7].
Со стороны сердечно-сосудистой системы заболевание проявляется ранним развитием артериальной гипертензии, перемежающейся хромотой, снижением периферического пульса, атеросклерозом в молодом возрасте, стенокардией и инфарктом миокарда. Возможны желудочно-кишечные кровотечения, проявляющиеся в виде кровавой рвоты и мелены. У части пациентов выявляются кальцификаты в других органах, включая почки, поджелудочную железу, печень, селезёнку и молочные железы. В некоторых случаях выявляются гипермобильность суставов, плоскостопие, сколиоз, высокое нёбо, стрии кожи, арахнодактилия[5][7].
Критерии для постановки диагноза подразделяются на большие и малые. К большим критериям относятся характерные кожные проявления в виде жёлтоватых папул и/или бляшек на шее и сгибательных поверхностях либо обнаружение кальцифицированных и фрагментированных эластических волокон при гистологическом исследовании кожи; офтальмологические признаки — симптом «апельсиновой корки» или ангиоидные полосы, подтверждённые ангиографией; а также наличие биаллельной патогенной мутации гена ABCC6 или родственника первой линии с подтверждённым диагнозом[5][7].
К малым критериям относят единичные офтальмологические изменения (короткая ангиоидная полоса, «кометные хвосты», очаги гиперпигментации по ходу полос) и моноаллельные патогенные варианты гена ABCC6. Окончательный диагноз устанавливается при сочетании двух больших критериев. Вероятный диагноз рассматривается при наличии одного большого критерия либо только малых[5][7].
Молекулярно-генетическое исследование направлено на выявление патогенных вариантов гена ABCC6, реже — ENPP1 и GGCX. Определение биаллельных мутаций позволяет достоверно подтвердить диагноз[5][7].
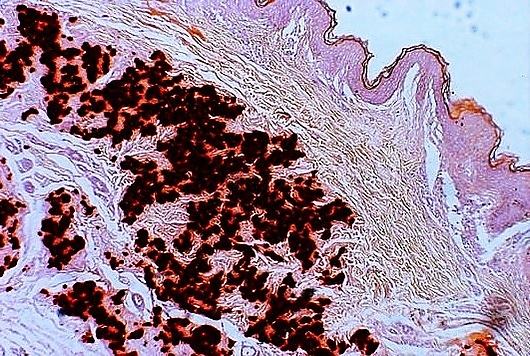
При гистологическом исследовании биопсийного материала кожи в средних и глубоких слоях дермы выявляются фрагментация и кальцификация эластических волокон, их укорочение и скрученность. Для верификации используют специальные окраски: по Фон Косса для выявления кальция, по Вергеффу и Ван Гизону для эластических структур. В ряде случаев используется электронная микроскопия, позволяющая обнаружить внутриволоконные включения кальция и крупные преципитаты, деформирующие волокна[4][5][8].
Дерматоскопическое исследование позволяет обнаружить множественные желтоватые участки, чередующиеся с линейными сосудами, а также сливающиеся бляшки, образующие параллельные тяжи.
При офтальмоскопии на ранних стадиях определяется симптом «апельсиновой корки», позднее — ангиоидные полосы, хориоидальная неоваскуляризация, субретинальные кровоизлияния и рубцы. Для уточнения картины применяются флуоресцентная ангиография и ангиография с индоцианином зелёным[2][7].
В качестве вспомогательных методов используется высокочастотная ультрасонография кожи, позволяющая выявить овальные однородные гипоэхогенные зоны, соответствующие локальной минерализации и накоплению гликозаминогликанов[5]. При сосудистых осложнениях применяются допплерография периферических артерий, эхокардиография, а также методы нейровизуализации при подозрении на ишемические инсульты или внутричерепные кровоизлияния[7].
Дифференциальная диагностика
Дифференциальную диагностику следует проводить со следующими заболеваниями[4][9]:
- серповидноклеточная анемия;
- бета-талассемия;
- сфероцитоз;
- солнечный эластоз;
- перфорирующий кальцифицирующий эластоз;
- псевдоксантома-подобный папиллярный дермальный эластоз;
- синдром дряблой кожи;
- комбинированный дефицит витамин К-зависимых факторов свёртывания крови;
- генерализованная артериальная кальцинация;
- первичный опухолевый (туморальный) кальциноз;
- среднедермальный эластолиз;
- кальцифилаксия;
- липодерматосклероз;
- кольцевидная гранулёма;
- узловатая эритема;
- септальный панникулит;
- нефрогенный системный фиброз;
- болезнь Педжета;
- синдром Марфана;
- синдром Элерса — Данлоса;
- отравление свинцом;
- ксантоматоз;
- соединительнотканный невус;
- анетодермия;
- ювенильная ксантогранулёма;
- cиндром Бушке — Оллендорф[10];
- локализованный приобретённый кожный псевдоксантоматоз[7];
- длительная терапия пеницилламином[7].
Осложнения
Эластическая псевдоксантома сопровождается высоким риском развития тяжёлых осложнений, связанных с поражением сосудов, сетчатки глаза и внутренних органов. Со стороны желудочно-кишечного тракта наиболее значимыми осложнениями являются кровотечения, которые встречаются примерно у 5 % пациентов[11]. Они обусловлены хрупкостью кальцифицированных сосудов. Офтальмологические осложнения включают развитие инвазивного фиброваскулярного роста в области заднего полюса сетчатки, что может приводить к её отслойке, формированию пигментации после очаговых кровоизлияний и, как следствие, к частичной потере зрения[4]. Со стороны сердечно-сосудистой системы отмечаются стенокардия, инфаркт миокарда, транзиторные ишемические атаки, ишемические и геморрагические инсульты. Эти осложнения встречаются реже, чем офтальмологические или желудочно-кишечные, однако они существенно повышают риск летальных исходов. Также возможно развитие перемежающейся хромоты, артериальной гипертензии и раннего атеросклероза[5]. Дополнительно описаны случаи вовлечения мочевыводящей системы и лёгочной ткани, а также повышенная склонность к образованию камней в почках. В акушерской практике у пациенток с эластической псевдоксантомой чаще встречаются самопроизвольные выкидыши на ранних сроках беременности[6][7].
Лечение
Лечение эластической псевдоксантомы носит преимущественно симптоматический характер. Кожные проявления при выраженной дряблости и избытке складок могут быть скорректированы хирургическим путём, однако существует риск медленного заживления и формирования рубцов. В ряде случаев применяются реконструктивные вмешательства, инъекции коллагена или аутологичного жира, а также лазерная терапия с использованием углекислотного лазера для улучшения внешнего вида поражённых участков[7].
Офтальмологические осложнения, главным образом хориоидальная неоваскуляризация, лечатся интравитреальными инъекциями ингибиторов сосудистого эндотелиального фактора роста[12]. Сердечно-сосудистые проявления требуют коррекции факторов риска атеросклероза, лечения артериальной гипертензии и дислипидемии. При тяжёлых нарушениях может потребоваться сосудистая хирургия[6]. Желудочно-кишечные кровотечения лечат эндоскопическими или хирургическими методами, при необходимости назначают железосодержащие препараты и гемотрансфузии[7][13].
Прогноз
Эластическая псевдоксантома представляет собой хроническое прогрессирующее заболевание, которое может существенно снижать качество жизни пациентов вследствие поражения сердечно-сосудистой системы, органов зрения и желудочно-кишечного тракта. Несмотря на высокий инвалидизирующий потенциал, продолжительность жизни у большинства больных остаётся близкой к нормальной[11]. Основными факторами, определяющими прогноз, являются выраженность кальцинации сосудов и степень поражения сетчатки[6][4].
Диспансерное наблюдение
Все пациенты с подтверждённой или предполагаемой эластической псевдоксантомой нуждаются в регулярном диспансерном наблюдении. Ведение должно быть междисциплинарным, с обязательным участием офтальмолога, кардиолога и гастроэнтеролога[4]. Офтальмологический осмотр рекомендуется не реже одного раза в год. Со стороны сердечно-сосудистой системы необходимо регулярное наблюдение у кардиолога, включая контроль артериального давления, липидного профиля и проведение эхокардиографии. Для своевременного выявления желудочно-кишечных кровотечений показаны регулярные исследования кала на скрытую кровь и общий анализ крови с определением уровня гемоглобина. Всем пациентам и их семьям рекомендуется медико-генетическое консультирование. При наличии заболевания в семье возможно проведение дородовой диагностики[2][7].
Профилактика
Специфические методы профилактики эластической псевдоксантомы отсутствуют. Профилактические мероприятия направлены на снижение риска осложнений и включают исключение факторов, способных усугубить течение заболевания. Пациентам рекомендуется ограничить потребление продуктов с высоким содержанием кальция и животных жиров, контролировать массу тела и корректировать сопутствующие заболевания, такие как артериальная гипертензия, гиперлипидемия и сахарный диабет. Противопоказано курение, так как оно усиливает сосудистые нарушения. Для профилактики кровоизлияний в сетчатку и других геморрагических осложнений пациентам следует избегать контактных видов спорта и занятий, связанных с высоким риском травматизации головы и глаз. Не рекомендуется приём аспирина, нестероидных противовоспалительных препаратов и антикоагулянтов без строгих медицинских показаний, поскольку они повышают вероятность кровотечений[4][7][13].
Примечания
Литература
- Белышева Т. С., Семенова В. В., Наседкина Т. В., Пильгуй Э. И., Клецкая И. С., Кюн Ю. А., Валиев Т. Т., Поляков В. Г., Варфоломеева С. Р. Эластическая псевдоксантома: сложности дифференциальной диагностики. Клинический случай молодого пациента с изолированным поражением кожи // Российский журнал детской гематологии и онкологии (РЖДГиО). — 2024. — 13 мая (т. 11, вып. 1). — С. 64–71. — ISSN 2311-1267 2413-5496, 2311-1267.
- Маслова Н. А., Спирин А. Е., Николаева И. П., Поздеева Н. А. Особенности ведения пациента с эластической псевдоксантомой // Современные проблемы науки и образования. — 2024. — Вып. 1. — С. 72. — ISSN 2070-7428.
- Уфимцева М. А., Бочкарев Ю. М., Лесная О. Д., Береснева Т. А. Псевдоксантома эластическая: обзор литературы и описание клинических случаев // Бюллетень сибирской медицины. — 2017. — 1 января (т. 16, вып. 3). — С. 185–191. — ISSN 1682-0363 1819-3684, 1682-0363.