Надбровная ульэритема
Надбро́вная ульэрите́ма (надбро́вная рубцу́ющаяся эрите́ма, керато́з волосяно́й атрофи́ческий лица́, фациа́льный кра́сный фолликуля́рный керато́з; лат. ulerythema ophryogenes, keratosis pilaris faciei, keratosis pilaris rubra atrophicans faciei) — редкое дистрофическое заболевание кожи. Развивается в детском или подростковом возрасте, иногда проявляется с рождения. Этиология и патогенез окончательно не установлены. Предполагается врождённая дистрофия фолликулярного аппарата с нарушением кератинизации. Наследование может быть аутосомно-доминантным или аутосомно-рецессивным, хотя большинство случаев носит спорадический характер. Заболевание иногда ассоциируется с наследственными синдромами, включая синдром Нунан, синдром Корнелии де Ланге и кардио-фацио-кожный синдром. Клинически заболевание проявляется симметричными участками эритемы с множественными мелкими фолликулярными папулами, придающими коже шероховатый, зернистый вид. Наиболее часто поражаются латеральные отделы бровей, щёки, лоб и подбородок. Со временем развивается поверхностная фолликулярная атрофия с выпадением волос, формируются рубцовые изменения[1]. Специфического лечения не разработано[2]. Прогрессирование заболевания обычно прекращается к периоду полового созревания[1].
История
Заболевание было впервые описано в 1889 году Танцером. В 1892 году Пауль Унна предложил его самостоятельное название. В 1925 году Ганс ввёл термин keratosis pilaris rubra atrophicans faciei, который впоследствии закрепился в дерматологической литературе для обозначения данной формы фолликулярного кератоза[3].
Этиология
Этиология надбровной ульэритемы окончательно не установлена. Заболевание рассматривается как врождённое нарушение структуры и функции фолликулярного аппарата с дефектом процессов кератинизации[1].
Описаны как спорадические случаи, так и семейные формы. Наследование может быть по аутосомно-доминантному или аутосомно-рецессивному типу. В ряде публикаций сообщается о мутациях в гене DSG4, кодирующем десмоглеин-4, участвующий в формировании межклеточных контактов в эпидермисе и волосяных фолликулах[4][5]. Также выявлены отдельные случаи, связанные с мутациями в гене LRP1 (ген белка 1, родственного рецептору липопротеинов низкой плотности)[6].
Также наблюдается возможная связь заболевания с хромосомными аномалиями, в частности с моносомией короткого плеча 18-й хромосомы, что позволяет предполагать локализацию генов, ответственных за фолликулярную кератинизацию, в данной области. Ульэритема также описана в составе ряда наследственных синдромов, включая синдром Нунан, синдром Корнелии де Ланге и кардио-фацио-кожный синдром[3].
Патогенез
Патогенез заболевания связан с нарушением процессов ороговения в области устья волосяного фолликула. Аномальная кератинизация приводит к накоплению роговых масс в просвете фолликула. Ороговевшие чешуйки заполняют фолликулярную воронку, вызывая её обтурацию и затрудняя выход волоса на поверхность кожи. Закупорка фолликула сопровождается развитием перифолликулярного воспаления. Хроническое воспаление со временем приводит к повреждению фолликулярных структур, формированию атрофии кожи и стойкой алопеции в области бровей[3][5].
При наследственных формах предполагается, что мутации в генах, участвующих в формировании межклеточных контактов и дифференцировке кератиноцитов (например, DSG4), нарушают адгезию и нормальную кератинизацию в фолликулярном эпителии. В случаях, ассоциированных с хромосомными аберрациями, патогенез связывают с утратой генов, регулирующих процессы фолликулярного ороговения[3].
Для гистологической картины надбровной ульэритемы характерны фолликулярный гиперкератоз, атрофия сальных желёз и волосяных фолликулов, а также периваскулярные лимфогистиоцитарные инфильтраты и перифолликулярный фиброз соединительной ткани[1].
Эпидемиология
Распространённость заболевания неизвестна. Заболевание считается редким. Патология встречается у представителей различных рас и этнических групп. Заболевание наблюдается как у мужчин, так и у женщин, без выраженных половых различий. Наиболее часто диагноз устанавливается у детей и подростков. Большинство случаев носит спорадический характер, однако описаны семейные формы с аутосомно-доминантным и аутосомно-рецессивным типами наследования[3][5].
Диагностика
Диагноз устанавливается на основании анамнестических данных, физикального обследования; при затруднении клинической диагностики диагноз подтверждается результатами патолого-анатомического исследования биопсийного материала кожи[1].
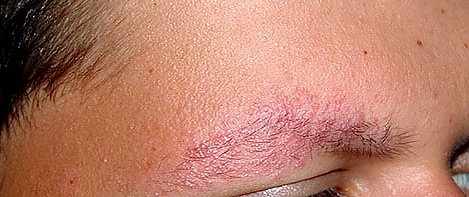
Заболевание чаще всего развивается в детском или подростковом возрасте, иногда проявляется с рождения. Высыпания носят симметричный характер и преимущественно локализуются на лице, прежде всего на коже латеральной части бровей, щёк, лба, подбородка[1]. В редких случаях описаны поражения кожи плеч, бёдер и ягодиц[7].
Начальными проявлениями обычно являются участки эритемы с множественными мелкими фолликулярными гиперкератотическими папулами. Папулы тесно расположены, не склонны к слиянию и придают коже зернистый, шероховатый вид. При пальпации поражённые участки ощущаются как неровные[1][7].
Со временем вследствие хронического воспаления формируются поверхностные фолликулярные рубчики и атрофические изменения различной степени выраженности. В области латеральных частей бровей развивается поредение и выпадение волос; при прогрессировании возможна стойкая потеря наружных отделов бровей[1][7]. На щеках преобладает эритема, кератоз выражен нерезко, атрофия едва заметна[7].
В отдельных случаях наблюдаются единичные фолликулярные папулы на разгибательных поверхностях конечностей, отрубевидное шелушение, признаки волосяного лишая, покраснение ладоней и подошв, акроцианоз[3][7]. В некоторых случаях заболевание сочетается с задержкой умственного и физического развития, а также с различными врождёнными пороками развития[7].
Субъективные ощущения обычно отсутствуют, однако некоторые пациенты могут иногда отмечать жжение или зуд[7]. С годами заболевание перестаёт прогрессировать и на коже остаются едва заметные участки сетчатой атрофии. Прогрессирование болезни обычно прекращается в период полового созревания[1].
Пациентам с эритематозными поражениями кожи рекомендуется микроскопическое исследование соскоба с очага поражения на грибы для исключения грибковой инфекции[1].
Также для уточнения диагноза и проведения дифференциальной диагностики с другими дерматозами выполняется биопсия кожи с последующим гистологическим исследованием биопсийного материала[1].
Инструментальные исследования не применяются[1].
Дифференциальная диагностика
Дифференциальная диагностика надбровной ульэритемы проводится со следующими заболеваниями:
- красный плоский лишай волосяной;
- себорейный дерматит;
- атрофодермия червеобразная;
- кератоз фолликулярный шиповидный декальвирующий Сименса;
- ихтиоз фолликулярный[1];
- фолликулит;
- атопический дерматит;
- милиум;
- обыкновенные угри;
- цинга[8];
- псориаз;
- вульгарный ихтиоз;
- эритромеланоз фолликулярный лица и шеи;
- фолликулотропный грибовидный микоз;
- синдром Чжу — Токита — Такенучи — Ким;
- фронтальная фиброзная алопеция[3].
Осложнения
Осложнения встречаются редко и описаны ограниченно. Заболевание не сопровождается системными нарушениями. Наиболее значимым последствием является стойкий косметический дефект, связанный с эритемой, шероховатостью кожи и поредением бровей, что может вызывать выраженный психологический дискомфорт у пациентов[8].
Лечение
Этиотропное лечение заболевания не разработано. Терапия направлена на уменьшение выраженности фолликулярного гиперкератоза, эритемы и воспалительных проявлений.
В основе терапии лежит регулярное использование наружных средств, способствующих нормализации процессов ороговения. Применяются кератолитические препараты (салициловая кислота, мочевина, молочная и другие α-гидроксикислоты), смягчающие и увлажняющие средства, а также топические ретиноиды[5][7]. Рекомендуются мягкие очищающие средства, не содержащие мыла[5].
Механическое удаление поверхностных роговых чешуек (щадящая эксфолиация) может временно улучшать внешний вид кожи. Эффект наружной терапии обычно носит временный характер[5].
При среднетяжёлом и тяжёлом течении у взрослых может рассматриваться назначение системных ретиноидов (изотретиноина)[1].
При распространённых формах заболевания у взрослых может применяться узкополосная средневолновая ультрафиолетовая терапия (длина волны 311 нм). У детей фототерапия допустима при тяжёлых, торпидных формах заболевания с учётом противопоказаний и под контролем специалиста[1].
Для уменьшения эритемы описано применение импульсного лазера на красителях (PDL) и интенсивного импульсного света (IPL). Эффект, как правило, временный; покраснение может рецидивировать, особенно под воздействием солнечного излучения, поэтому пациентам рекомендуется защита от солнца[5][6].
Также в отдельных публикациях сообщается об использовании других лазерных методик, включая титан-фосфатный лазер с длиной волны 532 нм (KTPL), александритовый лазер, диодный лазер, Nd:YAG-лазер и фракционный углекислотный лазер[6].
Хирургическое лечение не применяется.
Прогноз
Надбровная ульэритема имеет доброкачественное хроническое течение. В большинстве случаев активность процесса уменьшается после полового созревания: выраженность эритемы и фолликулярного гиперкератоза постепенно снижается, новые элементы появляются реже, прогрессирование заболевания прекращается[5].
Вместе с тем сформировавшиеся атрофические изменения кожи и выпадение волос в области латеральных отделов бровей носят необратимый характер. При выраженной фолликулярной атрофии возможно сохранение стойкого косметического дефекта[5][8]. Системные осложнения для заболевания не характерны, общее состояние пациентов не нарушается[8].
Диспансерное наблюдение
Пациенты находятся под наблюдением врача-дерматовенеролога[1].
Профилактика
Специфическая профилактика надбровной ульэритемы не разработана. В качестве общих профилактических мер рекомендуется[5][8]:
- регулярный щадящий уход за кожей с использованием мягких очищающих средств и эмолентов;
- избегание травматизации очагов поражения;
- защита кожи от ультрафиолетового излучения;
- своевременное обращение к врачу при появлении признаков прогрессирования заболевания.
Примечания
| Правообладателем данного материала является АНО «Интернет-энциклопедия «РУВИКИ». Использование данного материала на других сайтах возможно только с согласия АНО «Интернет-энциклопедия «РУВИКИ». |