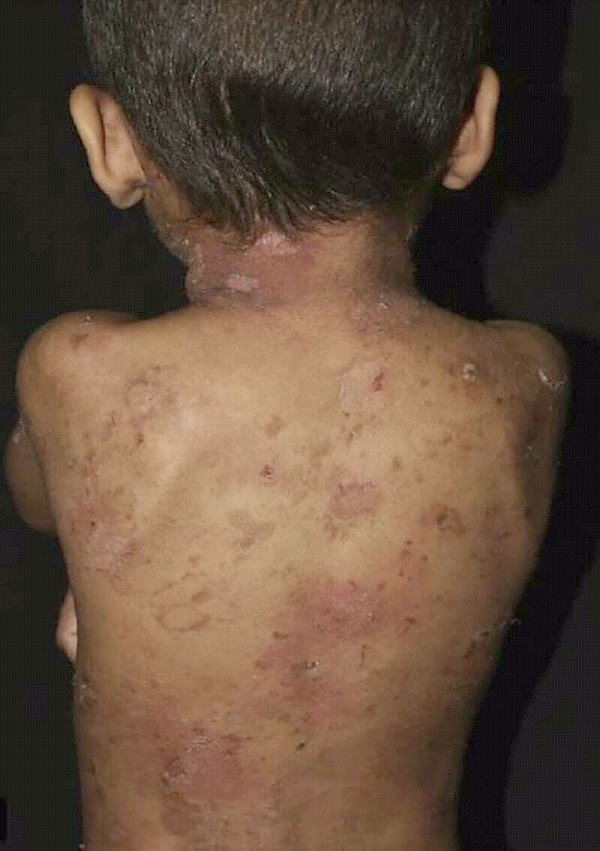
Эпидермолитический ихтиоз
Эпидермолитический ихтиоз (ЭИ, ранее эпидермолитический гиперкератоз) — тяжёлая форма ихтиоза, которая начинается с покраснения, появления пузырьков, повреждения кожи и шелушения у новорождённых[4][5]. Чрезмерное ороговение (утолщение) кожи обычно развивается через несколько месяцев[5]. К другим симптомам относятся зуд, образование болезненных трещин, сильный запах тела и отсутствие пота[5]. Тяжесть и степень поражения кожи разнятся[4]. В числе возможных осложнений — обезвоживание, инфекция, включая сепсис, проблемы с суставами и электролитный дисбаланс[5].
Общие сведения
| Эпидермолитический ихтиоз | |
|---|---|
| Синонимы | Буллёзный эпидермоидный ихтиоз, буллёзный эпидермоидный ихтиоз (БЭИ), буллёзная врождённая ихтиозиформная эритродермия (БВЭИ),[1] буллёзная ихтиозиформная эритродермия[2] буллёзная врождённая ихтиозиформная эритродермия Брокка[3] |
| Специальность | Дерматология |
| Симптомы |
Ранние: покраснение кожи, пузырьки, повреждение кожи, отслоение[4] |
| Осложнение | Инфекция, обезвоживание, дисбаланс электролитов, проблемы с суставами[5] |
| Обычное начало | У новорождённых[4] |
| Продолжительность | На протяжении всей жизни[5] |
| Типы | С поражением и без поражения ладоней и подошв[5] |
| Причины | Мутации кератина 1 или кератина 10[5] |
| Факторы риска | Семейный анамнез[5] |
| Метод диагностики | Внешний вид, биопсия кожи, генетическое тестирование[5] |
| Дифференциальная диагностика | Другие причины ихтиоза[5] |
| Профилактика | Предродовой скрининг[5] |
| Лечение | Увлажняющие средства, ретиноиды[4] |
| Лекарство |
|
| Прогноз | Тяжесть заболевания уменьшается с возрастом[4] |
| Частота | Редко, встречается как у мужчин, так и у женщин[5] |
| Смертность | Данные отсутсвуют[5] |
История
Распространённость
Причины
Заболевание вызвано мутацией в гене, кодирующем белки кератин 1 или кератин 10, что приводит к нарушению структуры внешнего слоя кожи[5]. Заболевание чаще всего наследуется по аутосомно-доминантному типу[5]. В меньшей степени встречается рецессивная форма[4].
Диагноз
Лечение
Лечение включает регулярное нанесение густых увлажняющих средств[4], ретиноиды, наносимые на кожу в виде кремов или принимаемые внутрь, N-ацетилцистеин, лиарозол и кальципотриол[4][5]. Антибактериальное мыло, хлоргексидин и ванночки с разбавленным гипохлоритом натрия могут уменьшить вторичную бактериальную колонизацию кожи[5]. Тяжесть заболевания обычно уменьшается с возрастом[4].