IgA-зависимая пузырчатка
IgA-зави́симая пузырча́тка (IgA-пузырча́тка, IgA пемфигу́с; лат. IgA pemphigus) — редкое аутоиммунное внутриэпидермальное буллёзное заболевание кожи, характеризующееся болезненными и зудящими везикулопустулёзными высыпаниями, возникающими вследствие образования и отложения антител класса IgA, направленных к антигенам межклеточной связывающей субстанции многослойного плоского эпителия[1][2]. Клинически IgA-пузырчатка проявляется вялыми везикулами или пустулами, которые могут располагаться на эритематозной либо неизменённой коже, склонны к слиянию и формированию кольцевидных очагов с корками в центре. Наиболее часто поражаются кожа туловища, подмышечных областей, конечностей и паха; нередко заболевание сопровождается выраженным зудом[3]. IgA-пузырчатка подразделяется на два основных подтипа: субкорнеальный пустулёзный дерматоз и внутриэпидермальный нейтрофильный дерматоз[2]. Заболевание протекает более доброкачественно по сравнению с IgG-опосредованной пузырчаткой, однако требует своевременной диагностики и адекватного лечения для предотвращения осложнений и рецидивов[2].
Классификация
IgA-зависимая пузырчатка подразделяется на два типа: субкорнеальный пустулёзный дерматоз Снеддона — Уилкинсона и внутриэпидермальный нейтрофильный дерматоз[2].
Этиология
Этиология IgA-зависимой пузырчатки окончательно не установлена. Основным механизмом считается образование аутоантител класса IgA, направленных против белков клеточной адгезии кератиноцитов. В качестве антигенов-мишеней описаны десмоглеин-1, десмоглеин-3 и десмоколлин-1, относящиеся к семейству десмосомальных кадгеринов. В ряде случаев выявляются множественные антигены-мишени, включая различные десмоколлины и десмоглеины, что связывают с феноменом эпитопного распространения[4].
IgA-пузырчатка нередко ассоциируется с другими заболеваниями. Сообщается о её сочетании с моноклональной гаммапатией, множественной миеломой, язвенным колитом, ревматоидным артритом, синдромом Шегрена, ВИЧ-инфекцией, а также злокачественными новообразованиями, включая рак лёгких, периферическую Т-клеточную лимфому, хронический миелоидный лейкоз и диффузную крупноклеточную В-клеточную лимфому[2][4].
Патогенез
В патогенезе IgA-пузырчатки основную роль играют аутоантитела класса IgA, связывающиеся с межклеточными структурами кератиноцитов. Их взаимодействие с десмосомальными и недесмосомальными белками приводит к нарушению межклеточной адгезии[4].
IgA-антитела способны фиксироваться на поверхности кератиноцитов и взаимодействовать с Fc-рецептором (CD89) на нейтрофилах. Это вызывает хемотаксис и активацию нейтрофилов, сопровождающиеся выделением протеолитических ферментов и формированием внутрикожных пустул и пузырей. В развитии заболевания предполагается роль интерлейкина-5, стимулирующего продукцию IgA, а также γδ-Т-лимфоцитов, участвующих в регуляции IgA-иммунного ответа[2][4].
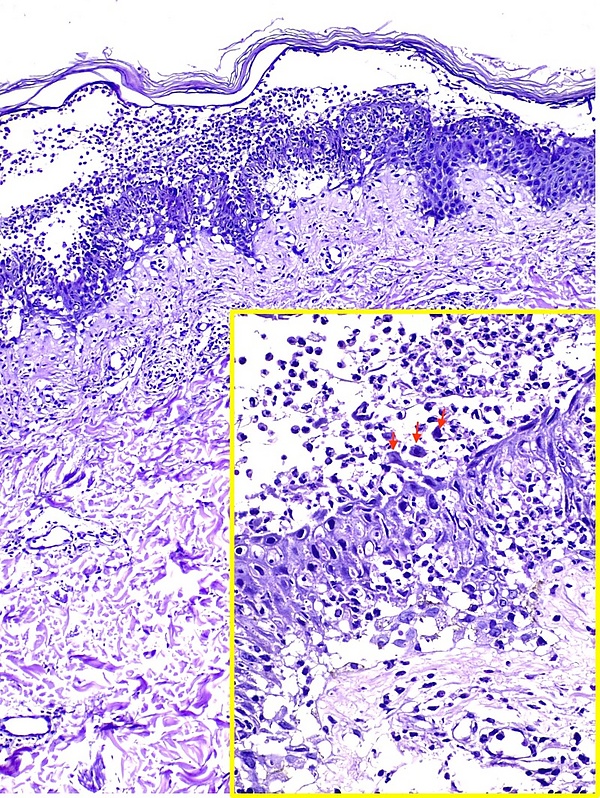
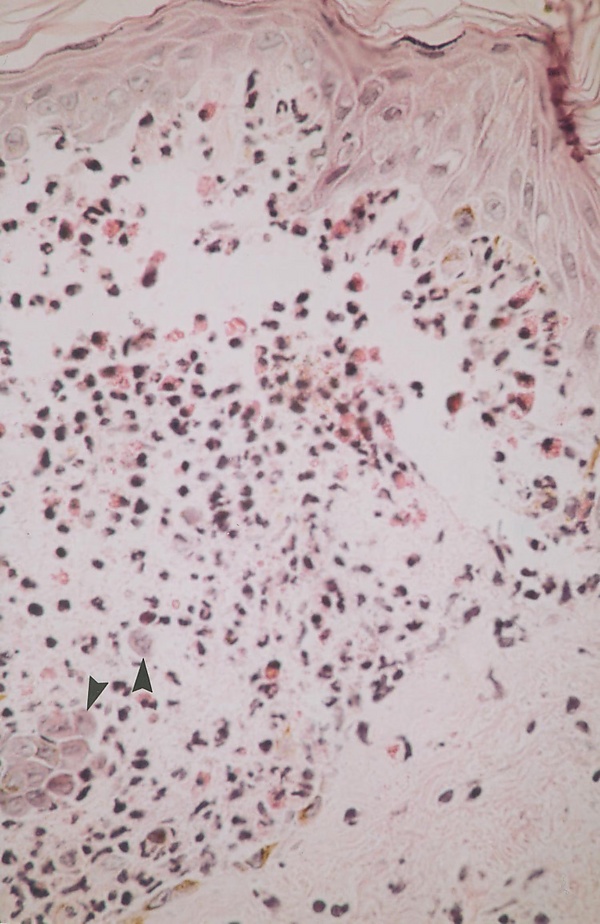
Гистологическое исследование образцов кожи выявляет внутриэпидермальные пустулы с нейтрофильной инфильтрацией, минимальным акантолизом и межклеточными отложениями IgA в эпидермисе. При подтипе субкорнеального пустулёзного дерматоза изменения локализуются преимущественно субкорнеально (в верхних слоях эпидермиса), при внутриэпидермальном нейтрофильном дерматозе — в нижних и средних слоях эпидермиса[2][5].
Эпидемиология
IgA-зависимая пузырчатка является одним из наиболее редких аутоиммунных буллёзных заболеваний[2]; её распространённость точно не установлена. Описаны отдельные случаи в Северной и Южной Америке, Европе и Азии. В обзоре, опубликованном в 2019 году, было проанализировано 137 пациентов с IgA-пузырчаткой; возрастная распространённость варьирует от 1 месяца до 94 лет при среднем возрасте начала 51,5 года. Явной гендерной предрасположенности не выявлено, однако в этом обзоре отмечено небольшое преобладание женщин над мужчинами в соотношении приблизительно 1,1:1[4].
Диагностика
IgA-зависимая пузырчатка проявляется как хроническое везикуло-пустулёзное заболевание кожи. Начало обычно подострое. Первые элементы представляют собой вялые везикулы на эритематозном основании или на внешне неизменённой коже. Везикулы быстро наполняются нейтрофилами и превращаются в пустулы, которые склонны к вскрытию с образованием эрозий, кольцевидных или полициклических бляшек с корками в центральной части. Высыпания могут иметь герпетиформный рисунок и склонность к слиянию[1][4].
Наиболее частые субъективные симптомы включают зуд и болезненность[2][6].
Высыпания преимущественно локализуются на туловище и проксимальных отделах конечностей; также могут поражаться подмышечные и паховые области, межпальпебральные складки, кожа волосистой части головы и заушные области. Реже вовлекаются перианальная область и слизистые оболочки. Поражения ладоней и подошв, как правило, не наблюдаются[1][4].
Слизистое поражение наблюдается редко, что позволяет дифференцировать IgA-пузырчатку от других форм пузырчатки. Заболевание протекает хронически, но обычно имеет более доброкачественное течение по сравнению с классической IgG-опосредованной пузырчаткой[1].
- Гистологическое исследование поражённых участков кожи[2].
- Иммунофлуоресцентные методы являются ключевыми в постановке диагноза:
- прямая иммунофлуоресценция биоптата кожи выявляет межклеточные отложения IgA на поверхности кератиноцитов в виде «мелкоячеистой сетки». В ряде случаев могут обнаруживаться небольшие количества IgG и комплемента C3[1][2];
- непрямая иммунофлуоресценция с использованием сыворотки пациента демонстрирует циркулирующие IgA-аутоантитела примерно у половины больных[4].
- Иммуноферментный анализ используется для определения аутоантител IgA к десмоглеину-1, десмоглеину-3 и десмоколлину-1[4].
Не применяется.
Дифференциальная диагностика
Включает:
- буллёзное импетиго;
- пустулёзный псориаз;
- линейный IgA-зависимый буллёзный дерматоз;
- герпетиформный дерматит Дюринга;
- листовидная пузырчатка[2];
- эозинофильный пустулёзный фолликулит[4];
- бактериальная кожная инфекция[7].
Осложнения
Основные осложнения, связанные с IgA-пузырчаткой[2]:
- вторичное инфицирование,
- рубцевание.
Большинство осложнений, связанных с IgA-пузырчаткой, вызваны длительным лечением. Осложнения, связанные с применением глюкокортикоидов[2]:
- остеопороз;
- язвенная болезнь желудка;
- надпочечниковая недостаточность;
- инфекция;
- задержка роста у детей;
- увеличение веса;
- анемия;
- гипертоническая болезнь;
- сахарный диабет.
Осложнения, связанные с приёмом дапсона[2]:
- метгемоглобинемия;
- гемолитическая анемия;
- нейтропения;
- агранулоцитоз;
- печёночная недостаточность;
- DRESS-синдром.
Лечение
Основной метод лечения — системное или местное (при малой площади высыпаний) применение глюкокортикоидов (преднизолон, метилпреднизолон). Однако монотерапия стероидами часто оказывается недостаточно эффективной. Наиболее устойчивый клинический эффект достигается при комбинации системных глюкокортикоидов с дапсоном[2][7].
К альтернативным или дополнительным препаратам относятся колхицин, ретиноиды (изотретиноин, ацитретин), микофенолата мофетил, а также адалимумаб и ритуксимаб. Эти средства применяются преимущественно при резистентных формах заболевания или при непереносимости стандартной терапии[2][7].
Прогноз
Прогноз благоприятный. В отличие от IgG-опосредованной пузырчатки, IgA-зависимая пузырчатка протекает в более лёгкой форме и обычно имеет локализованный характер[4]. При своевременной диагностике и адекватном лечении заболевание проходит без образования рубцов и не приводит к тяжёлым осложнениям[7].
Диспансерное наблюдение
Регулярное наблюдение у врача-дерматовенеролога[1].
Клиническое обследование и контроль лабораторных показателей (концентрация натрия, калия, хлоридов в крови, коагулограмма, клинический анализ крови, анализ крови биохимический) должно проводиться как минимум два раза в год, при необходимости чаще. Ежегодно проводится рентгенография лёгких, денситометрия, ультразвуковое исследование органов брюшной полости, почек, щитовидной железы и паращитовидных желёз, органов малого таза и маммография (у женщин), УЗИ предстательной железы (у мужчин), эзофагогастродуоденоскопия, анализы на онкомаркеры[1].
Профилактика
Специфических мер профилактики не разработано[1].