Миопатия
Миопа́ти́я (от др.-греч. μῦς «мышца» + πάθος «болезнь, страдание») — хронические прогрессирующие нервно-мышечные заболевания, характеризующиеся первичным поражением мышц.
Миопатия имеет высокую медико-социальную значимость, связанную с тяжестью заболевания, высоким уровнем инвалидизации и ухудшением качества жизни больного[3].
Что важно знать
Классификация
В настоящее время существуют разные классификации. Более ранней была клиническая классификация нервно-мышечных заболеваний, которые ранее все определялись как болезнь мышц. В рамках этой классификации выделяли конечностно-поясную, лице-плече-лопаточную, гумеро-тибиальную и другие виды. Чёткой клинической классификации нервно-мышечным заболеваниям и миопатиям, в частности, сейчас нет, но до сих пор широко используются исторически сложившиеся и закреплённые за некоторыми заболеваниями.
Возникновение патогенетической классификации связано с появлением новых знаний о том, что миодистрофии могут возникать вследствие множественного поражения нервов, вследствие нарушения обменных процессов, токсических воздействий, воспалительных процессов, породило деление на первично-мышечные заболевания, невральные амиотрофии и др. Патогенетическая классификация миопатии с развитием науки становится все детальней, и сейчас учёные стремятся указывать в диагнозе поражённый белок (например, кальпаинопатия, титинопатия и др.). Уточнение дефектного белка позволяет также предположить и установить мутацию.
Необходимо разделять наследственные и приобретённые миопатии.
Анамнез наследственных миопатий содержит более или менее чёткие указания на наличие заболевания у родственников, хотя это необязательно. Примеры наследственных миопатий: дистрофические миопатии (миодистрофия Дюшенна и др.), митохондриальные миопатии, болезни накопления (болезнь Помпе и др.).
К приобретённым относятся метаболические (развившиеся вследствие хронической недостаточности необходимых для здорового метаболизма элементов и витаминов, а также нарушений обмена веществ); токсические (из-за отравления организма лекарственными средствами, алкоголем, наркотиками) и др[4][5].
Патогенез
Патогенез различных видов миопатий различен, в зависимости от поражённого гена и даже локуса. Нарушение синтеза структурных белков миофибрилл приводит к появлению дистрофических миопатий (или дистрофических миодистрофий). Например, ДМД Дюшенна, конечностно-поясным миодистрофииям и др. Нарушение синтеза или снижение активности ферментов приводят к появлению болезней накопления.
Рано или поздно появляются характерные проявления миопатии (равно как и других нервно-мышечных заболеваний): мышечная слабость и атрофия мышц.
Клинические проявления
Симптоматика миодистрофии может существенно различаться в зависимости от того, в какой форме протекает болезнь[6].
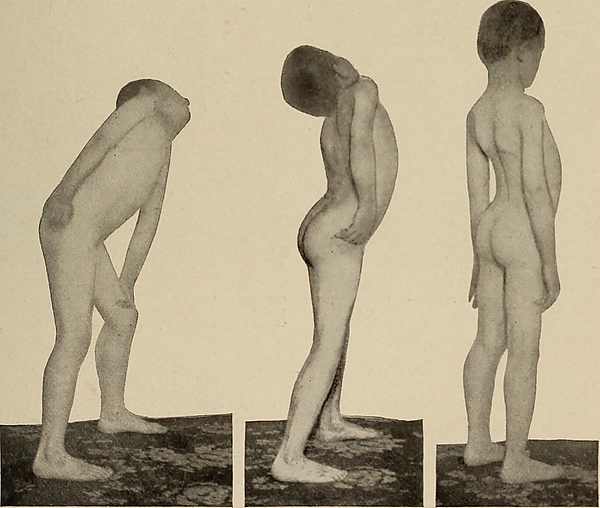
Чаще всего у пациента отмечается нарастание симптоматики. Его беспокоит небольшая мышечная слабость в руках и ногах, приводящая к быстрой утомляемости при ходьбе или какой-либо иной физической нагрузке. Постепенно слабость прогрессирует, и возникают атрофические изменения со стороны отдельных мышечных волокон. Становится сложнее выполнять привычные движения, возникают трудности с более существенной активностью.
Зачастую отмечаются такие симптомы, как:
- «крыловидное» выпирание лопатки;
- опущение плеч и выпячивание живота;
- усиление изгиба в поясничном отделе позвоночника;
- переваливающаяся походка и др.
Обычно патологические изменения в мышцах при мышечной дистрофии имеют симметричный характер. Зачастую очаги атрофии обнаруживаются в проксимальных отделах конечностей, в результате чего дистальные отделы могут подвергаться псевдогипертрофии. Больше всего псевдогипертрофия заметна в области голеней, увеличивающихся в объёме.
По мере прогрессирования дистрофии тонус мышц ещё больше снижается, сухожильные рефлексы угасают. Двигательная активность пациента сокращается вплоть до полной невозможности выполнения произвольных движений.
При поражении мимической мускулатуры мимика пациента становится более скудной: он не может улыбнуться, нахмуриться и т. д. В случае, когда патологический процесс затрагивает круговую мышцу рта, возникают трудности с произношением звуков и слов.
В некоторых случаях при миопатии может происходить вторичное поражение дыхательной системы. На фоне гемодинамических и вентиляционных нарушений развиваются повторные застойные пневмонии, возникает дыхательная недостаточность. Иногда у таких пациентов выявляются интерстициальные заболевания лёгких[6].
Диагностика
Существует множество форм миопатий, отличающихся возрастом дебюта заболевания, тяжестью течения и преимущественным поражением тех или иных групп мышц. Сложность диагностики некоторых заболеваний заключается в том, что эти заболевания редки, а также в том, что даже в пределах одной нозологии имеется широкая вариабельность симптомов.
Диагноз ставится на основании
- клинических проявлений (слабость мышц, их похудение);
- данных ЭМГ (миопатический паттерн на игольчатой ЭМГ);
- КФК плазмы крови (повышение до десятков и сотен верхней границ нормы);
- МРТ мышц (картина жирового или соединительно-тканного перерождения мышц, характерное для какого-либо заболевания распределение поражения мышц);
- биопсии нервно-мышечного лоскута. Более информативно использование криосрезов биоптатов, но и за рубежом чаще, а в России почти всегда используется обычный способ приготовления препаратов. Выделяются:
- Простая микроскопия с окраской.
- Иммуногистохимическое исследование.
- в некоторых случаях необходимо применять специальные анализы крови на наличие определённых ферментов (болезнь Помпе).
Дифференциальная диагностика
В дифференциальный диагноз входят нервно-мышечные заболевания другого генеза (невральные, спинальные мышечные атрофии), травматические поражения мышц и нервов, воспалительные мышечные заболевания, а также широкий дифференциальный диагноз миопатий друг c другом.
Лечение
Радикального лечения таких заболеваний пока не существует. Как правило, пациенту назначаются симптоматическое лечение, лечебная физическая культура, массаж, физиотерапия. Тем не менее, учёные занимаются разработкой методов генной и клеточной терапии, а для миопатии в рамках болезни накопления — заместительной терапии. По показаниям, к примеру — при миопатии Дюшенна, могут применяться стероиды для замедления развития болезни[7].
В 2014 году Европейский Комитет по лекарственным препаратам для человека (CHMP) разрешил регистрацию препарата Трансларна (Translarna), или аталурен (ataluren), для лечения мышечной дистрофии Дюшенна.
В мае 2024 года в России успешно прошёл доклинические испытания (на животных) препарат для лечения мышечной дистрофии Миоши, разработанный учёными Белгородского государственного национального исследовательского университета. Директор объединённого центра генетических технологий НИУ БелГУ Алексей Дейкин прокомментировал специфику инновационной разработки[8]:
Мы предложили подход по лечению заболевания за счёт доставки в мышечные клетки гена, который кодирует отсутствующий белок. Доставка происходит двумя способами: с помощью аденоассоциированных вирусов или плазмид. [Обе формы] препарата прошли исследование по эффективности и безопасности.
При получении соответствующего разрешения Министерства здравоохранения Российской Федерации препарат пройдёт клинические исследования для оценки эффективности и безопасности его применения у людей[8][9].
См. также
Примечания
Литература
- A Tarnopolsky М. Metabolic Myopathies // Continuum (Munneap Minn). 2022. 1. 28 (6). 1752—1777.
- Рушкевич Ю. Н., Мальгина Е. В., Бадамшин Р. Р., Лихачёв С. А., Пашук С. Н., Гусина А. А., Сталыбко А. С., Криницкая К. А. Наследственные миопатии у взрослых // Медицинские новости. 2021. № 2 (317). 23—28.
- Беленикин М.С., Жилина С.С., Баринов А.А., Шарина М.Ю., Брюханова Н.О., Магомедова Р.М., Мещерякова Т.И., Петрин А.Н., Демидова И.А., Прокопьев Г.Г., Мутовин Г.Р., Притыко А.Г. Аллельный вариант врождённой миопатии Салиха // Российский вестник перинатологии и педиатрии. — 2015. — № 3. — С. 89—93. — ISSN 1027-4065.
Ссылки
- Созданный в Белгороде препарат для лечения дистрофии Миоши прошёл доклинические испытания. Новость на ТАСС (2024)
- Статья о регистрации препарата Трансларна (Translarna), или аталурен (ataluren), для лечения мышечной дистрофии Дюшенна.
- MDA — Ассоциация мышечной дистрофии (США)
- Итальянское сообщество по борьбе с мышечной дистрофией
- «Телетон» — ежегодный телемарафон против мышечной дистрофии и других наследственных болезней
- Neuromuscular Diseas Center — Центр нервно-мышечных заболеваний Washington University, St. Louis, MO USA. Справочная информация по всем нервно-мышечным заболеваниям от причины (вплоть до мутации) до специфики ведения пациентов.
- Информационно-образовательный ресурс Миопатия.by