Алкаптонурия
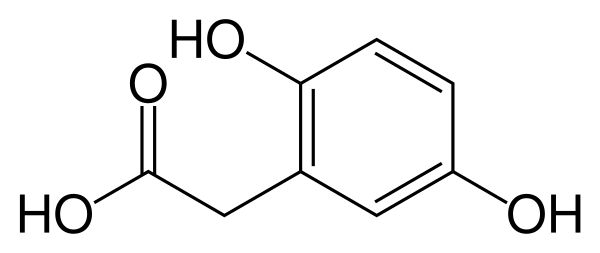
Алкапто́нури́я (охроно́з) - редкое наследственное заболевание с аутосомно-рецессивным типом наследования, относящееся к нарушениям обмена тирозина. Развитие данной патологии обусловлено изменением структуры и функции фермента гомогентизат-1,2-диоксигеназы, который вырабатывается преимущественно в печени и почках и отвечает за утилизацию гомогентизиновой кислоты, являющейся промежуточным продуктом распада тирозина. Наиболее частыми клиническими проявлениями заболевания становятся боли в поясничном отделе позвоночника и артропатия, представляющая собой вторичный остеоартрит, поражающий коленные, тазобедренные и плечевые суставы. Прогноз при данном заболевании благоприятный[2][3].
Общие сведения
История
Самое раннее известное свидетельство существования алкаптонурии относится к глубокой древности: клинические признаки данного заболевания были обнаружены при палеопатологическом исследовании египетской мумии по имени Харва, датируемой приблизительно 1500 годом до нашей эры. Научное описание патологии началось в XIX веке. В 1859 году Бодекер, исследуя мочу пациентов, выявил её необычную способность к восстановлению, что послужило основой для введения термина «алкаптонурия», происходящего от арабского слова «alkali». Позднее, в 1866 году, Рудольф Вирхов при микроскопическом исследовании тканей описал характерный пигмент, имеющий бледную коричневато-жёлтую (охристую) окраску, и назвал это явление «охронозом». Ключевым этапом в понимании природы заболевания стала работа Арчибальда Гаррода, который в своих Крунианских лекциях 1908 года описал алкаптонурию как классический пример «врождённой ошибки метаболизма». Мутация в гене HGD, связанная с развитием заболевания, была описана в 1996 году[4].
Этиология
Этиологически алкаптонурия представляет собой аутосомно-рецессивное метаболическое заболевание, обусловленное биаллельными мутациями с потерей функции в гене HGD, который локализован на хромосоме 3q21-23. Данные патогенные варианты приводят к дефициту фермента гомогентизат-1,2-диоксигеназы, необходимого для превращения гомогентизиновой кислоты в малеилацетоуксусную кислоту в рамках катаболизма тирозина. В норме фермент гомогентизат-1,2-диоксигеназа представляет собой структуру из шести субъединиц, называемую гексамером, которая организована в два тримера, каждый из которых содержит атом железа. Различные мутации могут нарушать функцию, структуру или растворимость этого фермента. В редких случаях данное генетическое заболевание может наследоваться по аутосомно-доминантному типу, однако предполагается, что за такие случаи ответственны дефекты в других генах[4][5].
Патогенез
Патогенетический дефект при алкаптонурии заключается в недостаточности фермента гомогентизат-1,2-диоксигеназы. В норме этот фермент катализирует расщепление ароматического кольца гомогентизиновой кислоты с использованием молекулярного кислорода в качестве ко-субстрата, что приводит к образованию малеилацетоуксусной кислоты. Данная реакция является ключевым этапом в распаде тирозина и фенилаланина, в конечном итоге ведущим к образованию фумарата и ацетоацетата, которые вовлекаются в дальнейшие метаболические пути, такие как цикл трикарбоновых кислот и кетогенез. Фермент экспрессируется преимущественно в печени и проксимальных почечных канальцах, хотя низкий уровень экспрессии обнаружен и в других тканях. Мутации в гене HGD нарушают структуру этого фермента. Наиболее распространённым типом мутаций являются миссенс-мутации, которые приводят к нарушению функции фермента тремя основными способами: снижением стабильности отдельных мономеров, разрушением взаимодействий между мономерами в гексамере или изменением аминокислот в области активного центра. Другие типы мутаций включают сайты сплайсинга, сдвиг рамки считывания, нонсенс-мутации и делеции. В результате ферментативная активность либо полностью отсутствует, либо критически снижена, что ведёт к накоплению гомогентизиновой кислоты в жидкостях организма и моче[6].
Ключевым патологическим процессом является охроноз — накопление пигмента, производного гомогентизиновой кислоты, в соединительной ткани. Механизмы образования пигмента до конца не изучены, однако предполагается, что гомогентизиновая кислота подвергается аутоокислению с образованием свободных радикалов и последующей полимеризацией, напоминающей образование меланина. Процесс образования и отложения пигмента запускает порочный круг патологических изменений. Он сопровождается генерацией активных форм кислорода, что приводит к системному окислительному дисбалансу и воспалению. В хондроцитах окислительный стресс вызывает дисфункцию, нарушения аутофагии и клеточную гибель. По мере прогрессирования заболевания хрящ становится жёстким и хрупким, теряя способность равномерно распределять нагрузку. Хроническое воспаление и нарушенные клеточные ответы могут также способствовать отложению вторичного амилоида в зонах пигментации. В конечном итоге это приводит к дегенерации суставного хряща и развитию вторичного остеоартрита, а на поздних стадиях наблюдается полная резорбция кальцифицированного хряща и субхондральной кости[6].
Эпидемиология
Эпидемиологические данные указывают на значительную вариабельность распространённости алкаптонурии в мировом масштабе. В среднем заболевание встречается у 1 человека на 250 000 — 1 000 000 новорождённых. В некоторых географических регионах, а также в отдельных изолированных популяциях, например в Доминиканской Республике, Индии и Иордании, распространённость патологии значительно выше, что объясняется эффектом основателя и традицией близкородственных браков. Наиболее высокая задокументированная распространённость отмечена в Словакии, где заболевание диагностируется у одного из 19 000 человек. В Российской литературе, согласно имеющимся данным, описано 57 клинических случаев заболевания[6][7].
Диагностика
Клиническая картина алкаптонурии характеризуется поэтапным развитием симптомокомплекса, манифестирующего в различные возрастные периоды. В детском возрасте патогномоничным, хотя и непостоянным, признаком служит гомогентизиновая ацидурия, проявляющаяся потемнением мочи при контакте с воздухом вследствие окисления и полимеризации гомогентизиновой кислоты; у значительной части пациентов данный симптом может отсутствовать. Основные клинические проявления развиваются на третьем или четвёртом десятилетии жизни и связаны с охронозом — системным отложением пигментных производных гомогентизиновой кислоты в соединительной ткани. Дегенеративно-дистрофические изменения опорно-двигательного аппарата представляют собой доминирующее клиническое проявление. Первым симптомом, как правило, выступают боли в поясничном и грудном отделах позвоночника, дебютирующие в возрасте около 30 лет. По мере прогрессирования патологического процесса формируется охронотическая артропатия крупных суставов, преимущественно коленных и тазобедренных, с развитием вторичного остеоартрита, суставных выпотов и контрактур. У всех пациентов в исходе заболевания развивается генерализованное поражение суставов. В позвоночнике прогрессируют кифосколиотическая деформация, остеохондроз с сужением межпозвоночных дисков, стеноз позвоночного канала и, в ряде случаев, компрессионная миелопатия[4][5].
При физикальном обследовании пациентов с алкаптонурией выявляются характерные изменения со стороны различных органов и систем. При осмотре ушных раковин может отмечаться синевато-серая пигментация, особенно в области завитка и противозавитка, а пальпаторно нередко определяется утолщённый, ригидный или обызвествлённый ушной хрящ. Исследование позвоночника, как правило, демонстрирует сглаженность физиологического поясничного лордоза, усиление грудного кифоза и значительно ограниченный объём движений вследствие анкилозирования. При обследовании крупных суставов, в особенности коленных, могут наблюдаться выпот, крепитация и сгибательные контрактуры. Пальпация сухожилий может выявить их утолщение или дефекты, свидетельствующие о перенесённых разрывах, наиболее часто поражаются ахиллово сухожилие и сухожилие надколенника[5].
Жидкостная хроматография с тандемной масс-спектрометрией: в крови и моче определяется высокая концентрация гомогентизиновой кислоты[5].
Молекулярно-генетический анализ крови методом секвенирования: используется для выявления мутации гена HGD[5].
Магнитно-резонансная томография помогает выявить охроноз на ранних стадиях, позволяя визуализировать характерное утолщение и структурные изменения ахиллова сухожилия и сухожилия надколенника ещё до появления пальпируемых узелков. В позвоночнике определяется дегенерация межпозвоночных дисков и специфические охронотические изменения[5].
Рентгенография необходима для выявления анкилоза и патогномоничных обызвествлений межпозвонковых дисков в виде пластинок, преимущественно в поясничном отделе позвоночника. Этот метод также позволяет диагностировать обызвествление ушного хряща и сочетание дегенерации дисков с их плотной кальцификацией, особенно в поясничной области[5].
При биомикроскопии глаза у пациентов с алкаптонурией выявляются двусторонние изменения конъюнктивы и склеры, локализующиеся в области глазной щели паралимбально. Выраженность этих изменений варьирует от минимальных желтоватых отложений пигмента в конъюнктиве у лимба до интенсивной коричнево-чёрной пигментации склер и коричневатых отложений в конъюнктиве. В зонах конъюнктивальных и эписклеральных депозитов наблюдается извитость и расширение сосудов конъюнктивы, причём выраженность сосудистых изменений коррелирует с интенсивностью пигментных отложений. В ряде случаев отмечаются точечные коричневатые отложения в лимбе и в роговице у лимба в области глазной щели, а также мелкие пигментные невусы и глыбки пигмента в радужке[3].
Дифференциальная диагностика
Дифференциальная диагностика алкаптонурии проводится со следующими заболеваниями[4]:
- остеоартрит;
- охроноз;
- меланосаркома;
- ревматоидный артрит;
- клапанные пороки сердца;
- порфирия;
- анкилозирующий спондилит.
Осложнения
Алкаптонурия ассоциирована с широким спектром системных осложнений, развивающихся вследствие прогрессирующего отложения пигмента и накопления гомогентизиновой кислоты в различных тканях[4][5]:
- со стороны сердечно-сосудистой системы наблюдается охроноз клапанного аппарата с развитием дистрофической кальцификации и стенозирования, наиболее часто аортального клапана, а также кальцификация коронарных артерий, что служит значимой причиной летальности и может потребовать хирургической коррекции;
- характерны спонтанные разрывы сухожилий, преимущественно ахиллова и надколенника, возникающие примерно у трети пациентов вследствие нарушения поперечной сшивки коллагена полимерами гомогентизиновой кислоты;
- часто встречаются камнеобразование в почках и предстательной железе с формированием характерных чёрных конкрементов, причём прогрессирующее снижение почечной функции усугубляет системное накопление гомогентизиновой кислоты и ускоряет охроноз;
- к менее распространённым осложнениям относятся рестриктивные заболевания лёгких вследствие анкилоза рёберно-грудинных сочленений, пигментация гортанных хрящей, кондуктивная тугоухость при вовлечении слуховых косточек, остеопения с повышенным риском переломов, а также вторичный амилоидоз;
- в спектр осложнений также входят холелитиаз, сиалолитиаз, периферическая нейропатия, и метаболические расстройства.
Лечение
До появления эффективной медикаментозной терапии основным подходом к лечению алкаптонурии на протяжении более пятидесяти лет являлось диетическое ограничение белка, направленное на снижение поступления предшественников гомогентизиновой кислоты. Однако данный метод не продемонстрировал эффективности в замедлении прогрессирования заболевания у взрослых пациентов и ассоциирован с риском развития саркопении и недостаточности питания, особенно при неконтролируемом самостоятельном применении. Использование аскорбиновой кислоты с целью антиоксидантного эффекта и замедления пигментации также не подтвердило клинической эффективности в крупных исследованиях и в настоящее время не рекомендуется для рутинной терапии. Ключевым достижением в лечении заболевания стало применение ингибитора фермента, участвующего в метаболизме тирозина на этапе, предшествующем образованию гомогентизиновой кислоты. Данный лекарственный препарат продемонстрировал способность снижать продукцию гомогентизиновой кислоты более чем на девяносто пять процентов и замедлять клиническое прогрессирование заболевания[6].
Симптоматическая терапия включает купирование болевого синдрома. С этой целью используются нестероидные противовоспалительные препараты, лекарственные средства для лечения нейропатической боли, а в отдельных случаях — опиоидные анальгетики. Хирургическое лечение остаётся важным компонентом помощи пациентам с развившимися осложнениями. Наиболее востребованными вмешательствами являются эндопротезирование крупных суставов по поводу тяжёлой артропатии, операции на позвоночнике, хирургическое восстановление разрывов сухожилий и протезирование клапанов сердца при их охронотическом поражении[6].
Прогноз
Диспансерное наблюдение
Диспансерное наблюдение за пациентами с алкаптонурией осуществляется мультидисциплинарной командой медицинских специалистов, включающей офтальмолога, врача-генетика, физического терапевта, ревматолога, ортопеда-травматолога, кардиолога для пациентов старшего возраста, специалиста по лечению боли, клинического фармаколога и терапевта. Объём и частота контрольных обследований определяется индивидуально[4].
Профилактика
Молекулярно-генетическое исследование родителей поражённого ребёнка позволяет подтвердить гетерозиготное носительство и оценить риск повторения заболевания в семье, составляющий 25 %. На основании полученных данных проводится медико-генетическое консультирование, в ходе которого врач-генетик разъясняет семье характер наследования и доступные репродуктивные опции. С целью профилактики рождения больного ребёнка возможна пренатальная диагностика путём исследования ДНК плода, полученного при биопсии ворсин хориона или амниоцентезе, а также преимплантационная генетическая диагностика в циклах экстракорпорального оплодотворения[6].
Примечания
Литература
- Bernardini G., Braconi D., Zatkova A., et al. Alkaptonuria (англ.) // Nature Reviews Disease Primers. — 2024. — Vol. 10. — P. 16. — doi:10.1038/s41572-024-00498-x.
- Денисова Е. В., Кузин А. В. Офтальмологические проявления алкаптонурии // Офтальмология. — 2022. — Т. 19, № 1. — С. 118—122. — doi:10.18008/1816-5095-2022-1-118-122.
- Раденска-Лоповок С. Г., Тимакова А. А., Кузин А. В., и др. Алкаптонурия — морфологические изменения тканей суставов. Обзор литературы и собственные наблюдения // Архив патологии. — 2020. — Т. 82, № 4. — С. 41—46. — doi:10.17116/patol20208204141.