Семейная гиперлизинемия
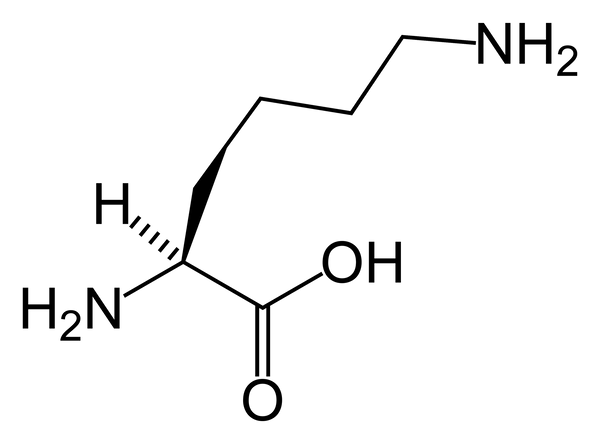
Семе́йная гиперлизинеми́я (СГ) — редкое аутосомно-рецессивное метаболическое заболевание, обусловленное двуаллельными дефектами гена AASS. Данный ген кодирует α-аминодипиновую семиальдегид-синтазу — бифункциональный фермент, отвечающий за начальные этапы катаболического пути L-лизина. Этот процесс происходит преимущественно в митохондриях гепатоцитов и клеток почек и ведёт к образованию ацетил-КоА. Клинические проявления при СГ могут варьироваться и включают психомоторную задержку, раннюю эпилепсию, задержку физического развития, а также слабость связок и мышц. Однако патогенетическая роль гиперлизинемии является предметом дискуссий в связи с высокой клинической вариабельностью в поражённых семьях, а также тем фактом, что около 50 % описанных пациентов остаются бессимптомными[1].
Что важно знать
История
В 1964 году Вуди описал первого пациента с СГ 1-го типа, обусловленной дефицитом активности альфа-кетоглутаратредуктазы. Пациенткой была девочка, рождённая от кровнородственного брака. К семи месяцам у неё проявились мышечная слабость, гипотония, фебрильные и афебрильные судороги, а также задержка развития. С годами также стали очевидны тяжёлая интеллектуальная недостаточность и поведенческие отклонения. В 1968 году Карсон описал первого пациента с СГ 2-го типа, сопровождавшейся сахаропинурией, что было связано с дефицитом активности фермента сахаропиндегидрогеназы. Этот пациент имел интеллектуальную недостаточность и низкий рост. В последующие годы на основе клинических и биохимических данных были идентифицированы дополнительные пациенты с СГ как 1-го, так и 2-го типа, у которых определялся широкий спектр фенотипических проявлений. Однако лишь после 2000 года, с идентификацией гена AASS, стали возможны первые исследования по установлению корреляции между генотипом и фенотипом этого заболевания[1].
Классификация
Согласно международной классификации болезней 10-го пересмотра, СГ относится к нарушениям обмена лизина и гидроксилизина (E72.3)[2].
Согласно международной классификации болезней 11-го пересмотра, СГ относится к врождённым нарушениям обмена аминокислот и других органических кислот (5C50.4)[3].
В зависимости от того, какая именно ферментативная функция нарушена, выделяют два подтипа СГ[1]:
- тип 1 характеризуется сочетанным дефицитом активности двух ферментов: лизин-кетоглутаратредуктазы и сахаропиндегидрогеназы;
- тип 2 обусловлен изолированным дефицитом активности только сахаропиндегидрогеназы.
Этиология
СГ вызвана дефицитом фермента α-аминодипиновой семиальдегид-синтазы вследствие мутаций в соответствующем гене AASS. Этот фермент является бифункциональным и состоит из двух доменов: лизин-2-оксоглутаратредуктазы и сахаропиндегидрогеназы. Заболевание наследуется аутосомно-рецессивно[4].
Патогенез
Альфа-аминодипиновая семиальдегид-синтаза — бифункциональный фермент, который отвечает за первые два этапа основного катаболического пути расщепления аминокислоты лизина, который протекает преимущественно в митохондриях клеток печени и почек и ведёт к образованию ацетил-КоА. В норме, благодаря первой активности фермента (лизин-кетоглутаратредуктазной), лизин соединяется с α-кетоглутаратом, превращаясь в промежуточное соединение — сахаропин. Затем, благодаря второй активности фермента (сахаропиндегидрогеназной), сахаропин окисляется до α-аминодипинового семиальдегида и глутамата[1].
Дефицит активности этого фермента более чем на 90 % блокирует основной путь метаболизма лизина. Это приводит к ряду взаимосвязанных патологических процессов, формирующих клиническую картину заболевания[1][5]:
- Непосредственная токсичность и метаболический дисбаланс: значительное накопление лизина в крови и тканях, а также его производных (пипеколиновой кислоты, сахаропина) оказывает прямое нейротоксическое действие на центральную нервную систему. Это нарушает функцию нейронов и процессы миелинизации. Кроме того, избыток лизина конкурентно ингибирует транспорт других жизненно важных основных аминокислот (аргинина, орнитина) через клеточные мембраны и в почечных канальцах, вызывая их вторичный дефицит, что нарушает синтез белков, креатинина и функционирование цикл мочевины.
- Энергетический дефицит: блокада основного пути катаболизма лизина лишает организм возможности эффективно использовать эту аминокислоту в качестве источника энергии через образование ацетил-КоА, что может усугублять метаболический стресс, особенно в тканях с высокими энергозатратами, таких как мозг и мышцы.
- Нарушение синтеза ключевых метаболитов: нарушение нормального потока метаболитов по пути расщепления лизина может приводить к недостаточному образованию промежуточных соединений, важных для других биохимических процессов.
В зависимости от того, какая из функций фермента нарушена, выделяют два типа заболевания, определяющих специфику биохимических сдвигов[1]:
- при СГ 1-го типа наблюдается сочетанный дефицит обеих ферментативных активностей. Это приводит не только к накоплению лизина, но и к выраженной активации альтернативного обходного пути его расщепления в пероксисомах, конечным продуктом которого является пипеколиновая кислота, концентрация которой в организме значительно повышается, усиливая нейротоксический эффект;
- при СГ 2-го типа дефектной является только сахаропиндегидрогеназная активность. Это вызывает накопление и повышенное выделение с мочой непосредственного субстрата реакции — сахаропина, что именуется сахаропинурией, а также может вести к компенсаторному повышению концентрации пипеколиновой кислоты.
Эпидемиология
СГ является крайне редким заболеванием с оценочной распространённостью 1 случай на 300 000—500 000 новорождённых[4].
Диагностика
Клинические проявления СГ отличаются высокой вариабельностью. У симптомных пациентов могут наблюдаться различные сочетания признаков, включая задержку психомоторного и физического развития, раннее начало эпилепсии, слабость связок и мышц. Примечательно, что примерно у половины всех зарегистрированных пациентов заболевание протекает бессимптомно, что на протяжении долгого времени вызывало дискуссии о его однозначной патогенности. Анализ фенотипических проявлений показывает, что лишь у небольшого числа пациентов полностью отсутствуют психиатрические симптомы. У большинства наблюдается широкий спектр нарушений[1][4]:
- интеллектуальное развитие: практически у всех симптомных пациентов отмечается интеллектуальная недостаточность различной степени, за исключением редких случаев с пограничным уровнем интеллекта;
- нейромоторные симптомы: проявления варьируют от лёгкой задержки моторного развития, мышечной гипотонии и слабости связок до более тяжёлых форм со спастичностью, вплоть до ди- и тетраплегии. Изолированная нейропатия встречается редко;
- поведенческие нарушения: поведенческие отклонения (например, синдром дефицита внимания) присутствуют примерно у трети пациентов и могут наблюдаться даже при нормальном неврологическом статусе;
- речевое развитие: нарушения речи, по имеющимся данным, тесно коррелируют со степенью когнитивного и моторного дефицита;
- эпилепсия: эпилептические приступы различного типа (фебрильные и афебрильные судороги, абсансы, тонико-клонические припадки) являются частым симптомом.
Магнитно-резонансная томография головного мозга: у многих пациентов картина остаётся в пределах нормы. Возможные выявляемые изменения носят непостоянный характер и могут включать умеренное расширение желудочков мозга (вентрикуломегалию), нарушения формирования мозолистого тела, а также признаки задержки или недостаточности миелинизации белого вещества. Эти структурные отклонения не являются патогномоничными и не всегда коррелируют с тяжестью клинических проявлений[1].
Боихимический анализ крови: характерно повышение концентрации лизина в плазме крови. Помимо этого, у пациентов обнаруживается повышенное содержание в плазме ряда других соединений, таких как ацетилированные формы лизина, гомоцитруллин, гомоаргинин и пипеколиновая кислота. Эти вещества образуются в результате включения альтернативных или детоксицирующих биохимических путей[1].
Биохимический анализ мочи: характерно повышение концентрации аминокислот цистина, орнитина и аргинина[1].
Молекулярно-генетический анализ методом секвенирования позволяет выявить мутацию в гене AASS[1].
Дифференциальная диагностика
Дифференциальная диагностика СГ проводится со следующими заболеваниями[4]:
- пиридоксин-зависимая эпилепсия;
- глутаровая ацидурия 1-го типа;
- 2-аминодипиновая ацидурия;
- 2-оксоадипиновая ацидурия.
Лечение
Стандартизированного этиотропного метода лечения СГ не существует, что связано с редкостью заболевания и отсутствием достаточных клинических данных для формирования однозначных рекомендаций. Основной подход к терапии основывается на патогенетическом принципе — снижении нагрузки субстратом. В медицинской литературе описаны отдельные случаи, когда у пациентов, соблюдавших диету с ограничением белка и лизина, наблюдалось некоторое улучшение состояния. Однако доказательства эффективности такого лечения неубедительны. Отмечено, что применение пиридоксина (витамина B6) не приводит к клиническому улучшению у пациентов с СГ[1].
Теоретически, наиболее радикальным решением могла бы стать заместительная ферментная терапия, направленная на восполнение дефицита активности фермента α-аминодипиновой семиальдегид-синтазы. Другим многообещающим направлением является генотерапия, целью которой была бы коррекция или замена дефектного гена AASS. Однако данные методы пока находятся на этапе исследований[1].
Прогноз
Прогноз при СГ до конца не ясен и остаётся предметом дискуссий. Традиционно это состояние классифицируется как доброкачественное нарушение обмена веществ. Это означает, что, несмотря на подтверждённый биохимический и генетический дефект, значительная часть выявленных пациентов (до 50 %) не имеет клинических проявлений на протяжении всей жизни, и заболевание не оказывает выраженного негативного влияния на их здоровье и развитие. Однако такая оценка не является абсолютной: у другой части пациентов СГ протекает в симптоматической форме. Высокая вариабельность течения — от полного отсутствия симптомов до выраженной инвалидизации — затрудняет формирование прогноза для всех носителей мутации. Окончательная неопределённость в понимании прогноза связана, в первую очередь, с крайней редкостью заболевания[4].
Диспансерное наблюдение
Не разработано.
Профилактика
Не разработана.
Примечания
Литература
- Houten S. M., te Brinke H., Denis S. et al. Genetic basis of hyperlysinemia (англ.) // Orphanet Journal of Rare Diseases. — 2013. — Vol. 8. — P. 57. — doi:10.1186/1750-1172-8-57.
- Yeganeh M., Auray-Blais C., Maranda B. et al. A case of hyperlysinemia identified by urine newborn screening (англ.) // JIMD Reports. — 2023. — Vol. 64, no. 6. — P. 440—445. — doi:10.1002/jmd2.12399.
- Marinella G., Pascarella F., Vetro A. et al. Hyperlysinemia, an ultrarare inborn error of metabolism: Review and update (англ.) // Seizure. — 2024. — August (vol. 120). — P. 135—141. — doi:10.1016/j.seizure.2024.06.020.