Метилмалоновая ацидемия
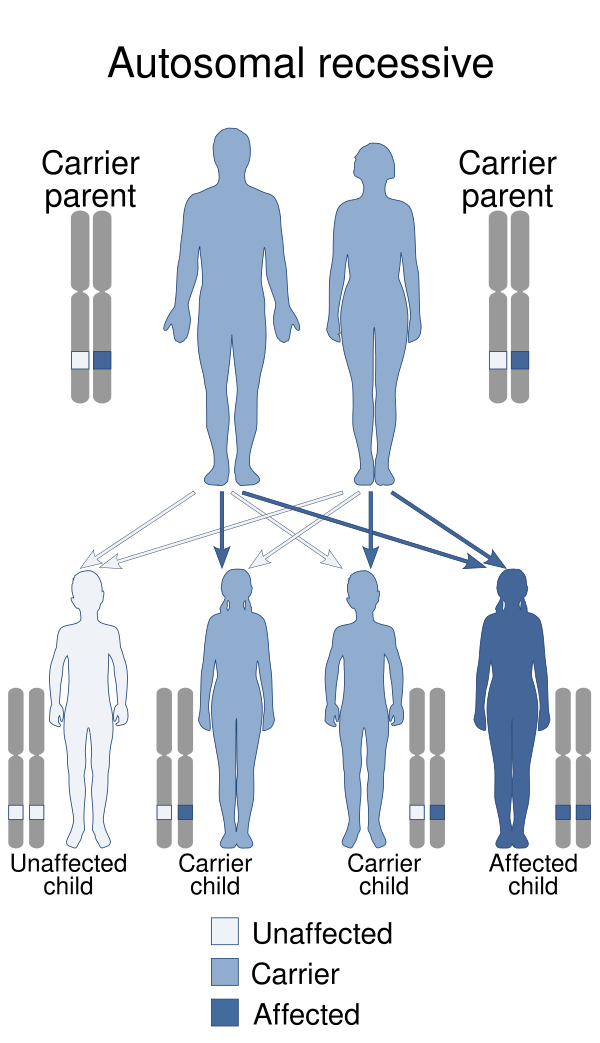
Метилмалоно́вая ацидеми́я (ММА; метилмало́новая ацидури́я) — группа наследственных нарушений обмена веществ, обусловленных генетическими дефектами, которые приводят к накоплению метилмалоновой кислоты и нарушению метаболизма кобаламина (витамина В12). Заболевание возникает из-за мутаций в генах MMUT, MMAA, MMAB, MCEE и, в редких случаях, CD320. Кроме того, существуют формы, связанные с мутациями в генах LMBRD1, MMADHC, MMACHC и ABCD4, которые могут сопровождаться гомоцистинурией. Болезнь обычно проявляется в раннем возрасте и характеризуется разнообразными клиническими симптомами: поражение нервной системы, печени, почек, сердца, поджелудочной железы и мышц. Течение заболевания часто носит кризовый характер и сопряжено с высоким риском летального исхода. Специфического лечения не существует, поэтому терапия направлена на коррекцию метаболических нарушений и соблюдение специальной диеты. В некоторых случаях рассматривается возможность трансплантации печени или почки[2].
Общие сведения
История
Первые случаи ММА были описаны в 1967 году исследователем Оберхольцером и его коллегами, которые наблюдали двух детей из разных семей с этим заболеванием. Уже в следующем, 1968 году учёные Барнесс и Морроу выявили витамин B12-зависимую форму данной патологии. Генетическая основа болезни была установлена в 1975 году. В ходе дальнейших исследований в 1988 году удалось картировать основной ген MMUT, ассоциированный с развитием ММА. Позже, в 2002 году, были идентифицированы гены MMAA и MMAB. В 2008 году описаны мутации в генах MMADHC и MMACHC, в 2013 году — в гене CD320, а в 2019 году — в гене MMCE. Эти исследования позволили глубже понять молекулярные механизмы заболевания и его генетическое разнообразие[2].
Классификация
Классификация ММА[3]:
- По биохимическому механизму:
- витамин В-зависимая форма (поддаётся коррекции витамином B12);
- витамин В-резистентная форма (не отвечает на терапию B12, встречается в ~50 % случаев, отличается ранней манифестацией и тяжёлым кризовым течением).
- По возрасту манифестации:
- неонатальная форма (дебют в первые дни жизни);
- младенческая форма (проявляется на первом году жизни);
- поздняя форма (симптомы возникают после 1 года).
Этиология
ММА представляет собой генетически гетерогенное заболевание, обусловленное нарушениями метаболизма метилмалонил-КоА, передающееся по аутосомно-рецессивном типу. Основной причиной классической формы является дефицит фермента метилмалонил-КоА мутазы, кодируемого геном MUT (6p21). В зависимости от степени ферментативной недостаточности выделяют полное отсутствие активности (mut0) или частичную сохранность функции фермента (mut-). Поскольку кофактором данного фермента выступает витамин B12, нарушения его обмена также приводят к развитию ММА — как изолированной, так и в сочетании с гомоцистинурией[4].
Кроме мутаций в гене MUT, заболевание может быть вызвано дефектами метаболизма витамина B12, связанными с мутациями в генах MMAA (4q31.1-q31.2) и MMAB (12q24), которые кодируют белки, участвующие в синтезе аденозилкобаламина. Ещё одной редкой причиной является дефицит метилмалонил-КоА эпимеразы, обусловленный мутациями гена MCEE (2p13.3)[4].
Крайне редко встречается форма заболевания, связанная с нарушением функции рецептора транскобаламина из-за мутаций гена CD320 (19p13.2). Также описаны формы ММА, сочетающиеся с гомоцистинурией, которые развиваются вследствие мутаций в генах LMBRD1, MMADHC, MMACHC[4].
Отдельную группу составляют формы ММА, связанные с митохондриальной дисфункцией, обусловленной мутациями в генах SUCLA2 и SUCLG1. Эти случаи относятся к митохондриальным энцефалопатиям и требуют иного терапевтического подхода по сравнению с классическими формами заболевания[4].
Патогенез
В основе патогенеза ММА лежит блокирование ключевой биохимической реакции — превращения метилмалонил-КоА в сукцинил-КоА, что приводит к серьёзным расстройствам обмена веществ. Это нарушение затрагивает сразу несколько важных метаболических путей: обмен пропионатов, метаболизм таких аминокислот, как изолейцин, валин, треонин и метионин, а также расщепление жирных кислот с нечётным числом атомов углерода и холестерина. В организме постоянно накапливаются токсичные производные метилмалоновой и пропионовой кислот, причём их источниками выступают три основных пути: примерно половина всех пропионатов образуется из аминокислот (изолейцина, валина, треонина и метионина), около четверти — из жирных кислот с нечётной углеродной цепью и холестерина, а оставшаяся часть продуцируется кишечной микрофлорой. Постоянное накопление этих органических кислот запускает каскад тяжёлых метаболических нарушений. Это приводит к развитию выраженного кетоацидоза, сопровождающегося вторичной гипераммониемией, гиперглицинемией и гипогликемией. Особую роль в патогенезе играет нарушение обмена карнитина — повышенное выведение пропионилкарнитина через почки вызывает быстрое истощение запасов свободного карнитина в организме, что ещё больше усугубляет метаболические расстройства. Все эти взаимосвязанные нарушения создают порочный круг, приводящий к прогрессирующему ухудшению состояния пациента и развитию характерных клинических проявлений заболевания[4][5].
Эпидемиология
ММА встречается с разной частотой в различных популяциях. Согласно эпидемиологическим данным, в европейских странах распространённость заболевания среди новорождённых составляет примерно 1 случай на 48—61 тысячу рождений. При этом около половины всех зарегистрированных случаев приходится на витамин В-резистентные формы патологии. В Российской Федерации частота заболевания на основании результатов расширенного неонатального скрининга за период 2023 г составила 1:95000 живых новорождённых[3][4].
Диагностика
Классическая неонатальная форма ММА обычно начинается на первой неделе жизни с возникновения острой метаболической декомпенсации в виде появления неукротимой рвоты, обезвоживания, колебаний температуры, неврологических нарушений — мышечной гипотонии или гипертонии, повышенной возбудимости, эпилептических приступов, прогрессирующей сонливости вплоть до комы. Иногда в неонатальном периоде клинические симптомы манифестируют изолированным почечно-тубулярным ацидозом или развитием хронической почечной недостаточности[4].
При младенческой форме ММА проявляется метаболическими кризами, которые провоцируются приёмом большого количества белковой пищи, острыми респираторными вирусными инфекциями, кишечными инфекциями и другими факторами, активирующими процессы катаболизма. Ранними признаками метаболического криза являются вялость, сонливость или раздражительность, отказ от еды, рвота. Неврологические расстройства прогрессируют вплоть до сопора или комы, которые могут привести к летальному исходу. У большинства пациентов выявляется задержка физического и психомоторного развития, частыми проявлениями являются хорея, тремор, тики, баллизм, а также инсультоподобные эпизоды. Интеллектуальные нарушения, в большинстве случаев, наблюдаются при тяжёлых формах заболевания. У половины детей развивается эпилептический синдром, включающий тонико-клонические судороги, абсансы, миоклонии. У части пациентов наблюдается дилатационная или гипертрофическая кардиомиопатия, нарушения ритма сердца. Также описан острый панкреатит, атрофия зрительных нервов, эритематозный дерматит. Дети часто болеют острыми респираторными вирусными и кишечными инфекциями[4].
Поздняя форма заболевания характерна для подросткового и взрослого возраста. У пациентов старшего возраста развивается микроцефалия, умственная отсталость, симптоматическая эпилепсия, резистентная к проводимой фармакотерапии, спастический тетрапарез, экстрапирамидные нарушения. Возможно развитие внутричерепных кровоизлияний. У некоторых пациентов неврологические нарушения прогрессируют с возрастом. В литературе имеются описания случаев, когда неврологические нарушения возникали в подростковом возрасте в виде прогрессирующих гиперкинезов в нижних конечностях и миоклонии лицевой мускулатуры без когнитивных нарушений. У ряда пациентов отмечается прогрессирующее снижение зрения вплоть до слепоты. У некоторых пациентов отмечается гепатомегалия, возможно развитие острого геморрагического панкреатита у взрослых. Грибковое поражение кожи является маркером метаболической декомпенсации. Остеопороз встречается у многих пациентов, нередко приводит к переломам. Есть описания рождения здоровых детей от пациенток, страдающих метилмалоновой ацидемией[4].
Биохимический анализ крови: характерна повышенная концентрация метилмалоновой кислоты, повышенная концентрация глицина и, в некоторых случаях, аланина при нормальном уровне метионина. В профиле ацилкарнитинов плазмы отмечается увеличение содержания пропионилкарнитина и вариабельное повышение уровня С4-дикарбоновых кислот или метилмалонил/сукцинилкарнитина. Также характерны: повышение концентрации аммиака в крови, метаболический ацидоз и гипогликемия[6].
Определение аминокислот и ацилкарнитинов в сухом пятне крови методом тандемной масс-спектрометрии: наблюдается повышение концентрации пропионилкарнитина (С3), низкая концентрация свободного карнитина (С0), повышение соотношения С3/С0 и С3/С2. Также в некоторых случаях может повышаться и метилмалонилкарнитин (С4)[4].
Газовая хроматография c масс-спектрометрией мочи: характерным является повышение концентрации метилмалоновой, 3-гидроксипропионовой, метиллимонной кислот[4].
Клинический анализ крови: может выявляться нейтропения[4].
Биохимический анализ мочи: характерна высокая концентрация метилмалоновой кислоты, а также возможно выявление 3-гидроксипропионата, 2-метилцитрата и тиглилглицина[6].
Молекулярно-генетический анализ: характерно выявление мутаций в генах MUT, MMAA, MMAB, MCEE, LMBRD1, MMADHC, MMACHC, SUCLA2 и SUCLG1 методом секвенирования[2].
Магнитно-резонансная томография головного мозга: наиболее характерно симметричное поражение базальных ганглиев, при этом для ММА описано избирательное вовлечение бледного шара. В острой фазе заболевания часто обнаруживается отёк, иногда с ограничением диффузии, что свидетельствует о цитотоксическом повреждении. Эти изменения наиболее выражены в базальных ганглиях, но могут также затрагивать кору головного мозга. Нормализация изменений на стандартных Т2-взвешенных изображениях, а также на изображениях с диффузионно-взвешенной визуализацией, как правило, коррелирует с улучшением клинической симптоматики и нормализацией биохимических показателей[7].
Магнитно-резонансная спектроскопия: острый период заболевания определяются снижение пика N-ацетиласпартата и повышение концентрации лактата[7].
Электрокардиография: возможно выявление удлинённого интервала QT[7].
Эхокардиография: возможно выявлением дилатационной или гипертрофической кардиомиопатии[6].
Дифференциальная диагностика
Дифференциальная диагностика ММА проводится со следующими состояниями[3][6]:
- комбинированная метилмалоновая ацидемия и гипергомоцистеинемия;
- комбинированная малоновая и метилмалоновая ацидурия;
- дефицит метилмалонат-семиальдегиддегидрогеназы;
- синдром Имерслунда — Грёсбека;
- дефект рецептора транскобаламина;
- дефицит малонил-КоА-декарбоксилазы;
- внутриутробные инфекции;
- сахарный диабет.
Осложнения
Серьёзным осложнением ММА является метаболический криз, наиболее часто провоцируемый острыми интеркуррентными инфекциями. Ранними клиническими признаками его развития служат повторяющаяся рвота (в 90% случаев), отказ от приёма пищи и угнетение сознания, которое может варьироваться от сонливости до комы. Тяжесть состояния пациента в первую очередь обусловлена выраженным метаболическим кетоацидозом, гипераммониемией, а в ряде случаев и гипогликемией. Метаболический криз в свою очередь ассоциирован с риском развития ряда опасных осложнений: острый панкреатит, инсульт и печёночная недостаточность[4].
У детей старшего возраста и взрослых преобладают хронические последствия заболевания: умственная отсталость, микроцефалия, трудно поддающаяся лечению эпилепсия, спастические параличи, экстрапирамидные расстройства. Возможны внутричерепные кровоизлияния[3].
У всех пациентов с изолированной ММА, включая лёгкие формы и перенёсших трансплантацию печени, высок риск развития хронической болезни почек с возможным прогрессированием до терминальной стадии[6].
Лечение
Основу лечения ММА составляет диетотерапия с ограничением предшественников пропионовой кислоты — белков, содержащих изолейцин, валин, треонин и метионин. При этом назначаются специальные лечебные смеси с незаменимыми аминокислотами. Для коррекции вторичного дефицита карнитина применяется левокарнитин. У пациентов с витамин В-чувствительными формами показано парентеральное введение гидроксикобаламина. При острых метаболических кризах проводится интенсивная терапия, включающая коррекцию ацидоза, гипергидратацию, парентеральное питание, а в тяжёлых случаях — методы экстракорпоральной детоксикации. Для снижения продукции пропионовой кислоты кишечной микрофлорой может применяться метронидазол[8].
При частых декомпенсациях рассматривается трансплантация печени или комбинированная трансплантация печени и почек[8].
Прогноз
Прогноз заболевания зависит от тяжести симптомов. Как правило, при неонатальных формах он неблагоприятный. Поздняя форма, при условии соблюдения врачебных рекомендаций и диетотерапии, протекает более мягко[2].
Диспансерное наблюдение
Пациенты с ММА наблюдаются у педиатра, невропатолога, генетика. Больные с симптоматической эпилепсией нуждаются в наблюдении эпилептолога. Консультации других специалистов назначаются по показаниям[4].
Ежегодно дети с ММА должны проходить углублённую диспансеризацию в условиях дневного стационара (длительность госпитализации — не менее 10 суток), где также осуществляются необходимые реабилитационные мероприятия[4].
Профилактика
Профилактические меры включают медико-генетическое консультирование семей, пренатальную или преимплантационную диагностику, которые проводятся с помощью молекулярно-генетического исследования биоптата хориона с целью выявления мутации соответствующих генов. С 2023 года в РФ ММА включена в программу расширенного неонатального скрининга[2][4].
Примечания
Литература
- Баранов А. А., Намазова-баранова Л. С., Боровик Т. Э. и др. Метилмалоновая ацидурия у детей: клинические рекомендации // Педиатрическая фармакология. — 2017. — № 4.
- Ткачук Е.А., Барыкова Д.М., Ливадарова Ю.С., Семинский И.Ж., Астахова Т.А., Осипова Е.Г., Михелсоне Ю.В., Дорофеева Т.Ю., Сыркин Н.В., Краснова М.И., Рудакова А.В., Александрова Д.Ю. Клинический случай метилмалоновой ацидемии // Байкальский медицинский журнал : Журнал. — 2023. — Т. 2, № 1. — С. 40-49. — doi:10.57256/2949-0715-2023-1-40-49.