Субдуральная гематома
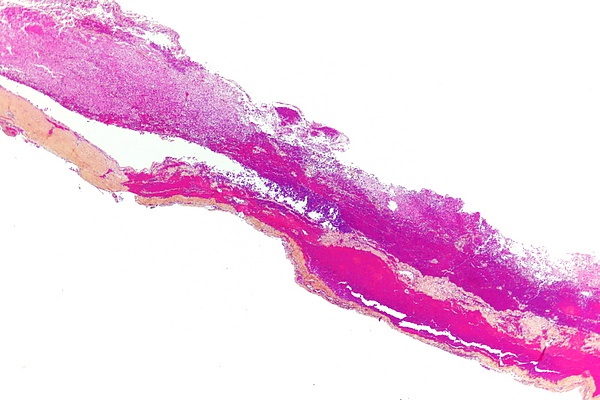
Субдура́льная гемато́ма (син. субдура́льное кровоизлия́ние; англ. subdural hematoma) — скопление крови между твёрдой и паутинной оболочками головного мозга. Проявляется опасными для жизни общемозговыми, очаговыми и стволовыми симптомами[1]: нарушение походки, психического статуса, сознания, речи, зрения, слабость в конечностях, головная боль, рвота, недержание мочи и др.[2] Большинство cубдуральных гематом развиваются в результате черепно-мозговой травмы и сосудистых болезней головного мозга[3]. В лечении используют искусственную вентиляцию лёгких, контроль артериального и внутричерепного давления, хирургическую декомпрессию. Прогноз сомнительный[4].
Общие сведения
Классификация
По скорости проявления:
- острые — проявляются в течение 3 суток после травмы;
- подострые — проявляются в течение 4—20 суток после травмы;
- хронические — проявляются на 21 сутки или позднее[4].
Этиология
Причины острых субдуральных гематом (ОСГ):
- черепно-мозговая травма;
- коагулопатия;
- приём антикоагулянтов;
- гемофилия;
- болезни печени;
- тромбоцитопения;
- разрыв аневризмы головного мозга;
- разрыв артериовенозной мальформации;
- кровотечение из опухоли;
- краниотомия;
- шунтирующие операции;
- внутричерепная гипотензия;
- синдром детского сотрясения[4].
Причины хронических субдуральных гематом (ХСГ):
- черепно-мозговая травма,
- ОСГ[4].
Факторы риска:
Патогенез
Субдуральные гематомы формируются в результате прямой травмы, при резкой остановке или перемене направления движения (езда в транспорте, падение на ягодицы или на ноги). Из-за резкого встряхивания головы полушария мозга смещаются относительно фиксированных структур твёрдой мозговой оболочки, и кровеносные сосуды разрываются. Гематома появляется на стороне травмы, если размеры травмирующего предмета малы; и на противоположной стороне — если площадь контакта при ударе была большой[1]. Венозное кровотечение низкого давления из мостовых вен отслаивает паутинную мозговую оболочку от твёрдой мозговой оболочки, и кровь растекается вдоль конвекситальной поверхности мозга. Головной мозг страдает от гипоксии из-за сдавления гематомой, повышенного внутричерепного давления или сопутствующих повреждений ткани мозга. Развиваются грыжи мозга — смещениям мозговой ткани, которые могут привести к инфаркту мозга из-за сдавления передней или задней мозговой артерии[4].
В основе механизма ХСГ лежит церебральная атрофия: мозг постепенно уменьшается и натягивает кортикальные мостовые вены, поэтому даже лёгкая травма приводит к их разрыву. Из-за низкого давления в венах гематомы медленно и бессимптомно увеличиваются. Кроме того, ХСГ развиваются в результате разжижения ОСГ через 1—3 недели. Малые ХСГ часто рассасываются, крупные — организуются и формируют сосудистые мембраны, из которых могут возникать новые кровотечения. Кровь притягивает жидкость, из-за чего усиливается давление на головной мозг[4]. Из гематомы высвобождаются вазоконстрикторы. Сужение сосудов ухудшает перфузию ткани, приводит к ишемии и гибели клеток мозга[5].
Эпидемиология
Черепно-мозговые травмы являются причиной 30 % ОСГ[6] и 73 % ХСГ. Вторая группа причин по частоте — сосудистые болезни: разрывы аневризм, мальформации, геморрагические инсульты, кровоизлияния из опухолей головного мозга. Ятрогенные ХСГ развиваются у 4,5—21 % пациентов, перенёсших шунтирующие операции на головном мозге[3].
ХСГ в основном развивается у мужчин и составляет 1-7 % объёмных образований головного мозга. Более 75 % больных старше 50 лет, средний возраст — 50—60 лет. Заболеваемость 1—2 случая на 100 000 населения в год; среди людей в возрасте 30-39 лет — 0,13 на 100 000 населения в год; в возрасте 70—79 лет — 7,4 на 100 000 населения в год[2].
Диагностика
Субдуральная гематома проявляется нарушением сознания или психики (сумеречное состояние, делирий, аменция, онейроидный синдром), головной болью, рвотой. Головная боль часто усиливается после рвоты. Возможны птоз верхнего века, паралитическое косоглазие, центральный гемипарез и парез лицевого нерва, нарушения речи, ретроградная амнезия, корсаковский синдром, эйфория, отсутствие критики, нелепое поведение, психомоторное возбуждение, эпилептические приступы[1].
Фазы ОСГ:
- сразу после травмы нарушается сознание;
- сознание восстанавливается, пациенты жалуются на головную боль с распространением на затылок и глаза, головокружение, светобоязнь, дискомфорт при движении глазными яблоками;
- сознание нарушается повторно, развивается артериальная гипо- или гипертензия, нарушаются дыхание, тонус мышц и рефлексов, в 60 % случаев на стороне гематомы расширяется зрачок, ослабляется реакция зрачка на свет[1].
Фазы ХСГ:
- фаза компенсации: симптомов нет или есть лёгкие очаговые симптомы;
- фаза субкомпенсации: лёгкие очаговые неврологические или психические симптомы;
- фаза умеренной декомпенсации: сонливость, оглушение, признаки внутричерепной гипертензии, нарастают очаговые двигательные симптомы, появляются вторичные стволовые симптомы;
- фаза грубой декомпенсации: сознание нарушено до глубокого оглушения, признаки внутричерепной гипертензии, симптомы дислокации ствола мозга, нарушение функций жизненно важных органов;
- терминальная фаза: необратимая кома[3].
В исследовании М. Хелаберт-Гонсалес и соавт. среди больных младше 70 лет наиболее частым симптомом ХСГ была головная боль, среди больных старше 70 лет — нарушения поведения и когнитивные нарушения. Т. Сантариус и соавт. обнаружили следующую частоту симптомов:
- нарушения походки — 55,5 %;
- нарушения психического статуса — 34 %;
- слабость в конечностях- 34 %;
- спутанность сознания — 32,1 %;
- головная боль — 17,2 %;
- сонливость или кома — 9,6 %;
- нарушение речи — 5,7 %;
- недержание мочи, нарушение зрения, рвота — по 0,5 %[2].
Выполняют:
- клинический анализ крови;
- коагулологические исследования;
- биохимический анализ крови: концентрация азота мочевины крови, глюкозы, ионов натрия, калия, кальция, хлора, бикарбоната[4].
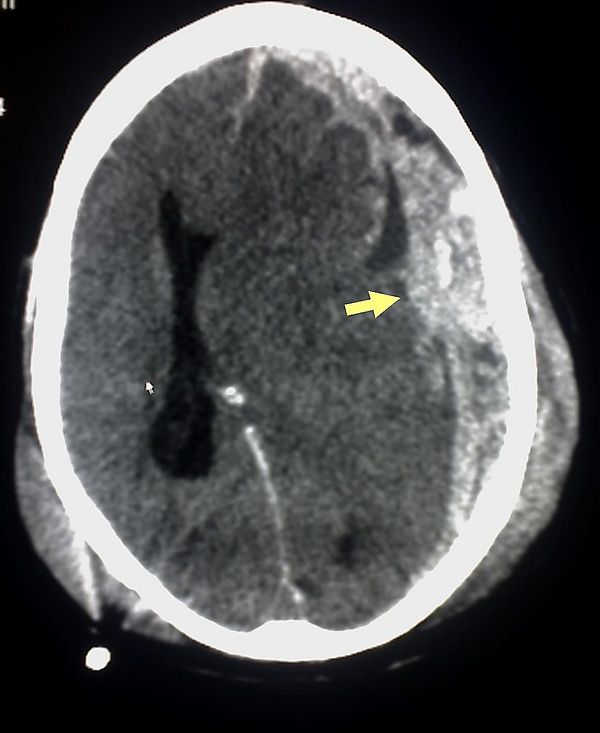
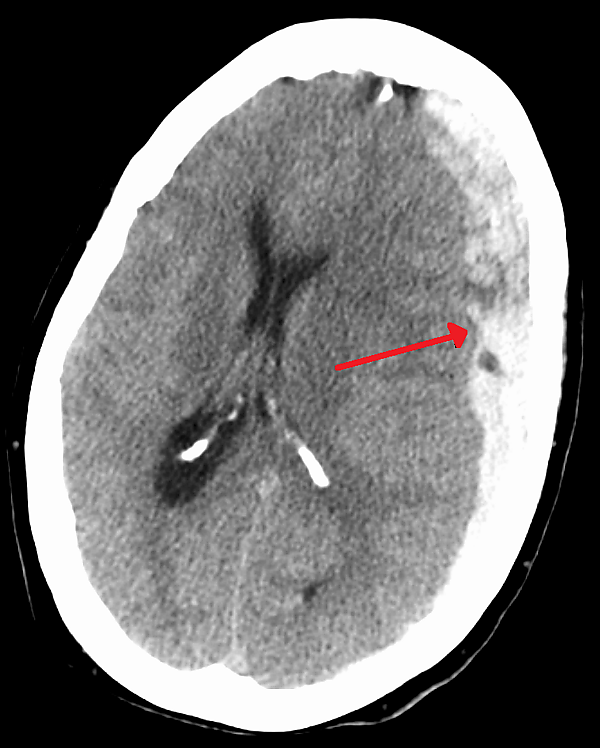
Наиболее полезна в диагностике компьютерная томография головного мозга. Признаки ХСГ:
- зона изменённой плотности между костями черепа и веществом мозга (патологическая зона серповидной формы, с многодолевым или плащевым распространением, расположенная преимущественно парасагиттально-конвекситально);
- гематома повторяет очертания костей черепа и поверхности головного мозга;
- площадь патологической зоны значительно превышает толщину;
- отсутствуют субарахноидальные щели на стороне гематомы[3]
ОСГ у пожилых больных могут принимать атипичные формы: плосковыпуклые, лентовидные, двояковыпуклые. У больных младше 60 лет гематомы располагаются над выпуклой поверхностью больших полушарий, у больных старше 60 лет — над выпуклой поверхностью больших полушарий, над передним отделом лобной доли, над парасагиттальной зоной, вдоль медиальной поверхности полушария и в фалькс-тенториальном углу[7].
Подострые субдуральные гематомы часто приобретают линзовидную форму. Для дифференцирования от эпидуральной гематомы проводят компьютерную томографию с контрастным усилением (визуализация облегчается благодаря затемнению корковых вен над поверхностью мозга) или магнитно-резонансную томографию (подострые гематомы отличаются повышенной плотностью)[4].
Дифференциальная диагностика
Состояния, от которых необходимо дифференцировать:
Лечение
Консервативное лечение заключается в искусственной вентиляции лёгких, контроле артериального и внутричерепного давления[4], динамической компьютерной томографией головного мозга:
- срочно — при ухудшении состояния больного;
- на ранней стадии (7—10 дней) — при необходимости возобновления антиагрегантной или антикоагулянтной терапии;
- на поздней стадии (3—4 недели) — в остальных случаях[8].
Экстренное хирургическое вмешательство может улучшить неврологические исходы у больных со следующим сочетанием симптомов:
- возраст младше 65 лет или возраст 65—80 лет и низкий балл по шкале старческой дряхлости;
- нарушение сознания (≤8 баллов и/или потеря ≥2 баллов по шкале комы Глазго) или внутричерепная гипертензия, устойчивая к медикаментозной терапии;
- ОСГ толщиной >10 мм и/или смещение средней линии мозга на 5 мм или более[8].
Позднее или менее инвазивное хирургическое вмешательство рекомендуют при повторном кровотечении у больных ХСГ, развившейся после ОСГ[8].
Детям с травматической ОСГ рекомендовано экстренное хирургическое лечение с дренированием. Детей с ХСГ толщиной менее 10 мм рекомендовано лечить консервативно[8].
Прогноз
Летальность при ОСД среди пациентов с оценкой по шкале комы Глазго 8 баллов и ниже — 50—90 %; в возрасте до 40 лет — 20 %, в возрасте 40—80 лет — 65 %; в возрасте старше 80 лет — 88 %. Полное выздоровление без серьёзных неврологических нарушений возможно в 25 % случаев. У 80 % больных ХСГ восстанавливается прежний уровень функциональности[4]. Самопроизвольному рассасыванию гематомы способствуют возрастная атрофия головного мозга, синдром приобретённого иммунодефицита, алкоголизм, коагулопатия, связь между арахноидальной кистой средней черепной ямки и кистой задней черепной ямки при мальформации Денди — Уокера[9].
Диспансерное наблюдение
Больных наблюдают травматолог, невролог и нейрохирург. Длительность и частоту визитов подбирают индивидуально.
Профилактика
Не разработана.
Примечания
Литература
- Likhterman L. B., Kravchuk A. D., Okhlopkov V. A. Chronic subdural hematomas: challenges and solutions. Part I. Clinical variants and diagnosis // Clinical review for general practice. — 2021-03-01. — Т. 2, № 2. — С. 21–27. — ISSN 2713-2552. — doi:10.47407/kr2021.2.2.00038.
- Manet R., de Courson H., Capel C., et al. Neurosurgical management of the acute phase of adult and pediatric traumatic brain injury: 2025 guidelines of the French Society of Neurosurgery // Neurochirurgie. — 2025-07. — Т. 71, № 4. — С. 101686. — ISSN 0028-3770. — doi:10.1016/j.neuchi.2025.101686.
Ссылки
- Meagher R. J. Subdural Hematoma. Medscape. Web MD (11 декабря 2024). Дата обращения: 9 сентября 2025.