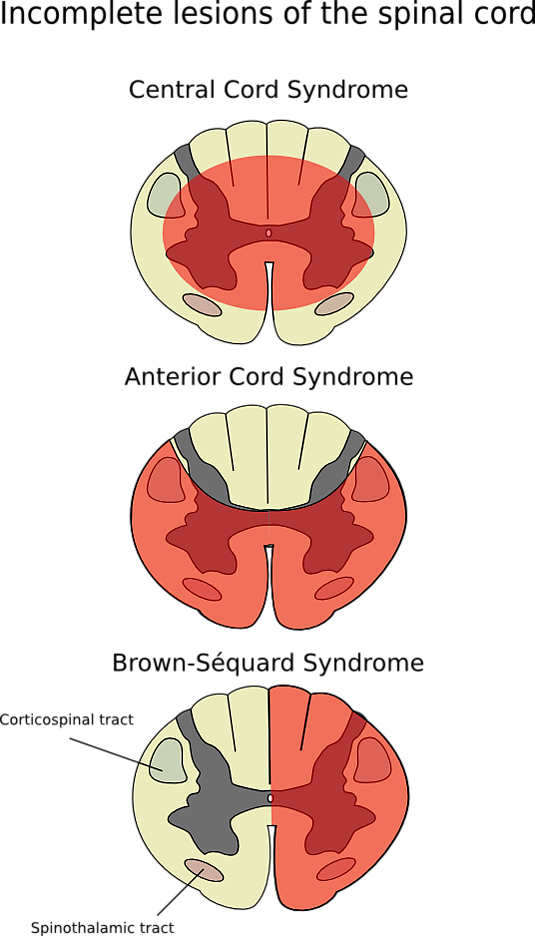
Синдром центрального повреждения спинного мозга
Синдром центрального повреждения спинного мозга (центральный паралич) — это наиболее распространённая форма повреждения шейного отдела спинного мозга. Он характеризуется потерей силы и чувствительности в руках. Обычно он возникает в результате травмы, вызывающей повреждение шеи, что приводит к серьёзному повреждению центрального кортикоспинального пути спинного мозга[1]. Синдром центрального повреждения спинного мозга чаще всего встречается у пожилых людей с шейным спондилёзом, однако может встречаться и у молодых людей[2].
Общие сведения
История
Впервые синдром центрального повреждения спинного мозга был описан Шнайдером и соавторами в 1954 году на основе медиальной соматотопии рук в пределах латерального кортикоспинального пути, описанного Фёрстером[3]. В исследовании, посвящённом рентгенопатологическому анализу, наблюдалось нарушение аксонов в боковых столбах спинного мозга с сохранением центрального серого вещества[4].
Этиология
Чаще всего встречается у пациентов с травмой, вызванной переразгибанием. Это обычно происходит при падении вперёд с ударом подбородком и разгибанием шеи назад во время падения. У пожилых пациентов, как правило, имеется фоновая цервикальная спондилопатия (стрессовый дефект). Это приводит к сдавлению или раздражению задней части спинного мозга задней жёлтой связкой или компрессии передней части спинного мозга, вызванной фоновой спондилопатией. Эти два типа повреждений спинного мозга, похожие на ушибы, могут привести к клиническим симптомам, обусловленным отёком спинного мозга в месте травмы. Подобное повреждение способно спровоцировать спинальное кровоизлияние в области травмы, что существенно ухудшает прогноз заболевания[5]. Молодые пациенты чаще сталкиваются с синдромом центрального повреждения спинного мозга, который развивается в результате сильной травмы или костной нестабильности в шейном отделе позвоночника[6][7]. Исторически считалось, что повреждение спинного мозга возникает из-за сотрясения или ушиба спинного мозга со стазом аксоплазматического потока, вызывая отёчное повреждение, а не деструктивную гематомиелию. Исследования подтверждают, что причиной синдрома центрального повреждения спинного мозга может быть кровоизлияние в центральную часть спинного мозга, что ухудшает прогноз заболевания. Посмертные исследования также показали, что Синдром центрального повреждения спинного мозга, вероятно, связан с избирательным повреждением аксонов в боковых столбах на уровне повреждения спинного мозга при относительной сохранности серого вещества[6].
Патогенез
Относительная сохранность экстрапирамидных путей, предположительно, является одним из патогенетических факторов[8].
Эпидемиология
Синдром центрального повреждения спинного мозга — это самый распространённый синдром неполного повреждения спинного мозга. На его долю приходится примерно 9 % травматических повреждений спинного мозга[9]. После неполного повреждения мозг сохраняет способность посылать и принимать некоторые сигналы ниже места повреждения. Передача и получение сигналов к частям тела и от них снижается, но не блокируется полностью. Синдром центрального повреждения спинного мозга приводит к более выраженной потере двигательных функций в верхних конечностях, чем в нижних, с различной степенью потери чувствительности[9].
Ретроспективный анализ, проведённый МакКинли и соавторами в травматологическом центре третьего уровня оказания медицинской помощи, показал, что синдром центрального повреждения спинного мозга является наиболее распространённым клиническим синдромом спинного мозга. В ходе исследования были проанализированы данные 839 пациентов с травмой спинного мозга[10]. Синдром центрального повреждения спинного мозга чаще всего встречается у мужчин, причём распределение его бимодальное (падения/автомобильные столкновения у молодых пациентов и травмы от переразгибания у пожилых пациентов с вероятным фоновым заболеванием позвоночника, включая остеоартрит или шейный спондилёз). Распространённость синдрома составляет от 15 до 25 % в Соединённых Штатах[11]. Приблизительная годовая заболеваемость синдромом центрального повреждения спинного мозга в Соединённых Штатах составляет 11 000 случаев в год[3].
Диагностика
Синдром центрального повреждения спинного мозга характеризуется непропорционально более выраженными двигательными нарушениями в верхних конечностях по сравнению с нижними. Причина этого состоит в том, что передний серый столб, в котором содержатся двигательные нейроны верхних конечностей, расположен ближе к центру. Для синдрома центрального повреждения спинного мозга также характерна классическая картина «диссоциированной потери чувствительности», в частности, болевого и температурного синдрома, обусловленного поражением центрально расположенной передней белой комиссуры, содержащей перекрещивающиеся волокна спиноталамического тракта на уровне поражения. Также может наблюдаться различная степень потери чувствительности ниже уровня повреждения в сочетании с дисфункцией мочевого пузыря и задержкой мочи[6][12].
Поув и соавторы предположили, что разница в 10 баллов между показателями двигательной функции верхних и нижних конечностей по Международным стандартам неврологической классификации травм спинного мозга может быть более объективным диагностическим критерием[13][12].
Более серьёзные результаты неврологического обследования должны вызывать подозрение на перелом шейного отдела позвоночника. Сочетание синдрома центрального повреждения спинного мозга с переломом шейного отдела позвоночника может затянуть процесс восстановления. Врачи также должны оценить наличие дыхательной недостаточности, пролежней, нейрогенных расстройств кишечника и мочевого пузыря, спастичности, автономной дисрефлексии и нарушения температурной регуляции[14][12].
Пациентам, которые считаются стабильными с медицинской точки зрения, находятся в сознании и имеют симптомы заболевания, следует провести рентгенологическое исследование спинного мозга и аксиального скелета[15]. Компьютерная томография в настоящее время является методом первой линии визуализации, поскольку обеспечивает быструю визуализацию аксиального скелета. При подозрении на повреждение шейного отдела спинного мозга также следует получить изображения в положении сгибания и разгибания шеи. КТ шейного отдела позвоночника может в некоторой степени показать сдавление спинномозгового канала[16][14]. Американская ассоциация нейрохирургов не рекомендует проводить визуализацию у бодрствующих и бессимптомных пациентов до снятия шейного иммобилайзера. Магнитно-резонансная томография является золотым стандартом визуализации для оценки состояния спинного мозга и прилегающих мягких тканей (сосудов, связок, межпозвоночных дисков). Консорциум спинальной медицины рекомендует проводить визуализацию всего позвоночника у пациентов с травмами спинного мозга[4][12].
Дифференциальная диагностика
При обследовании пациентов с синдромом центрального повреждения спинного мозга следует исключить паралич крестообразного сплетения и отрыв шейных корешков. Паралич крестообразного сплетения — редкое неврологическое заболевание, поражающее цервикомедуллярный переход. Основными причинами паралича крестообразного сплетения являются механическая травма, метаболические нарушения или послеоперационные осложнения. Как правило, у пациентов с параличом крестообразного сплетения наблюдается двусторонний парез верхних конечностей, при этом функция и чувствительность нижних конечностей в большинстве случаев не нарушаются[17][18]. Основным отличительным признаком паралича крестообразного сплетения является избирательное поражение нисходящих волокон кортикоспинального тракта, поскольку эти волокна перекрещиваются в цервикомедуллярном переходе[12].
Отрыв шейных корешков — это тяжёлая форма повреждения корешков спинномозговых нервов, которая обычно возникает в результате высокоэнергетической травмы шеи или ипсилатеральной руки. Неврологические нарушения, вызванные разрывом нерва, варьируются от лёгкого нарушения двигательной функции до полного паралича, требующего хирургической коррекции[19].
Лечение
Во многих случаях у пациентов с синдромом центрального повреждения спинного мозга наблюдается уменьшение неврологических симптомов при консервативном лечении. Первые этапы этих стратегий вмешательства включают госпитализацию в отделение реанимации и интенсивной терапии после получения первичной травмы. После поступления в ОРИТ проводится ранняя иммобилизация шейного отдела позвоночника с помощью шейного воротника, чтобы ограничить вероятность дальнейшего повреждения. Ограничение подвижности шейного отдела позвоночника сохраняется примерно шесть недель, пока боль и неврологические симптомы не уменьшатся. Реабилитация начинается в условиях стационара, затем следует амбулаторная физиотерапия и трудотерапия[7][12].
Хирургическое вмешательство обычно назначается пациентам с повышенной нестабильностью шейного отдела позвоночника, которую невозможно устранить только консервативным лечением. Дополнительными показаниями к хирургическому вмешательству являются неврологическое снижение функции спинного мозга у стабильных пациентов, а также пациентам, которым требуется декомпрессия шейного отдела позвоночника[20][12].
Прогноз
Как правило, прогноз при синдроме центрального повреждения спинного мозга благоприятный, в некоторой степени происходит неврологическое и функциональное восстановление. На процесс восстановления влияют возраст, имеющиеся заболевания и степень травмы[21].
Определение неврологического уровня повреждения имеет первостепенное значение, поскольку может помочь определить прогноз, стратегию лечения и цели функциональной реабилитации. Кроме того, базовый неврологический осмотр позволяет отслеживать как будущие улучшения, так и будущие нарушения по мере их возникновения[12].
Диспансерное наблюдение
У пациента с травмой спинного мозга может быть много целей в отношении амбулаторной трудотерапии и физиотерапии. Уровень самостоятельности, самообслуживания и мобильности пациента зависит от степени неврологических нарушений. Организация и результаты реабилитации также зависят от этих нарушений. Физиотерапевт вместе с командой реабилитологов работают с пациентом над разработкой конкретных, измеримых, ориентированных на действия, реалистичных и привязанных к времени целей[22].
Что касается физиотерапевтических процедур, было установлено, что повторяющиеся сенсорные стимулы, специфичные для выполнения конкретных задач, могут улучшить двигательную активность у пациентов с синдромом центрального повреждения спинного мозга. Эти упражнения позволяют спинному мозгу использовать как супраспинальную, так и афферентную сенсорную информацию для восстановления двигательной активности. Это явление известно как «пластичность, зависящая от активности»[23]. Пластичность, зависящая от активности, стимулируется такими видами деятельности, как: локомоторная тренировка, укрепление мышц, произвольная езда на велосипеде и функциональная электростимуляция[24].
Примечания
Литература
Умнов В. В., Кенис В. М. Нейро-ортопедический подход к коррекции контрактур у больных спастическими параличами // Травматология и ортопедия России. — 2009. — № 1.
Ягудина Роза Исмаиловна, Куликов Андрей Юрьевич, Королева Надежда Игоревна, Угрехелидзе Джумбер Тенгизович. Фармакоэкономика спастических форм детского церебрального паралича // Ведомости Научного центра экспертизы средств медицинского применения. — 2015. — № 3.
Попков Дмитрий Арнольдович, Чибиров Георгий Мирабович, Кожевников Вадим Витальевич, Гвоздев Никита Сергеевич. Многоуровневые ортопедические вмешательства у детей со спастическим параличом // Гений ортопедии. — 2021. — № 4.