Синдром Броун-Секара
Синдро́м Броу́н-Сека́ра (СБС) — повреждение спинного мозга, возникающее при его одностороннем поражении. Характеризуется сочетанием ипсилатеральных (на стороне поражения) двигательных нарушений и потери проприоцепции с вибрационной чувствительностью, а также контралатеральной (на противоположной стороне) утратой болевой и температурной чувствительности. Выраженность неврологических нарушений варьирует от лёгких до тяжёлых форм в зависимости от уровня и степени повреждения спинного мозга. Конкретные проявления определяются локализацией травмы и вовлечением определённых нервных путей[1].
Общие сведения
История
СБС впервые описан в 1846 году Шарлем-Эдуаром Броун-Секаром[2].
Классификация
По причине возникновения СБС может быть классифицирован на[1]:
- травматический СБС — возникает на фоне травматического повреждения спинного мозга (СМ);
- нетравматический СБС — возникает на фоне нетравматического повреждения СМ.
Этиология
Травматические причины возникновения СБС встречаются значительно чаще. К ним относятся[1]:
- огнестрельные и ножевые ранения;
- дорожно-транспортные происшествия;
- тупые травмы СМ;
- переломы позвонков при падении.
Нетравматические и другие причины СБС включают[1]:
- грыжа межпозвоночного диска;
- шейный спондилёз;
- опухоли;
- рассеянный склероз;
- лучевое поражение;
- кровоизлияние в спинной мозг;
- ишемия спинного мозга;
- туберкулёз;
- поперечный миелит;
- опоясывающий лишай;
- менингит.
Патогенез
СБС развивается вследствие одностороннего (гемисекционного) поражения СМ, приводящего к диссоциированным неврологическим нарушениям. В основе патогенеза лежит асимметричное повреждение восходящих и нисходящих проводящих путей, что объясняет характерную клиническую картину[2][3].
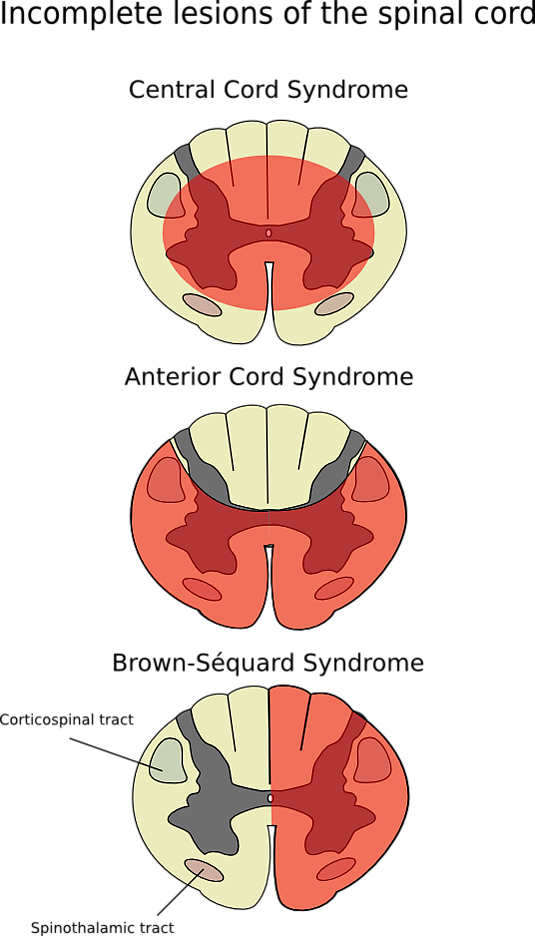
Повреждение задних канатиков, расположенных в дорсомедиальной части спинного мозга, приводит к нарушению ипсилатеральной (на стороне поражения) передачи следующих видов чувствительности: осязание, вибрация, дискриминационная чувствительность и сознательная проприоцепция[1].
Передний и латеральный кортикоспинальные тракты передают эфферентные сигналы от моторной коры к мотонейронам передних рогов СМ. Гемисекция СМ вызывает ипсилатеральный гемипарез ниже уровня поражения[1].
Повреждение передних спиноталамических путей, передающих афферентные сигналы боли, температуры и грубого осязания, приводит к контралатеральной (на противоположной стороне) потере этих видов чувствительности[1].
Дорсальный и вентральный спиномозжечковые пути, расположенные в латеральных отделах СМ, передают ипсилатеральные проприоцептивные сигналы. Их повреждение вызывает ипсилатеральную потерю проприоцепции[1].
Эпидемиология
СБС является редким заболеванием, точная распространённость которого остаётся неизвестной. В США ежегодно регистрируется около 17 800 новых случаев травматического повреждения спинного мозга, при этом СБС развивается лишь в 2—4 % таких случаев. Международные данные о распространённости СБС отсутствуют. Многочисленные исследования подтверждают, что развитие СБС на фоне травматического повреждения СМ значительно чаще встречаются у мужчин, чем у женщин, хотя это соотношение может не отражать ситуацию с нетравматическими случаями развития СБС. Основную группу риска составляли лица в возрасте от 16 до 30 лет[3].
Диагностика
На стороне поражения отмечается утрата чувствительности к давлению, вибрации и нарушение проприоцепции, а также вялый паралич на уровне повреждения и спастический парез ниже уровня поражения. На противоположной стороне наблюдается потеря болевой и температурной чувствительности, обычно начинающаяся на 1—3 сегмента выше уровня повреждения. В остром периоде гемиплегия может проявляться как вялая. При повреждениях верхнегрудного и шейного отделов позвоночника возможно вовлечение симпатической нервной системы с развитием синдрома Горнера, проявляющегося миозом, ангидрозом и птозом[1].
Стандартная рентгенография позвоночника позволяет выявить костные повреждения при проникающих или тупых травмах[3].
Для определения степени травматического повреждения и оценки возможного вовлечения окружающих структур выполняется компьютерная томография, включающая исследование грудной клетки, брюшной полости и таза, головы, а также шейного, грудного и поясничного отделов позвоночника. Данные исследования позволяют получить детальную картину повреждений всех потенциально затронутых областей организма[1].
Магнитно-резонансная томография является наиболее информативным методом для точного определения повреждённых структур при СБС, а также для выявления нетравматических причин данного состояния[3].
Ангиография помогает выявить сосудистые мальформации СМ[3].
В некоторых случаях для диагностики инфекционных или воспалительных причин могут потребоваться сцинтиграфия[3].
Люмбальная пункция с цитологическим анализом цереброспинальной жидкости проводится исключительно для диагностики рассеянного склероза, поперечного миелита, опухолевых процессов или туберкулёза[3].
В случае подозрения на опухолевое образование может потребоваться открытая биопсия с последующим гистологическим исследованием либо проведение пункционной биопсии под контролем компьютерной томографии[3].
Дифференциальная диагностика
дифференциальная диагностика СБС проводится со следующими состояниями[1]:
- инсульт;
- опухоли СМ;
- эпидуральная гематома;
- эпидуральный абсцесс;
- сирингомиелия;
- врождённые аномалии развития;
- хронические инфекционные процессы.
Осложнения
К осложнениями СБС относятся[1]:
- тромбоэмболия лёгочной артерии;
- инфекции лёгких;
- инфекции мочевыводящих путей;
- тромбоз глубоких вен;
- пролежни.
Лечение
Лечение СБС зависит от его причины и возможных осложнений, включая три основных направления: медикаментозную терапию, хирургическое вмешательство и физическую реабилитацию, которые могут применяться как по отдельности, так и в комбинации[4].
Медикаментозная терапия при СБС может быть показана для коррекции спастичности, болевого синдрома и других возможных осложнений. Однако, учитывая хороший потенциал восстановления при данном синдроме, большинство пациентов не нуждаются в длительном приёме лекарственных средств, так как у них наблюдается значительное восстановление утраченных функций[3].
Хирургическое лечение травм СМ остаётся предметом дискуссий и в первую очередь направлено на стабилизацию позвоночника и декомпрессию нервных структур для предотвращения дальнейшего повреждения. Исследования показывают, что хирургическое вмешательство сокращает срок госпитализации[4].
Физиотерапия начинается уже в остром периоде. Её основные задачи[4]:
- сохранение силы в незатронутых мышцах;
- поддержание подвижности суставов для предотвращения развития контрактур;
- ранняя активизация пациента для улучшения переносимости вертикального положения.
При разработке реабилитационной программы учитываются риски вторичных осложнений, таких как пролежни, инфекции мочевыводящих путей и нарушения кардиореспираторной функции[4].
Прогноз
Прогноз при СБС варьируется в зависимости от механизма повреждения и степени поражения СМ. Более половины пациентов с данным синдромом демонстрируют хорошее восстановление, причём большинство пациентов с посттравматическим СБС восстанавливают двигательные функции[1].
Профилактика
Не разработана.
Диспансерное наблюдение
Диспансерное обследование проводится с периодичностью 1 раз в 1—3 года. Стандартное обследование включает физикальный осмотр с измерением веса и жизненно важных показателей, оценку жизненной ёмкости лёгких при уровне повреждения выше 6-го грудного позвонка, анализы крови, неврологическую оценку по шкале ASIA и оценку сердечно-сосудистых рисков. Урологическое обследование также рекомендуется, однако оно не является обязательным для пациентов с СБС, у которых восстановилась функция мочевого пузыря[3].
Примечания
Литература
- Гохфельд И. Г., Лихолетов А. Н., Павлов Б. Б., Разумников Г. В. Случай хирургического лечения проникающего осложнённого ножевого ранения на уровне позвонков С3-С4 // Медицина неотложных состояний. — 2014. — № 2 (57).
- Ерохина Л. Г. Броун-Секара синдром (рус.) // Большая Медицинская Энциклопедия (БМЭ), под редакцией Петровского Б.В., 3-е издание.