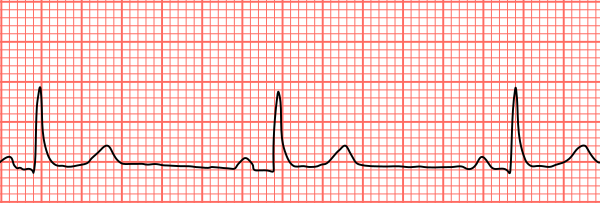
Брадикардия
Брадикардия (от греч. βραδυ — медленный и καρδιά — сердце) — замедление частоты сердечных сокращений до менее чем 60 ударов в минуту[1] у взрослых, не являющихся тренированными атлетами[2], или менее чем 100—60 у детей и подростков в зависимости от возраста[3]. В популяционных исследованиях обычно используется пороговое значение в 50 ударов в минуту[2].
Брадикардия может быть как нормальным физиологическим состоянием у тренированных спортсменов и людей в состоянии покоя, так и симптомом различных заболеваний сердца и других органов. Брадикардия иногда протекает бессимптомно, но в некоторых случаях может приводить к недостаточному кровоснабжению органов и тканей, что вызывает головокружения, слабость и обмороки.
Общие сведения
Причины
Причины брадикардии разнообразны и могут быть связаны как с заболеваниями сердечно-сосудистой системы, так и с внешними факторами[4]:
• Физиологическая брадикардия: часто наблюдается у спортсменов и людей с хорошей физической подготовкой. В покое сердце работает медленнее, что является вариантом нормы.
• Сердечные заболевания: такие как ишемическая болезнь сердца, инфаркт миокарда, миокардит, кардиомиопатия могут вызывать брадикардию.
• Эндокринные нарушения: гипотиреоз (сниженная функция щитовидной железы) часто приводит к замедлению сердечного ритма.
• Нарушения электролитного баланса: высокий уровень калия в крови (гиперкалиемия) может замедлять частоту сердечных сокращений.
• Лекарственные препараты: некоторые медикаменты, такие как бета-блокаторы, сердечные гликозиды, блокаторы кальциевых каналов, могут вызывать снижение ЧСС.
• Возрастные изменения: у пожилых людей функция синусового узла снижается, что приводит к естественному замедлению ритма.
• Влияние нервной системы: усиление тонуса блуждающего нерва (например, при ваготонии) также приводит к брадикардии.
Брадикардия может возникнуть в результате патологии в синусовом узле, атриовентрикулярной узловой ткани или в проводящей системе Гиса — Пуркинье. Изменения в ритме сердцебиения схожи с некоторыми непатологическими изменениями, как например, у атлетов или в процессе естественного старения, поэтому значимую роль играет оценка симптомов. Брадикардия является распространённым типом аритмии и частой причиной консультаций с кардиологами[5].
Низкий пульс может быть у хорошо тренированных спортсменов и отдельных молодых здоровых людей (например, велогонщик Мигель Индурайн имел пульс в покое 28 ударов/мин[6]) Это является нормальным явлением при отсутствии других патологических симптомов, таких как усталость, слабость, головокружение, обмороки, дискомфорт в грудной клетке или затрудненное дыхание.
Незначительные нарушения ритма сердца могут и не вызывать каких-то субъективных ощущений у человека. Если же наблюдается значительное урежение пульса (менее 40 ударов в минуту), то человек может жаловаться на слабость, головокружение, холодный пот, обмороки вследствие гипоксии мозга (кислородного голодания), так как не происходит адекватного кровоснабжения. В любом случае будет полезно провести обследование у врача-кардиолога.
Классификация
Существует несколько классификаций брадикардии в зависимости от её происхождения и механизма возникновения[7].
1. Синусовая брадикардия: вызвана снижением активности синусового узла, который генерирует импульсы для сердечных сокращений. Это наиболее распространённый тип брадикардии.
2. Атриовентрикулярная (АВ) блокада: возникает при нарушении проведения импульса от предсердий к желудочкам. Различают три степени АВ-блокад:
• Первая степень — замедленное проведение импульсов, но все они достигают желудочков.
• Вторая степень — не все импульсы проходят через АВ-узел, что приводит к периодической потере сокращений.
• Третья степень (полная блокада) — импульсы от предсердий не передаются на желудочки, и сердце начинает сокращаться в собственном медленном ритме.
3. Синдром слабости синусового узла: характеризуется нарушением функции синусового узла, что приводит к недостаточному числу импульсов для нормального ритма сердца.
Под синусовой брадикардией понимают такое изменение сердечного ритма, при котором происходит уменьшение частоты сердечных сокращений до менее чем 60 ударов в минуту, обусловленное понижением функции синусового узла. Разновидность нарушений синусового ритма, который контролируется синусовым узлом (это так называемый водитель ритма первого порядка). Он располагается в устье верхней и нижней полых вен, то есть в месте впадения их в правое предсердие.
Причины данного состояния разнообразны:
- склеротические изменения в миокарде, затрагивающие синусовый узел;
- воздействие холода;
- повышение тонуса парасимпатической нервной системы;
- повышение внутричерепного давления (при отёке мозга, опухоли, менингите, кровоизлиянии в мозг);
- влияние лекарственных препаратов (дигиталис, хинидин);
- отравление свинцом, никотином;
- гипотиреоз (снижение функции щитовидной железы);
- голодание, брюшной тиф, желтуха и др.
Выявить данный вид аритмии можно не только по клинической картине, но и на электрокардиограмме.
- Уменьшение частоты сердечных сокращений до 59—40 в мин.
- Сохранение правильного синусового ритма.
- Положительный зубец P в отведениях I, II, aVF, V4-V6.
Для синусовой брадикардии экстракардиального происхождения, развившейся вследствие ваготонии, характерно увеличение ЧСС при физической нагрузке и введении атропина и частое сочетание с синусовой дыхательной аритмией. При органической синусовой брадикардии (интракардиальная форма) дыхательная аритмия отсутствует, после введения атропина ритм не учащается, а при физической нагрузке ЧСС увеличивается незначительно.
Опасность для организма
Если снижение частоты сердечных сокращений незначительное, то прямой опасности для жизни человека это не представляет. Но зато такие изменения могут служить первым сигналом о начале какого-то патологического процесса в организме со стороны других органов и систем (например, изменение функции щитовидной железы). Если же нарушение синусового ритма выражено значительно, то очень опасными становятся обморочные состояния, так как в эти периоды возрастает риск внезапной остановки сердца. При тяжёлых формах заболевания, угрожающих жизни, рекомендуется установить кардиостимулятор.
Патогенез
Патогенез брадикардии определяется нарушениями в системе проведения сердечных импульсов или изменением функционирования синусового узла:
1. Снижение автоматизма синусового узла — уменьшение частоты генерации импульсов, что ведет к снижению частоты сердечных сокращений.
2. Нарушение проведения импульсов — замедление или полное блокирование импульсов в АВ-узле, что приводит к снижению ритма или прекращению передачи импульсов на желудочки.
3. Повышение парасимпатического тонуса — активация блуждающего нерва приводит к замедлению работы синусового узла.
Клиническая картина
Симптомы брадикардии зависят от степени замедления сердечного ритма и могут варьироваться от полной асимптомности до выраженных проявлений[8]:
• Слабость и утомляемость — связаны с недостаточным кровоснабжением органов и тканей.
• Головокружение и обмороки — при выраженной брадикардии мозг недополучает кислород, что может вызывать потерю сознания.
• Одышка при физической нагрузке — из-за недостаточного кровоснабжения мышц.
• Боли в груди — могут возникать при ишемии миокарда на фоне замедленного сердечного ритма.
• Снижение концентрации внимания и памяти — недостаток кислорода в мозге влияет на его функции.
У пациентов с лёгкими формами брадикардии или у тренированных спортсменов брадикардия может протекать бессимптомно и не требовать лечения.
Диагностика
Диагностика брадикардии включает несколько этапов:
1. Сбор анамнеза и физикальное обследование: врач выясняет, когда появились симптомы, их интенсивность, наличие сопутствующих заболеваний.
2. Электрокардиография (ЭКГ): основной метод диагностики, который позволяет визуализировать замедленный ритм, выявить блокаду или дисфункцию синусового узла.
3. Суточное мониторирование ЭКГ (Холтер): используется для регистрации ритма в течение 24 часов и выявления эпизодов брадикардии, особенно при подозрении на её временные проявления.
4. Эхокардиография: применяется для оценки состояния миокарда и структуры сердца, выявления сопутствующих патологий.
5. Исследование уровня гормонов и электролитов: тесты на уровень гормонов щитовидной железы, а также на содержание калия и других электролитов помогают выявить причины брадикардии.
Дифференциальная диагностика
Дифференциальная диагностика брадикардии проводится с целью исключения других заболеваний и состояний, имеющих сходные симптомы:
• Синкопальные состояния: обмороки могут быть вызваны и другими причинами, такими как ортостатическая гипотензия.
• Тахи-бради синдром: состояние, при котором чередуются эпизоды тахикардии и брадикардии.
• Нарушения электролитного баланса: гиперкалиемия может вызывать брадикардию, которую необходимо отличать от сердечных причин.
Лечение
Лечение брадикардии зависит от её причины и выраженности симптомов. В некоторых случаях, например, у спортсменов, лечение может не потребоваться. При симптоматической брадикардии лечение направлено на устранение её причины и улучшение состояния пациента.
1. Медикаментозная терапия:
• Атропин — используется в экстренных ситуациях для увеличения ЧСС.
• Ингибиторы симпатической нервной системы — назначаются при нарушении тонуса блуждающего нерва.
• Коррекция электролитного баланса — особенно при гиперкалиемии и гипотиреозе.
2. Имплантация кардиостимулятора:
• Показана при выраженной симптоматической брадикардии или полной АВ-блокаде, которая вызывает клинически значимое снижение сердечного ритма. Кардиостимулятор поддерживает нормальный ритм, посылая импульсы для сокращений сердца.
3. Коррекция сопутствующих заболеваний:
• Лечение основного заболевания (например, гипотиреоза или миокардита) может восстановить нормальный ритм сердца.
Профилактика
Профилактика брадикардии включает:
• Контроль уровня электролитов: соблюдение водно-электролитного баланса важно для нормального ритма сердца.
• Отказ от самолечения: бесконтрольное применение лекарств, особенно сердечных гликозидов и бета-блокаторов, может вызвать брадикардию.
• Регулярные обследования: особенно важны для лиц с факторами риска сердечно-сосудистых заболеваний и для пожилых людей.
Прогноз
Прогноз при брадикардии зависит от её причины и выраженности. У пациентов с физиологической брадикардией или у спортсменов он благоприятен. При патологической брадикардии прогноз варьируется: в ряде случаев установка кардиостимулятора и контроль основного заболевания позволяют значительно улучшить качество жизни.
Примечания
Литература
- Брадикардия // Большая медицинская энциклопедия / гл. ред. Б. В. Петровский. — 3-е изд.. — М.: Советская энциклопедия, 1974—1989. — Т. Укажите номер тома.
- Fred M. Kusumoto, Mark H. Schoenfeld, Coletta Barrett, James R. Edgerton, Kenneth A. Ellenbogen. 2018 ACC/AHA/HRS Guideline on the Evaluation and Management of Patients With Bradycardia and Cardiac Conduction Delay: A Report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines and the Heart Rhythm Society : [англ.] : [арх. 4 сентября 2021] // Circulation. — 2019. — Vol. 140, no. 8 (20 August). — P. e382–e482. — ISSN 1524-4539. — doi:10.1161/CIR.0000000000000628. — PMID 30586772.