Критическая ишемия конечностей
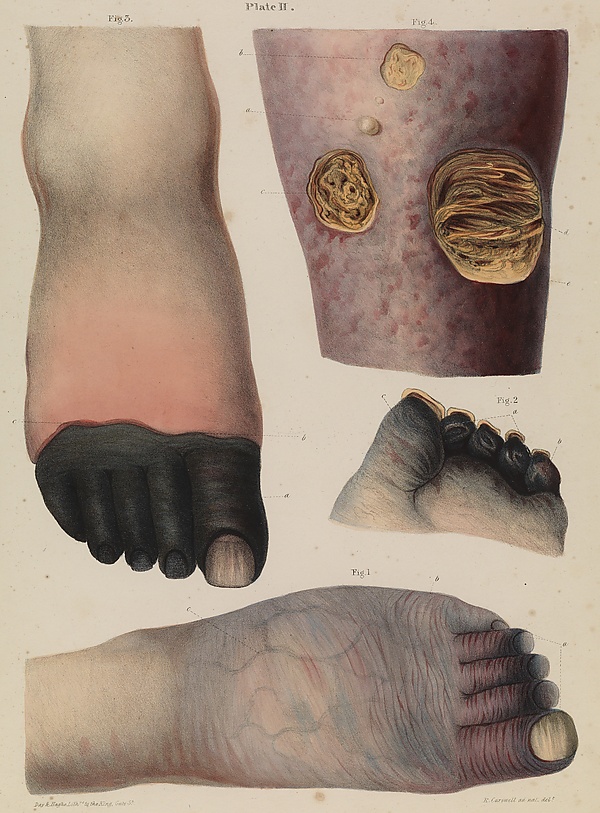
Критическая ишемия конечностей (КИК; критическая ишемия нижних конечностей; предгангрена; хроническая ишемия, угрожающая конечностям) — финальная стадия заболеваний периферических артерий, угрожающая потерей конечности. КИК проявляется болью в покое и ишемическими повреждениями кожи (язва, гангрена), длящимися более 2 недель[1][2].
Что важно знать
| Критическая ишемия конечностей | |
|---|---|
| МКБ-11 | BD40.0 |
| МКБ-10 | I70 |
| MeSH | D000089802 |
Классификация
Для оценки выбора высоты ампутации, реконструктивно-пластических операций, наиболее удобной представляется простая бинарная клиническая классификация, основанная на классификации Фонтейна — Покровского. Она включает 2 стадии[3][4]:
- хроническая артериальная недостаточность 3 стадии: постоянный болевой синдром в конечности без трофических нарушений (дефектов тканей);
- хроническая артериальная недостаточность 4 стадии с трофическими нарушениями поражённой конечности.
Также используется классификация Рутерфорда, в которой хроническая артериальная недостаточность 3 стадии соответствует II степени или 4 категории ишемии, а 4 стадии — 3-4 степени или 5—6 категории ишемии[3][4].
Для количественной оценки риска высокой ампутации и срочности реваскуляризации конечности может использоваться классификация WIfI, где тяжесть поражения оценивается по:
- степени тяжести раны (от 0 до 3 степени по состоянию язвы и обширности гангрены);
- степени тяжести ишемии (от 0 до 3 степени в зависимости от значений систолического артериального давления в области лодыжки);
- степени тяжести инфекции (от отсутствия инфекции до синдрома системной воспалительной реакции, так же от 0 до 3 степени)[5].
Этиология
КИК развивается на фоне:
- облитерирующего тромбангиита;
- атеросклероза периферических артерий[1];
- тромбоэмболии;
- тромбоза;
- артериита;
- аневризмы;
- рестеноза и тромботические осложнения реконструкций артерий[3].
Факторы риска:
- курение;
- сахарный диабет;
- артериальная гипертензия;
- дислипидемия;
- повышенная концентрация C-реактивного белка;
- хроническая болезнь почек;
- гиперкоагуляция крови;
- гипергомоцистеинемия[1].
Патогенез
КИК развивается из-за выраженного сужения артерий в финале заболеваний периферических артерий. При этом сужается просвет питающих артерий и существенно уменьшается приток крови к конечностям. В условиях ишемии и гипоксии ткани переходят на анаэробный гликолиз, в результате которого истощаются запасы АТФ, ведущие к накоплению молочной кислоты и развитию внутриклеточного ацидоза. Энергетический дисбаланс приводит к перераспределению электролитов, повышению осмотического давления в клетке, отёку и нарушению её целостности. Тканевая гипоксия ведёт к нарушению эндотелия и увеличению адгезии тромбоцитов и лейкоцитов. Повреждённый эндотелий активирует факторы свёртывания, повышается образование тромбина. Обструкция микрокапилляров усиливается, а это усугубляет гипоксию. В патогенезе играют роль процессы восстановления кровоснабжения после ишемии — синдром ишемии-реперфузии. Восстановление кровотока приводит к поступлению в сосудистое русло продуктов анаэробного гликолиза, свободного миоглобина, биологически активных веществ и медиаторов воспаления, что ведёт к развитию полиорганной недостаточности[6][7].
Эпидемиология
Заболеваемость КИК нижних конечностей в мире 150 случаев на 100 000 человек в год. Доля мужчин 61 %. На пациентов младше 66 лет приходится 29 % случаев, на пациентов в возрасте 66—85 лет — 58 %, старше 85 лет — 15 %. Сопутствующая патология: артериальная гипертензия (79 % случаев), сахарный диабет (69 %), ишемическая болезнь сердца (46 %). Курение в анамнезе отмечено у 36 % заболевших[3].
Смертность более 20 % в течение 6 месяцев после постановки диагноза. Среди пациентов, перенёсших ампутацию ниже или выше колена, смертность в течение 1 года составила 40,4 %, среди не перенёсших ампутацию — 30 %. Ежегодно в мире выполняется более 1 млн ампутаций нижних конечностей больным сахарным диабетом. Более 50 % нетравматических ампутаций нижних конечностей выполняют больным сахарным диабетом[2].
Диагностика
Критерии диагностики:
Основные симптомы КИК:
- постоянная боль или онемение в дистальных отделах конечности (стопа, пальцы);
- вынужденное опускание больной конечности для облегчения боли;
- багровый цвет кожи при опускании ноги и бледный в горизонтальном положении.
- отсутствие пульсации артерий на стопе;
- трофические язвы и некроз мягких тканей стопы[3].
Не используют.
Для диагностики используют:
- ультразвуковое дуплексное сканирование артерий конечностей;
- транскутанную оксиметрию;
- измерение пальцевого артериального давления;
- магнитно-резонансную ангиографию или компьютерную томографию-ангиографию (золотой стандарт диагностики болезней артерий)[1].
Дифференциальная диагностика
КИК следует дифференцировать от острой ишемии конечностей — внезапной потери артериальной перфузии в течение 14 дней вследствие острого тромбоза, эмболии или сосудистой травмы[1].
Осложнения
Самое частое осложнение — ишемическая гангрена. Бессонница из-за постоянных болей в ноге приводит к депрессии и суицидальным попыткам[8]. У больных с КИК часто манифестируют заболевания в других сосудистых бассейнах — инфаркт миокарда, инсульт, тромбоэмболия лёгочной артерии[9][10].
Лечение
Лечение хирургическое.
- Эндоваскулярные (внутрисосудистые) методы лечения: через небольшой разрез можно устранить сужения в артериях. Ангиопластика делается небольшими баллонными катетерами. Катетер вводится чаще всего в бедренную артерию. Баллон на конце катетера раздувается и открывает артерию, восстанавливая кровоток. Для удержания просвета артерии открытым в неё могут установить стент. В трудных случаях иногда используются дополнительные катетерные процедуры, такие как лазерная атерэктомия, направленная атерэктомия и другие[11][12].
- Если поражение артерий не подходит для эндоваскулярного лечения выполняют открытые операции: шунтирование поражённого участка с помощью фрагмента вены пациента или синтетического сосудистого протеза. Средний срок службы микрошунтов составляет 3—5 лет, рецидив КИК наступает очень редко, если шунт проработал хотя бы год с сохранения конечности[3][13].
- Ампутацию на уровне пальцев, стопы, голени или бедра выполняют, если другие методы признаны неэффективными[3][13].
Прогноз
В течение месяца после высокой ампутации смертность составляет 5—39 %. Смерть наступает от острой дыхательной недостаточности, острого поражения почек, сердечно-сосудистой недостаточности, тромбоэмболических осложнений[14].
Диспансерное наблюдение
Профилактика
Примечания
Литература
- Кучай А. А., Липин А. Н., Груздев Н. Н., и др. Критическая ишемия нижних конечностей и её лечение // Российские биомедицинские исследования. — 2024. — № 1. — С. 34—47. — doi:10.56871/RBR.2024.68.81.005.
- Российское общество ангиологов и сосудистых хирургов. Проект клинических рекомендаций "Критическая ишемия нижних конечностей". — Российское общество ангиологов и сосудистых хирургов, 2023. — 79 с.