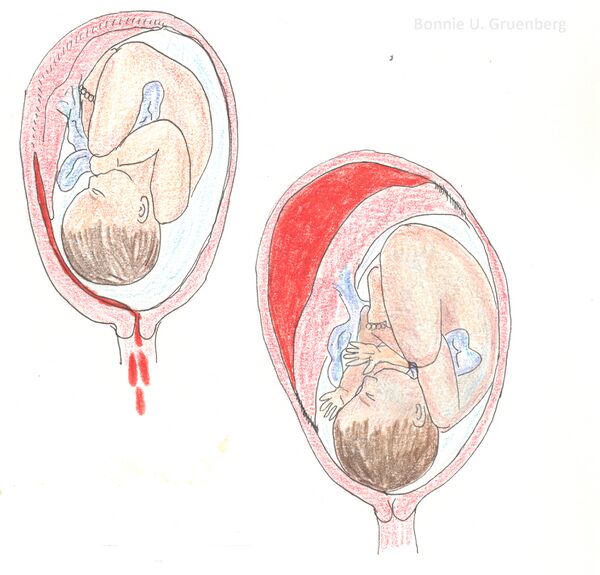
Преждевременная отслойка нормально расположенной плаценты
Преждевре́менная отсло́йка норма́льно располо́женной плаце́нты (ПОНРП) — это отслойка плаценты во время беременности или в первом и во втором периодах родов[1]. В зависимости от площади выделяют частичную и полную отслойку плаценты[2]. Клиническая картина ПОНРП характеризуется болью в области живота, гипертонусом матки, кровяными выделениями, нарушением состояния плода. Однако ведущими клиническими симптомами являются кровяные выделения из половых путей и признаки дистресса плода. В тяжёлых случаях отмечаются признаки геморрагического шока, ДВС-синдрома[3]. При выраженной клинической картине ПОНРП показано экстренное родоразрешение путём кесарева сечения, независимо от срока беременности и состояния плода[4].
Общие сведения
| Преждевременная отслойка нормально расположенной плаценты | |
|---|---|
| МКБ-11 | JA8C |
| МКБ-10 | O45 |
| DiseasesDB | 40 |
| MedlinePlus | 000901 |
| MeSH | D000037 |
Классификация
По площади отслойки различают:
- Частичную отслойку (не прогрессирующую, прогрессирующую). При частичной отслойке плаценты от маточной стенки отслаивается её часть. Частичная ПОНРП может быть краевой, когда отслаивается край плаценты, или центральной, когда отслаивается центральная часть.
- При полной отслойке плаценты отслаивается вся плацента.
При отслойке нормально расположенной плаценты различают:
- отслойку с наружным или видимым кровотечением (выделение крови из половых путей);
- отслойку с внутренним или скрытым кровотечением (кровь скапливается между плацентой и стенкой матки, образуя ретроплацентарную гематому);
- отслойку со смешанным кровотечением[3].
По степени тяжести клинической картины различают лёгкую, среднюю и тяжёлую степени ПОНРП.
- лёгкая степень — при отслойке небольшого участка плаценты клиническая картина может ограничиваться скудными кровянистыми выделениями при отсутствии болевого синдрома и нарушений общего состояния. По данным УЗИ ретроплацентарная гематома визуализируется только в случае скрытого кровотечения, при наружном кровотечении её обнаружение маловероятно. Подтверждающим диагноз признаком является организованный сгусток на материнской поверхности плаценты, выявляемый после родов;
- средняя степень — отслойка 1/3—1/4 плаценты. При краевой отслойке плаценты наблюдается профузное наружное кровотечение. Центральная отслойка с ретроплацентарной гематомой проявляется болью, гипертонусом матки, её асимметрией и болезненностью. Состояние сопровождается острой гипоксией плода, требующей экстренного родоразрешения;
- тяжёлая степень — отслойка более 1/2 площади плаценты. Клиника проявляется внезапной болью в животе, симптомами внутреннего и/или наружного кровотечения. Характерны напряжение и асимметрия матки с локальным выбуханием в проекции гематомы. Состояние быстро прогрессирует до геморрагического шока и острой гипоксии или антенатальной гибели плода[4].
Этиология
Точная причина ПОНРП остаётся неизвестной.
Выделяют несколько групп факторов риска, которые могут привести к ПОНРП.
1. Факторы риска во время беременности:
- соматические заболевания (гипертоническая болезнь, гломерулонефрит, пиелонефрит, тромбоцитопения, аутоиммунные заболевания, антифосфолипидный синдром, врождённые тромбофилии, сахарный диабет, ожирение)[5][6];
- преэклампсия, эклампсия;
- генетическая предрасположенность к тромбозам;
- пороки развития матки;
- крупный плод;
- более 3 родов в анамнезе;
- многоплодная беременность;
- многоводие;
- употребление алкоголя, наркотиков, курение;
- амниоцентез;
- ПОНРП в предыдущие беременности;
- маточные кровотечения на сроке > 28 недель беременности;
- предлежание плаценты;
- механическая травма;
- фетоплацентарная недостаточность;
- варикозная болезнь[6].
2. Факторы риска в родах:
- быстрое излитие околоплодных вод;
- запоздалый разрыв плодного пузыря при полном открытии шейки матки;
- многоводие, многоплодная беременность;
- стимуляция родовой деятельности окситоцином при целом плодном пузыре[3].
Патогенез
Материнская кровь циркулирует в межворсинчатом пространстве, омывая котиледоны плаценты. Нарушение целостности связи между плацентой и маточной стенкой приводит к развитию кровотечения. Повреждение мембран капилляров и разрывы сосудов вызывают нарушение кровообращения в межворсинчатом пространстве, что приводит к образованию ретроплацентарной гематомы, что обуславливает скрытый характер кровотечения на начальном этапе В ответ в маточно-плацентарных артериях формируются тромбы, а в межворсинчатом пространстве происходят отложения фибрина, инициирующие развитие инфарктов плаценты. Инфаркты плаценты усугубляют нарушения плацентарного кровообращения, создавая порочный круг и способствуя прогрессированию ПОНРП[7].
Высвобождение тканевого тромбопластина из повреждённых тканей децидуальной оболочки и ворсин запускает процесс коагуляции. При ограниченной площади отслойки после формирования ретроплацентарной гематомы компрессия ворсин и тромбоз маточных сосудов приводят к прекращению дальнейшей отслойки; образовавшиеся инфаркты впоследствии подвергаются кальцификации и могут быть обнаружены при осмотре плаценты после родов. В случае обширной отслойки развивается массивное кровотечение. Если края плаценты связаны с маткой, растущая ретроплацентарная гематома смещается в направлении амниотической полости, повышая внутриматочное давление при сохранном плодном пузыре. Это приводит к перерастяжению стенок матки и пропитыванию всех её слоёв кровью (может быть диффузным). Данное состояние, характеризуется потерей сократительной способности и обширным геморрагическим пропитыванием миометрия, известно как маточно-плацентарная апоплексия, или «матка Кувелера». При этом наружное кровотечение отсутствует, а внутреннее будет значительным. Если отслойка начинается с края плаценты, кровь проникает между плодными оболочками и стенкой матки во влагалище, проявляясь наружным кровотечением. Отслойка более 2/3 площади плаценты, как правило, приводит к антенатальной гибели плода. Важным патогенетическим звеном ПОНРП является развитие ДВС-синдрома. Это связано с отложением фибрина в ретроплацентарной гематоме («коагулопатия потребления») и поступлением в системный кровоток матери тканевого тромбопластина, фибринолизина и их активаторов, что усиливает коагулопатию и усугубляет кровотечение[7].
Эпидемиология
Распространённость ПОНРП в мире в последние годы имеет тенденцию к повышению и варьирует от 0.3 до 0,4 %. В Российской Федерации частота ПОНРП 9.3 на 1 000 родов. ПОНРП до начала родовой деятельности возникает в 75 — 80 % случаев. ПОНРП в родах — 20 — 25 %[3].
Диагностика
Ведущими клиническими симптомами ПОНРП являются кровяные выделения из половых путей и признаки дистресса плода.
Для ПОНРП характерны следующие клинические проявления:
- Болевой синдром. Боль при отслойке плаценты изначально локализована в области её прикрепления. В дальнейшем она иррадиирует по всей матке, в пояснично-крестцовую область и спину, приобретая разлитой характер. Интенсивность болевого синдрома напрямую зависит от локализации отслойки: он максимален при центральной отслойке и может быть минимальным или отсутствовать при краевой. Если плацента расположена на задней стенке матки, боль может иметь характер, схожий с почечной коликой.
- Гипертонус матки, который не купируется токолитической терапией. В случае развития родовой деятельности матка не расслабляется в интервалах между схватками.
- Кровотечение из половых путей. Интенсивность кровотечения коррелирует со степенью тяжести и локализацией отслойки (краевая или центральная). В случае формирования ретроплацентарной гематомы наружное кровотечение может быть минимальным или отсутствовать. Различают три клинические формы кровотечения: наружное (при краевой отслойке), внутреннее (скрытое, ретроплацентарное) и смешанное.
- Нарушение внутриутробного состояния плода (отмечается нарушение двигательной активности, тахи- или брадикардия, возможна внутриутробная гибель плода).
- Признаки геморрагического шока и ДВС — синдрома. К числу признаков, указывающих на развитие геморрагического шока и ДВС-синдрома, относятся прогрессирующая артериальная гипотензия и тахикардия, бледность кожных покровов, холодный пот[3].
При наружном акушерском исследовании характерными признаками являются локальная болезненность и гипертонус матки, её деформация (при передней локализации плаценты), а также затруднённая пальпация частей плода, изменение двигательной активности плода. Внутреннее исследование выявляет напряжение плодного пузыря (при целом плодном пузыре) и кровянистые выделения; при излитии околоплодные воды могут быть окрашены кровью. Окончательный диагноз устанавливают после родов. На материнской поверхности плаценты определяют кратерообразное вдавление и сгусток крови[3].
- Клинический анализ крови — оценка анемии и тромбоцитопении. Тромбоцитопения ассоциирована с повышенным риском преждевременных родов, перинатальных осложнений и интраоперационного кровотечения, а также служит маркером тяжести состояния и критерием для планирования гемотрансфузии.
- Коагулограмма — оценка системы гемостаза (с определением концентрации фибриногена) при подозрении на ПОНРП для определения тактики лечения
- Тромбоэластография — в целях мониторинга состояния системы гемостаза и признаков ДВС-синдрома[3].
- Определение антител к бета- 2 гликопротеину и белкам S100 в сыворотке крови —являются эмбриотропными маркёрами гуморального звена иммунного ответа при ПОНРП[8].
- УЗИ проводят с целью оценки состояния плода. Признаками ПОНРП служит визуализация гипоэхогенной полосы между стенкой матки и плацентой, соответствующей ретроплацентарной гематоме. УЗИ позволяет оценить локализацию и площадь отслойки, а также размеры и структуру гематомы. Однако при незначительной краевой отслойке, сопровождающейся наружным кровотечением, эхографические изменения могут отсутствовать.
- Кардиотокография плода — в целях контроля состояния плода и своевременного выявления нарушений сердечного ритма. При подтверждённой ПОНРП показан непрерывный мониторинг состояния плода вплоть до родоразрешения. Регистрация аномальной кардиотокограммы служит предиктором неблагоприятных перинатальных исходов[3].
Дифференциальная диагностика
- Разрыв матки;
- предлежание плаценты;
- кровотечение при низко расположенной плаценте;
- разрыв сосудов пуповины;
- разрыв краевого синуса плаценты;
- разрыв варикозно расширенных вен влагалища;
- травмы мягких родовых путей;
- эктопия шейки матки, полип шейки матки, рак шейки матки и др.;
- поздний самопроизвольный аборт или преждевременные роды;
- разрыв селезёнки, разрыв мешотчатой опухоли маточной трубы или яичника у беременной или роженицы (при внутреннем кровотечении и явлениях геморрагического шока)[7][9].
Осложнения
- Обильное кровотечение;
- геморрагический шок;
- Матка Кувелера;
- ДВС-синдром;
- преждевременные роды;
- гибель плода;
- кистозная перивентрикулярная лейкомаляция, внутрижелудочковое кровоизлияние, детский церебральный паралич[10][11].
Лечение
При подозрении на ПОНРП показаны постельный режим и непрерывный мониторинг состояния матери и плода. Выбор дальнейшей тактики определяется сроком гестации, объёмом кровопотери, показателями гемостаза и состоянием пациентки и плода. Консервативное ведение возможно при стабильном состоянии, отсутствии выраженного или продолжающегося наружного или внутреннего кровотечения (небольшая непрогрессирующая ретроплацентарная гематома), анемии и коагулопатии. При сроке ≥34 недель вопрос о пролонгировании беременности решается консилиумом. В рамках выжидательной тактики проводят терапию основного заболевания, коррекцию гемостаза, снижение тонуса миометрия и профилактику РДС у плода. Применение токолитиков и адреномиметиков при подозрении на ПОНРП или подтверждённом диагнозе не рекомендовано. Экстренное родоразрешение путём кесарева сечения показано при: прогрессировании отслойки, признаках геморрагического шока, выраженном кровотечении, дистрессе плода, развитии коагулопатии[3].
При непрогрессирующей ПОНРП в первом периоде родов без признаков выраженного кровотечения и со стабильным состоянием матери и плода показана амниотомия. Стимуляция родовой деятельности противопоказана. При усилении кровотечения или ухудшении состояния матери или плода показано экстренное кесарево сечение. Во втором периоде родов при головном предлежании плода и расположении головки в широкой части полости малого таза и выше, наличие признаков ПОНРП проводят оперативное родоразрешение. В ходе операции необходимо обеспечить готовность к реинфузии аутологичной крови, провести антибиотикопрофилактику и утеротоническую терапию после извлечения плода. Обязательна ревизия матки для исключения маточно-плацентарной апоплексии. При неэффективности консервативных методов гемостаза (перевязка маточных артерий, компрессионные швы, эмболизация) и подтверждённой маточно-плацентарной апоплексии показана расширение объёма операции вплоть до гистерэктомии. Следует отметить, что «матка Кувелера» не является абсолютным показанием к гистерэктомии. При сохранённой сократительной способности, отсутствии кровотечения и ДВС-синдрома и необходимости сохранения репродуктивной функции возможно органосбережение с динамическим наблюдением в течение 20—30 минут на фоне введения утеротоников при открытой брюшной полости. Однако любое сомнение в эффективности проводимого гемостаза является показанием к гистерэктомии[3].
Прогноз
Прогноз при ПОНРП зависит от своевременности обращения за медицинской помощью. При продолжающемся кровотечении возникает прямая угроза жизни матери и плода. Смертность при частичной отслойке ниже, чем при полной, однако в обоих случаях без экстренного кесарева сечения возможна гибель плода. Материнская летальность составляет 1,6—15,6 % и обусловлена в основном геморрагическим шоком и кровотечением, а перинатальная смертность достигает 20—35 % вследствие дистресс-синдрома и незрелости плода. Риск для матери и плода возрастает по мере увеличения площади отслойки, размеров гематомы, объёма кровопотери и нарушений гемостаза. В 3,5 % случаев развивается маточно-плацентарная апоплексия (матка Кувелера), что требует расширения объёма операции и проведения гистерэктомии даже у женщин репродуктивного возраста[3][11].
Диспансерное наблюдение
После перенесённой ПОНРП пациентки должны находиться под тщательным наблюдением акушера-гинеколога. Осмотр врача обычно проводится через 1-1,5 месяца после родоразрешения. План наблюдения индивидуален и зависит от тяжести перенесённого состояния, объёма кровопотери, наличия осложнений и исхода для плода. Наблюдение включает контроль общего состояния, восстановления менструальной функции, коррекцию анемии, оценку состояния репродуктивной системы и психологическую поддержку. Планирование следующей беременности, учитывая наличие рубца на матке, рекомендовано не ранее чем через 1 год после родоразрешения после контрольного УЗИ с оценкой состояния рубца. При наступлении последующих беременностей женщина относится к группе высокого риска по повторению ПОНРП и другим акушерским осложнениям, что требует повышенного внимания и более частых осмотров[3].
Профилактика
Специфических методов профилактики ПОНРП не разработано, однако ряд мероприятий позволяет существенно снизить риск её возникновения.
- Необходимо избегать и своевременно корректировать стрессовые, тревожные и депрессивные состояния до и во время беременности;
- нормализация массы тела. При индексе массы тела менее 18,5 на этапе планирования беременности рекомендуется достичь нормальных значений, поскольку дефицит массы тела ассоциирован с повышенным риском ПОНРП;
- крайне важен полный отказ от курения как минимум на период беременности, так как оно увеличивает риск ПОНРП и ухудшает прогнозы для плода. Аналогично, обязательным является лечение наркологической зависимости;
- прегравидарная подготовка включает в себя комплексное обследование, лечение хронического эндометрита, контроль артериальной гипертензии и бронхиальной астмы, лечение экстрагенитальных заболеваний и коррекцию нарушений гемостаза;
- предупреждение механических травм пациентки во время беременности;
- в родах следует избегать гиперстимуляции родовой деятельности и быстрого излития околоплодных вод;
- кесарево сечение должно выполняться строго по показаниям, так как оно повышает риск ПОНРП при последующих беременностях[3].
Примечания
Литература
- Попова-Петросян Е. В., Довгань А. А., Гайдарева Е. К., Довгань М. А. Преждевременная отслойка нормально расположенной плаценты // Таврический медико-биологический вестник. — 2023. — № 1.
- Салимова З. Д., Додхоева М. Ф., Сайдалиева Д. А. Преждевременная отслойка нормально расположенной плаценты // Вестник Авиценны. — 2023. — № 4. — С. 527—540.
- Иванов И. И., Ляшенко Е. Н., Попова-Петросян Е. В., Мягкая Н. О. Маркеры преждевременной отслойки нормально расположенной плаценты // Сибирское медицинское обозрение. — 2024. — № 2 (146). — С. 71—76. — doi:10.20333/25000136-2024-2-71-76.
- Виноградова О. П., Рахматуллов Ф. К., Останин М. А. К вопросу о прогнозировании преждевременной отслойки нормально расположенной плаценты // Прикаспийский вестник медицины и фармации. — 2024. — Т. 5, № 1. — С. 29—33. — doi:10.17021/2712-8164-2024-29-33.
- Лазарева А. Ю., Фаткуллина И. Б., Далаева Т. Х., Гареев Е. М. Возможности прогнозирования преждевременной отслойки нормально расположенной плаценты // Мать и дитя в Кузбассе. — 2024. — № 2 (97). — С. 71—75. — doi:10.24412/2686-7338-2024-2-71-75.