Патологическое врастание плаценты
Патологи́ческое враста́ние плаце́нты (placenta accreta spectrum) – это аномальное состояние, при котором плацента прорастает в миометрий (основной слой матки), а иногда и в соседние органы, например, мочевой пузырь, нарушая их нормальные анатомические отношения. Это состояние может возникнуть после предыдущих операций на матке, таких как кесарево сечение, или при наличии других факторов риска, включая аномалии в структуре плаценты и сильные воспалительные процессы. Это состояние может вызывать серьёзные осложнения, такие как массивные кровотечения, необходимость в хирургическом вмешательстве во время или после родов, а также может угрожать жизни матери и новорождённого[1][2].
Что важно знать
История
Термин «врастание плаценты» появился в научном обиходе в 1937 году, когда исследователи Ирвинг и Хертиг описали его как «необычное частичное или полное присоединение плаценты к стенке матки»[3]. В своей статье они представили обзор существующей литературы, охватывающий 86 случаев, а также данные по 20 случаям placenta accreta с описанием клинической картины и гистопатологии. Тем не менее, первенство в описании этой аномалии принадлежит канадскому врачу по фамилии Фостер, который в 1927 году впервые опубликовал случай диагностики placenta accreta предоставив гистологическое описание вторжения ворсинок плаценты в миометрий[4]. Следует упомянуть, что ещё в 1885 году МакДональд использовал термин «morbidly adherent placenta» («патологически прикреплённая плацента») в своей статье о профилактике сепсиса при задержке плаценты в матке после родов[5].
Классификация
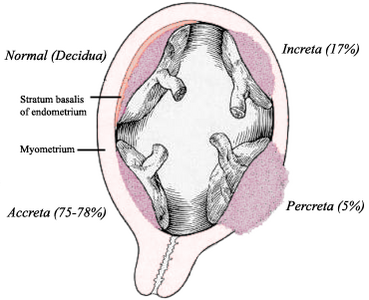
В течение многих лет использовалась традиционная классификация патологического врастания плаценты, основанная на глубине инвазии ворсин в миометрий[6]:
- placenta accreta — частичное прикрепление, при котором ворсины хориона проникают в миометрий, при этом без повреждений мышечных волокон;
- placenta increta — истинное врастание ворсин в толщу миометрия, связанное с нарушением его структуры;
- placenta percreta — характеризуется прорастанием ворсин через всю толщу миометрия, достигающим параметрия и брюшины, а в редких случаях — соседних органов, таких как мочевой пузырь или кишечник[6].
В 2018 году были опубликованы рекомендации Международной федерации акушеров-гинекологов по хирургическому и консервативному ведению патологического врастания плаценты, которые содержат обновлённую клинико-диагностическую классификацию. Согласно этим рекомендациям, выделяются шесть стадий патологического врастания плаценты[6]:
- Нормальное прикрепление/отделение плаценты.
- Плацента не прорастает сквозь стенку матки, но требуется ручное отделение (частичное фокальное врастание).
- Плацента не прорастает стенку матки насквозь, однако требуется ручное отделение (диффузное врастание).
- Плацента прорастает сквозь стенку матки, но пузырь можно анатомически отделить при кесаревом сечении.
- Плацента прорастает насквозь, и анатомично отделить пузырь от стенки матки невозможно.
- Плацента прорастает сквозь стенку матки и инфильтрует параметрий или любой орган, кроме мочевого пузыря[6].
На 2023 год окончательным вариантом классификации патологического врастания плаценты предложена версия Международной федерации акушеров-гинекологов, которая включает следующие категории[6]:
- PAS 1 — аномальное прикрепление плаценты (placenta adherent or creta);
- PAS 2 — аномальная инвазия плаценты (increta);
- PAS 3 — аномальная инвазия плаценты (percreta):
- 3a — прорастание ограничено серозной оболочкой матки;
- 3b — инвазия мочевого пузыря;
- 3c — инвазия других тканей или органов малого таза[6].
Этиология
Этиология и патогенез врастания плаценты остаются недостаточно изученными. Основной причиной данного состояния считается атрофия эндометрия, возникающая в результате инвазивных манипуляций и воспалительных процессов[1].
Факторы риска врастания плаценты[1]:
- Рубец на матке:
- Риск увеличивается с количеством проведённых кесаревых сечений. Частота врастания плаценты у женщин с 1, 2, 3, 4 и 5 операциями составляет: 1 операция: 3%; 2 операции: 11%; 3 операции: 40%; 4 операции: 61%; 5 операций: 67%
Корреляция между глубиной инвазии ворсин хориона и числом предыдущих кесаревых сечений не выявлена. Не установлена связь между временными интервалами после операционного родоразрешения и риском врастания в будущем. Плановое кесарево сечение ассоциировано с меньшей вероятностью врастания плаценты по сравнению с экстренным.
- Сочетание рубца и предлежания плаценты:
- Наличие рубца на матке в сочетании с предлежанием плаценты увеличивает риск врастания в данной беременности.
- Беременность в области рубца:
- Беременность в области рубца на матке после кесарева сечения или миомэктомии на ранних сроках может быть связана с врастанием плаценты на более поздних сроках.
- Внутриматочные манипуляции:
- Кюретаж, аблация эндометрия, ручное обследование стенок матки после родов.
- Воспалительные заболевания:
- Заболевания органов малого таза и эмболизация маточных артерий.
- Другие факторы:
- Субмукозные лейомиомы.
- Синдром Ашермана.
- Врождённые аномалии развития матки.
- Химиотерапия и лучевая терапия в анамнезе.
- Хронический эндометрит.
- Более старший репродуктивный возраст.
- Курение[1].
Патогенез
Патогенез патологического врастания плаценты в первую очередь связан с недостаточной функциональностью децидуального слоя эндометрия, который не может остановить инвазию плацентарной ткани. При беременности наблюдается усиление маточного кровотока, но рубцовые изменения в миометриальном слое препятствуют полноценному кровоснабжению. Вследствие этого происходит снижение сосудистости в области дефекта, что приводит к замене соединительной ткани на фиброзную, локальной ишемии и региональной дегенерации[1].
Ключевые механизмы патогенеза[7]:
- Фиброз миометрия:
- Инициирует некроз стенок сосудов, что содействует пролапсу ворсинок хориона в просвет сосудов и образованию сосудистых лакун и неососудов.
- Нарушенная инвазия цитотрофобласта:
- Нормальная инвазия цитотрофобласта осуществляется посредством волнообразного движения клеток из якорных ворсин вглубь базального эндометрия, достигая максимума до 29-30-й недели гестации. В дальнейшем интенсивность этого процесса значительно снижается.
- У женщин с предшествующими хирургическими вмешательствами может отсутствовать губчатый слой децидуальной оболочки, что ослабляет естественный сигнал для прекращения инвазии.
- Гипоксия:
- Низкий уровень кислорода в тканях плаценты и эмбриона служит основным стимулом для инвазии цитотрофобласта. Гипоксия активирует пролиферацию клеток на ранних сроках беременности, создавая значительный градиент кислорода между базальным эндометрием и плацентой.
- Повышенная инвазивность тканей:
- При патологическом врастании плаценты клетки цитотрофобласта имеют более высокую инвазивную активность по сравнению с нормальной беременностью. Эти клетки демонстрируют опухолевые характеристики, такие как ангиогенез и уклонение от иммунного контроля.
- Иммунные изменения:
- При патологическом врастании плаценты наблюдается снижение экспрессии инсулиноподобного протеина 4, который контролирует пролиферацию клеток плаценты. В данном состоянии также фиксируется снижение активности CD4+ Т-клеток и увеличение числа регуляторных Т-клеток.
- Изменение активности ангиогенных факторов:
- В образцах, связанных с врастанием плаценты, зафиксировано увеличение активности проангиогенных факторов, таких как сосудистый эндотелиальный фактор роста (VEGF), при одновременном снижении экспрессии антиангиогенных факторов[7].
Эпидемиология
В последние годы наблюдается значительный рост случаев врастания плаценты, который увеличился с 1 случая на 4000 родов в 1970 году до 1 случая на 533 в 2023 году. Это явление связано с повышением частоты оперативных родов. По данным 2020 года, частота предлежания плаценты с кровотечением и без него составила 1,66 и 4,33 случая на 1000 родов соответственно. В Канаде распространённость врастания плаценты достигает 14,1 случая на 10 000 родов, тогда как в Великобритании этот показатель равен 1,7 на 10 000, а в Гонконге — 4,8 на 10 000 родов. В настоящее время врастание плаценты является одной из основных причин акушерских гистерэктомий, составляя 38% от общего числа таких операций в мире. [1].
Диагностика
Кровотечение может быть незначительным или полностью отсутствовать, однако о врастании плаценты обычно начинают подозревать, если плацента не была выведена в течение 30 минут после рождения ребёнка. Обычно приращение плаценты проявляется обильным влагалищным кровотечением в процессе ручного отделения плаценты[2].
Для диагностики патологического врастания плаценты в настоящее время с равной эффективностью применяются ультразвуковое исследование (УЗИ) и магнитно-резонансная томография (МРТ). Согласно последним рекомендациям Международной федерации акушеров-гинекологов, УЗИ рекомендуется использовать на первоначальном этапе диагностики, тогда как МРТ следует применять в качестве дополнительного метода для уточнения глубины и площади врастания[7].
В настоящее время активно изучаются различные методы прогнозирования врастания плаценты. В частности, российские исследователи разработали и запатентовали метод предсказания этой патологии у беременных женщин на сроке 20 недель и позже. Подход включает иммуноферментный анализ сыворотки крови беременных с целью определения концентраций и соотношения концентраций нескольких маркеров, включая матриксные металлопротеиназы типов 2 и 9, а также их ингибиторы (TIMP-1 и TIMP-2) и кисспептин. Эффективность метода отмечается на уровне 81,4% по точности, 78,8% по чувствительности и 84,0% по специфичности, при этом выборка состояла из 102 женщин, 52 из которых имели диагноз врастания плаценты[8].
При выявлении данного осложнения во время родов необходимо оперативно различить истинное и ложное приращение плаценты. Если мускулатура матки позволяет полностью отделить плаценту вручную, это указывает лишь на её плотное прикрепление, и кровотечение при этом не возникает. Однако, если плацента не отделяется целиком, это служит признаком истинного приращения[9].
Также важно дифференцировать врастание от других патологий, которые могут вызывать маточные кровотечения. К таким состояниям относятся гипотония матки, коагулопатии, аномалии маточной структуры, ДВС-синдром и другие. Вовлечение узких специалистов, таких как урологи, анестезиологи и хирурги, может существенно повысить вероятность успешного исхода беременности[9].
Осложнения
Наиболее частым осложнением у матери, связанным с патологическим врастанием плаценты, является послеродовое кровотечение. Оно может быть связано с интраоперационной гипоперфузией, переливанием крови, перегрузкой жидкостью в послеоперационный период и диссеминированным внутрисосудистым свёртыванием (ДВС-синдром)[10].
Другим серьёзным осложнением является повреждение близлежащих структур. Во время процедуры отделения плаценты может произойти случайная или преднамеренная цистотомия. Чаще всего плацента располагается спереди и может проникать в мочевой пузырь. В этом случае цистотомия может потребоваться для отделения плацентарной ткани. Повреждение мочеточника также может произойти из-за технических сложностей кесарева сечения, гистерэктомии[10].
Как и при большинстве акушерских патологий, заболевание затрагивает и новорождённого. Заболеваемость и смертность новорождённых обусловлены преждевременными родами. Кроме того, кровотечение у матери может привести к снижению оксигенации плода[10].
Лечение
Лечение патологического врастания плаценты представляет собой комплексный подход, включающий как консервативные, так и хирургические методы. Основное внимание уделяется раннему выявлению состояния, мониторингу и профилактике возможных осложнений, что является важным для обеспечения благоприятных исходов как для матери, так и для ребёнка[1].
Одним из ключевых аспектов лечения является правильное ведение беременности. При наличии клинических симптомов, таких как кровотечения или сокращения матки, пациенток рекомендуется госпитализировать в стационар 3 группы. Это необходимо для постоянного мониторинга и быстрого реагирования на возможные осложнения. В то же время, женщины, не имеющие жалоб и клинических проявлений, могут наблюдаться в амбулаторных условиях, при этом они должны быть осведомлены о возможных рисках и осложнениях, связанных с патологическим врастанием плаценты[1].
Риск кровотечений увеличивается при определённых факторах, таких как повторяющиеся эпизоды кровяных выделений, толщина края плаценты, наличие краевого синуса, короткий цервикальный канал или предыдущее кесарево сечение. Эти обстоятельства должны учитываться при планировании дальнейшего ведения[1].
Важным аспектом становится отсутствие предписания на строгий постельный режим. Вместо этого пациенткам рекомендуется выполнять привычные рутинные дела и лёгкие физические упражнения, что может способствовать улучшению как физического, так и эмоционального состояния. Это позволяет сохранять активность и поддерживать общее здоровье на должном уровне[1].
Профилактика респираторного дистресс-синдрома плода (РДС) также является важной частью лечения. Она проводится у женщин с повторяющимися эпизодами кровяных выделений или сокращениями матки до 36 недель беременности, учитывая высокий риск экстренного родоразрешения в данных условиях. В случае появления схваткообразных болей может быть рекомендована токолитическая терапия для предотвращения преждевременных родов[1].
Когда речь идёт о родоразрешении, рекомендуется проводить плановое кесарево сечение женщинам с врастанием плаценты, у которых не было предшествующих влагалищных кровотечений. Оптимальный срок для такой операции составляет 34-36 недель. Это связано с тем, что после 36 недель беременности риск кровотечений значительно увеличивается, и, как правило, в таких ситуациях требуется экстренное вмешательство[1].
В случае подтверждения врастания плаценты во время операции, основным методом лечения становится гистерэктомия. Однако при наличии определённых условий, таких как опыт хирурга и отсутствие массивной кровопотери, может быть рассмотрен вариант органосохраняющей операции, что позволит избежать негативных последствий для материнского здоровья[1].
Во время хирургического вмешательства важно правильно организовать анестезию, обычно предпочтение отдаётся спинально-эпидуральной анестезии, что связано с более низким риском кровотечений. Также на протяжении всей операции требуется тщательный мониторинг основных жизненных показателей. Принимаются меры по гемостазу, чтобы минимизировать кровопотери во время операции. К ним относятся использование эндоваскулярных методов, таких как эмболизация маточных артерий, а также методы комплексного компрессионного гемостаза и наложение компрессионных маточных швов. Эти методы позволяют эффективно останавливать кровотечения и предотвращать осложнения[1].
Прогноз
Сохранение фертильности у женщин с плацентарным врастанием вполне осуществимо. При условии успешной консервативной терапии, вероятность последующих беременностей колеблется от 86% до 89%. Важно, чтобы пациентки были осведомлены о том, что риск повторного врастания плаценты составляет от 22% до 29%[1].
Профилактика
В послеоперационный период также важно использовать внутриматочный баллон, который помогает уменьшить риск послеродового кровотечения, связанного с атонией матки. Это становится особенно актуальным при наличии факторов риска[1].