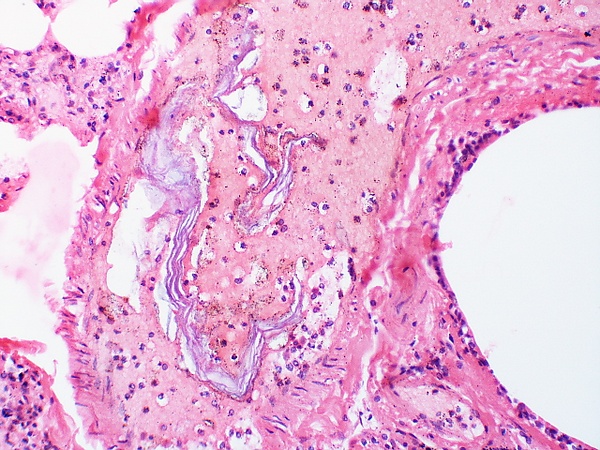
Эмболия околоплодными водами
Эмболи́я околопло́дными во́дами (ЭОВ) (эмболи́я амниоти́ческой жи́дкостью) — это осложнение, которое связанно с попаданием амниотической жидкости и её компонентов в лёгочный кровоток матери. Оно проявляется острым развитием артериальной гипотонии, шока, дыхательной недостаточности, гипоксии и ДВС-синдрома с массивным кровотечением[1].
История
Классификация
Этиология
ЭОВ возникает при попадании амниотической жидкости в кровоток матери. ЭОВ рассматривается как анафилаксия на вещества, входящие в состав амниотической жидкости. Околоплодные воды (ОВ) могут проникать в кровоток при разрыве сосудов шейки матки, повреждении оболочек и ткани плаценты, ПОНРП, при операции кесарево сечение, когда разрез задевает ткани плаценты, при амниоцентезе[5].
Факторы риска:
- многоводие;
- многоплодная беременность;
- интенсивные схватки и дискоординированная родовая деятельность;
- предлежание плаценты;
- преждевременная отслойка нормально расположенной плаценты;
- травмы живота;
- кесарево сечение;
- разрыв матки или шейки матки;
- эклампсия;
- сахарный диабет;
- возраст матери больше 35 лет[1].
Патогенез
Патогенез ЭОВ связан с иммунологической реакцией на компоненты амниотической жидкости. Критическим условием для развития этого состояния служит градиент давления, при котором внутриматочное давление становится выше, чем в венах матки, способствуя проникновению околоплодных вод в материнский кровоток. Амниотическая жидкость представляет собой сложную биологическую среду, содержащую: мукопротеиды с большим количеством углеводов, белки, глюкозу, витамины, ферменты, микроэлементы, липиды, адреналин, норадреналин, тироксин, эстрадиол и другие стероидные гормоны, гистамин, нитросоединения, ПГ, роговые чешуйки, слизь, мекониальные частицы, волосы, сыровидную смазку. Кроме того, в ОВ есть вещества с высокой тромбопластиноподобной и антифибринолитической активностью, которые активируют прокоагулянтную систему, что ведёт к развитию ДВС-синдрома и распространённым тромбозам. ОВ вызывают механическую обструкцию мелких и крупных сосудов лёгких. Это приводит к нарушению перфузии лёгких, вазоконстрикции, повышению давления в лёгочной артерии, снижению сердечного выброса, правожелудочковой недостаточности[5].
Выделяют 2 фазы патогенеза:
- первая фаза — анафилактическая реакция на антигены ОВ, которая вызывает дегрануляцию тучных клеток с выходом гистамина, лейкотриенов, цитокинов, высвобождение эндотелина. Эти медиаторы обусловливают бронхоспазм, спазм сосудов лёгких, право- и левожелудочковую недостаточность с развитием отёка лёгких и шока;
- вторая фаза — острая коагулопатия с массивным кровотечением, что связано с поступлением большого количества тканевого тромбопластина и действием медиаторов[2][3].
Эпидемиология
Частота встречаемости ЭОВ 1 случай на 20 000 родов. ЭОВ составляет существенную часть материнской смертности в мире, в России (2024) — 8,3 % Большинство случаев ЭОВ (70 %) происходит во время родов, 19 % — во время кесарева сечения и 11 % — после вагинальных родов [1].
Диагностика
ЭОВ проявляется характерным симптомокомплексом, развивающимся во время или в течение 12 часов после родоразрешения. Клиническая картина варьирует от молниеносных форм до стёртых проявлений в зависимости от объёма попавшей в кровоток амниотической жидкости[1][3].
Типичное проявление ЭОВ включает триаду:
- Острая артериальная гипотония (систолическое артериальное давление <90 мм рт. ст.) или остановка сердца;
- Острая гипоксия матери (одышка, цианоз, кашель, периферическая капиллярная сатурация О₂ менее 90 %) и/или плода;
- Коагулопатия, ДВС-синдром и массивное кровотечение[1].
Типичная картина включает острое начало с появлением респираторных (одышка, чувство нехватки воздуха, кашель), кардиальных (боль за грудиной, признаки правожелудочковой недостаточности) и неврологических симптомов (головокружение, головная боль, спутанность сознания). В 10-15 % случаев наблюдаются тонико-клонические судороги и двигательное возбуждение. Характерно быстрое прогрессирование сердечно-сосудистой недостаточности с развитием отёка лёгких, при молниеносном течении возможен быстрый летальный исход. Если больная не умирает в первые минуты, то в течение нескольких часов развивается коагулопатия. Начинается массивное маточное кровотечение, развивается геморрагический синдром. Состояние быстро ухудшается вследствие сочетания кардиогенного и геморрагического шока. В тяжёлых случаях наступает полиорганная недостаточность. При стёртых формах отмечается умеренная слабость, озноб, невыраженная боль за грудиной, бледность кожных покровов, незначительная гипотония и одышка. В таких случаях маточное кровотечение может развиваться позже и иногда становится единственным клиническим проявлением ЭОВ [1][3].
- Коагулограмма — концентрация фибриногена менее 2 г/л, увеличение МНО, увеличение АЧТВ;
- Исследование кислотно-основного состояния и газов крови — характеризуется снижением парциального давления О₂ и увеличением парциального давления СО₂ с развитием респираторного и метаболического ацидоза, лактатацидоза;
- Биохимический анализ крови для определения концентрации тропонинов I, T, натрийуретического пептида, активности КФК-М, концентрации лактата[1].
- ЭКГ — синусовая или пароксизмальная тахикардия, снижение высоты зубцов, признаки перегрузки правых отделов сердца;
- Рентгенография грудной клетки — изменения характеризуются увеличением правых отделов сердца, признаками интерстициального отёка;
- Эхокардиография для определения уровня лёгочной гипертензии, диагностики острой правожелудочковой недостаточности, нарушения сократимости миокарда [1][3]
Дифференциальная диагностика
Дифференциальную диагностику ЭОВ проводят со следующими состояниями:
- Эклампсия;
- Эмболия (воздушная, жировая, тромбомассами);
- Разрыв матки;
- Отслойка плаценты;
- Массивное послеродовое кровотечение;
- Гиповолемический шок;
- Острая сердечная недостаточность;
- Анафилактический шок;
- Сепсис, септический шок;
- Токсическое действие местного анестетика;
- Высокая спинальная анестезия;
- Аспирация желудочного содержимого;
- Расслаивающаяся аневризма аорты[1].
Осложнения
- Почечная недостаточность;
- Сердечная недостаточность;
- Дыхательная недостаточность, приводящая к респираторному дистресс-синдрому у взрослых;
- Инфаркт миокарда;
- Аритмия;
- Кардиомиопатия;
- Застойная сердечная недостаточность;
- Печёночная недостаточность;
- Кардиогенный отёк лёгких;
- Неврологические нарушения;
- Атоническое (гипотоническое) кровотечение;
- Острая гипоксия плода[1][2].
Лечение
При подозрении на ЭОВ показано немедленное начало комплексного интенсивного лечения, направленного на коррекцию жизнеугрожающих состояний. Основные направления терапии включают:
1. Стабилизацию гемодинамики: коррекцию артериальной гипотензии, проведение сердечно-лёгочной реанимации при остановке сердца;
2. Респираторную поддержку: ИВЛ при прогрессирующей дыхательной недостаточности и при отсутствии самостоятельного дыхания;
3. Гемостатическую терапию: компенсацию массивной кровопотери, коррекцию коагулопатических нарушений;
4. Экстренное родоразрешение[1][3].
Лечение ЭОВ требует комплексного подхода, направленного на купирование анафилактической реакции, коррекцию гемодинамических нарушений и коагулопатии. При развитии анафилактического шока показано немедленное внутривенное введение высоких доз глюкокортикоидов (преднизолон или гидрокортизон) в сочетании с антигистаминными препаратами. Для стабилизации гемодинамики применяют вазопрессоры (норэпинефрин, допамин), при этом препаратом выбора остаётся адреналин. Целевые параметры гемодинамической терапии включают поддержание систолического АД не ниже 90 мм рт. ст., парциальное давление O₂ в артериальной крови ≥60 мм рт. ст. и адекватной органной перфузии (диурез ≥0,5 мл/кг/час). Коррекция коагулопатии предполагает активное восполнение факторов свёртывания путём трансфузии свежезамороженной плазмы, криопреципитата, концентратов фибриногена и тромбоцитов. При патологическом фибринолизе показано внутривенное введение ингибиторов фибринолиза (транексамовая кислота). В тяжёлых случаях может потребоваться применение активированного фактора свёртывания VII[1][3].
Тактика родоразрешения определяется конкретной акушерской ситуацией и может включать как кесарево сечение, так и роды через естественные пути. При развитии неконтролируемого маточного кровотечения выполняют хирургический гемостаз (перевязку или эмболизацию внутренних подвздошных артерий, экстирпацию матки)[3].
Прогноз
Профилактика
Ключевыми аспектами профилактики являются: коррекция стремительных родов, применение окситоцина строго по показаниям, обоснованное проведение амниотомии. Особое внимание следует уделять минимизации травматизации родовых путей при родоразрешении и оперативных вмешательствах[3][4].