Трихоэпителиома
Трихоэпителио́ма — редкая доброкачественная опухоль волосяного фолликула. Трихоэпителиома чаще всего проявляется в виде одиночного образования или множественных узлов на лице. Диагноз устанавливается на основании клинической картины и данных гистологического исследования поражённых участков кожи. Основным методом лечения трихоэпителиомы является хирургическое удаление[1][2].
История
Трихоэпителиома была впервые описана в 1892 году как аденоидная кистозная эпителиома. В 1953 году Пинкус расширил представления о морфологии образования, а в 1967 году Левер и Монтгомери независимо друг от друга уточнили её происхождение, предположив, что опухоль формируется из плюрипотентных зародышевых клеток волосяного фолликула[2].
Классификация
Этиология
Трихоэпителиомы возникают в результате доброкачественного разрастания эпителиально-мезенхимальных клеток волосяных фолликулов. Одиночные трихоэпителиомы возникают в результате мутаций в гене PTCH1 расположенном на 9-й хромосоме (9q22.3). Множественные семейные трихоэпителиомы — наиболее распространённый тип трихоэпителиом, который может быть частью системного заболевания. Например, синдром Брука — Шпиглера вызывается мутацией в онкогене CYLD и проявляется опухолями фолликулов волос и потовых желёз (трихоэпителиомы, спираденомы и цилиндромы). Ген CYLD расположен на 16-й хромосоме (16q12—q13)[1][3]. Ещё один генетический локус, ассоциированный с множественными семейными формами заболевания, расположен на хромосоме 9p21, где, вероятно, находится дополнительный ген-супрессор, контролирующий развитие клеток фолликулярного эпителия[2]. Десмопластические трихоэпителиомы возникают из клеток, выстилающих волосяной фолликул[1].
Патогенез
Патогенез трихоэпителиомы связан с нарушением нормального контроля пролиферации и дифференцировки клеток волосяного фолликула. Центральное место в этом процессе занимает функция белка CYLD. В норме CYLD является деубиквитинирующим ферментом, который подавляет активность сигнальных путей NF-κB и JNK, регулирующих выживание и деление клеток. Потеря функции CYLD вследствие мутации приводит к постоянной активации этих путей и, как следствие, к избыточной пролиферации клеток придатков кожи и формированию множественных доброкачественных опухолевых узлов[2].
Механизмы развития одиночных трихоэпителиом остаются недостаточно изученными. Единым механизмом для всех форм заболевания считается доброкачественная пролиферация эпителиально-мезенхимальных клеток волосяного фолликула с сохранением направления дифференцировки в сторону структур волоса[1].
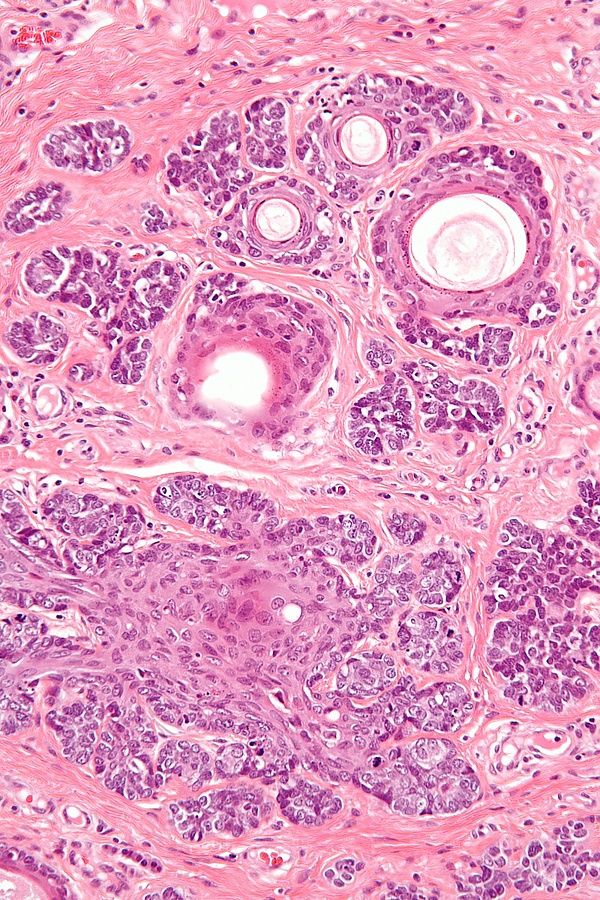
Гистологически трихоэпителиома представляет собой хорошо отграниченный дермальный узел, который в части случаев соединяется с эпидермисом. Большинство опухолей располагаются в верхней дерме и состоят из узелков или тяжей однородных базалоидных клеток, формирующих структуры, напоминающие начальные стадии дифференцировки волосяного фолликула. Характерным элементом являются кератиновые кисты различного размера, содержащие ороговевший материал; при их разрыве нередко наблюдается кальцификация. Периферическое палисадообразное расположение клеток может присутствовать, однако выраженные ретракционные (ложные) щели встречаются редко. Базалоидные клетки обычно мономорфные, с небольшими овальными ядрами и редкими митозами. Строма преимущественно фиброзная и содержит веретенообразные фибробласты. Важным диагностическим признаком являются папиллярно-мезенхимальные тельца, отражающие фолликулярную дифференцировку. Возможно присутствие клеток Меркеля[3].
Десмопластический вариант отличается узкими тяжами базалоидных клеток, погружённых в плотную склеротическую стромальную ткань. В ней также отмечаются кератиновые кисты, кальцификация ороговевшего содержимого и гранулёматозные реакции вокруг кист[3].
Редкой формой является гигантская солитарная трихоэпителиома, распространяющаяся глубоко в сетчатый слой дермы и подкожную жировую клетчатку[3].
Эпидемиология
Диагностика
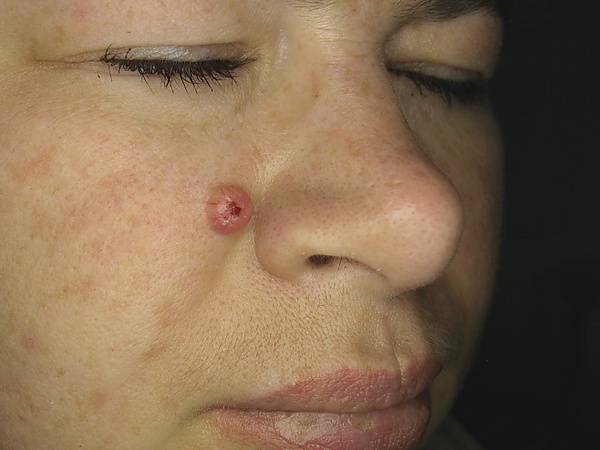
Клинически трихоэпителиома проявляется в виде медленно растущих, плотных, округлых папул или узелков телесного, розовато-желтоватого либо cинюшного оттенка, обычно диаметром от нескольких миллиметров до примерно 1 см. Поражения чаще всего локализуются на лице — в носогубных складках, на носу, верхней губе, веках, на лбу; также могут наблюдаться на волосистой части головы. Возможна локализация на шее, верхней части туловища и, значительно реже, в области гениталий. Узелки могут быть множественными, располагаться симметрично. У ряда пациентов отмечаются телеангиэктазии на поверхности элементов, а центр некоторых папул может иметь небольшое вдавление[3][5].
Хотя классически трихоэпителиомы описываются как беспигментные, некоторые из них могут быть в той или иной степени пигментированы. Язвенные изменения встречаются редко. Заболевание может сочетаться с другими опухолями придатков кожи, включая цилиндрому, спираденому, базально-клеточную карциному, а также встречаться в рамках наследственных синдромов, таких как синдром Брука — Шпиглера и синдром Ромбо[3].
Солитарные формы обычно представлены единичной папулой на лице, нередко на носу или щеке. Десмопластическая трихоэпителиома клинически выглядит как плотная беловатая или желтоватая папула либо небольшая бляшка с центральным вдавлением, чаще всего расположенная на щеке или носу, и может имитировать базально-клеточный рак. Редким вариантом является гигантская солитарная трихоэпителиома, проявляющаяся крупным полиповидным образованием, обычно на нижней части туловища или в ягодичной области[3][4].
- Гистологическое исследование поражённых участков кожи[2].
- Молекулярно-генетическое исследование — выявление мутаций в генах CYLD или PTCH1[2].
- Дерматоскопия — выявляются милиумподобные структуры, белого или розового цвета, разного диаметра, окружённые коллагеновыми волокнами на жемчужно-белом фоне[6][7].
Дифференциальная диагностика
Дифференциальную диагностику следует проводить со следующими заболеваниями:
- базально0клеточный рак кожи;
- микрокистозная карцинома придатков;
- трихоаденома;
- базалоидная фолликулярная гамартома;
- коллоид милиум;
- цилиндрома;
- милиумы;
- сирингома;
- множественная стеатоцистома;
- трихолеммальная киста;
- трихилеммома[3];
- фиброэпителиома Пинкуса[2];
- трихобазалиома;
- трихофолликулома;
- аденоидкистозная эпителиома Брука[8];
- плоскоклеточный рак кожи;
- трихобластома;
- внутридермальный невус[1]
Осложнения
Могут наблюдаться следующие осложнения:
- базальноклеточный рак кожи;
- психосоциальные проблемы;
- рецидивирование[1].
Основные осложнения трихоэпителиомы связаны не столько с течением самой опухоли, сколько с методами её лечения. После хирургического или лазерного удаления возможны рубцевание, поствоспалительная гипо- или гиперпигментация, телеангиэктазии, локальные воспалительные реакции, а также боль, кровотечение и инфекция раневой поверхности. При множественных формах нередки рецидивы[2].
Лечение
Основным методом лечения трихоэпителиомы является хирургическое удаление. В ситуациях, когда образование расположено в центральных зонах лица или имеет глубокую дермальную инфильтрацию, предпочтительным методом является микрографическая хирургия по методу Моса, обеспечивающая минимальную частоту рецидивов и максимальное сохранение здоровых тканей[2].
При множественных формах, характерных для наследственных синдромов, радикальное хирургическое удаление затруднено, а терапия чаще направлена на улучшение косметического вида. Используются различные методы — электрокоагуляция, криотерапия, дермабразия, радиочастотная абляция и лазерные технологии. Лазерные вмешательства позволяют удалять многочисленные папулы с относительно низким риском выраженных косметических дефектов, хотя эффект нередко оказывается временным и может потребовать повторных процедур[2].
Прогноз
Прогноз благоприятный. Трихоэпителиома является доброкачественным образованием, осложнения возникают редко[9].
Диспансерное наблюдение
Наблюдение у врача-дерматовенеролога[3].
Профилактика
Специфических мер профилактики не разработано.
Примечания
| Правообладателем данного материала является АНО «Интернет-энциклопедия «РУВИКИ». Использование данного материала на других сайтах возможно только с согласия АНО «Интернет-энциклопедия «РУВИКИ». |